Несомненно, главным и наиболее эффективным средством лечения остеоартроза является двигательная терапия. Почему суставная гимнастика, глубокий массаж суставов, остеопатия, мануальная терапия являются лучшими методами восстановления суставов? На курсах массажа вы узнаете о работе суставов и их конструкции.
Сустав – место соединения, узел, где двигающиеся части тела соединены друг с другом (подвижное сочленение костей, разделенных щелью). Суставы представляют собой шарниры и, как всякие шарниры, обязаны обеспечивать свободное, скользящее движение сочлененных частей. Если бы концы двух костей постоянно терлись друг о друга, когда вы двигаетесь, то постепенно они бы истирали друг друга, причиняя вам мучительную боль. Чтобы такого не случилось, природа создала суставы. Суставы в большинстве случаев представляют собой так называемое синовиальное сочленение. В таких суставах концы костей (эпифизы) покрыты защитным слоем из хряща. Эпифизарный хрящ состоит из соединительнотканной сетки, в которой расположены хрящевые клетки (хондроциты), и по структуре напоминает губку, насыщенную жидкостью. Хрящ не имеет ни собственных сосудов, ни собственных нервов, а питание его осуществляется по законам осмоса и диффузии из суставной жидкости. Он гладкий, крепкий, упругий и эластичный и может немного сжиматься и расправляться, то есть принимать исходное состояние, тем самым амортизируя удары костей друг о друга.
Сустав заключен в волокнистую суставную сумку (капсулу), которая помогает удерживать кости вместе и в то же время не мешает им перемещаться. Однако как ни упруг и ни эластичен хрящ, он не выдержит длительного трения без смазки, даже если стирающиеся части будут замещаться свежей хрящевой тканью (а она постоянно обновляется). Оттого замкнутое внутрисуставное пространство заполнено своего ряда смазочной жидкостью – синовиальной. Она прозрачная и вязкая, чем-то похожа на яичный белок. Впрочем, синовиальная жидкость не только обеспечивает положение костей, но и поставляет в хрящ строительный и энергетический материал, то есть кислород, белки, воду, соли, витамины, гормоны. В то же время она убирает все уже отработанное. А образуется синовиальная жидкость в оболочке (мембране), выстилающей изнутри суставную капсулу. Источник смазочной жидкости – кровь, которая циркулирует в синовиальной оболочке. Эта синовиальная жидкость смазывает и защищает хрящ и предотвращает соударение в суставе. Ее внутреннее давление позволяет временами выдерживать огромные сжимающие нагрузки, возникающие при определенных движениях. Чем больше мы движемся, тем больше увеличивается циркуляция синовиальной жидкости в суставе, иначе говоря, активно работающий сустав находится в более здоровом состоянии.
Процесс этот происходит только при движении, когда давление костей друг на друга через хрящ заставляет жидкость впитываться в хрящ и покидать его. Работа сустава, то есть давление, заставляет жидкость циркулировать в хрящах, поэтому для предотвращения деформации хрящей требуется больше движения.
Когда человек активно и разнообразно двигается, кости давят друга на друга, причем в каких-то точках сильнее, а в каких-то слабее. Ненагруженные участки хряща и кости впитывают смазочную жидкость, а из нагруженных она выжимается.
Чем активнее работает, скажем, рука или нога, тем ощутимее взаимное давление костей, тем сильнее втягивается и выдавливается синовиальная жидкость и тем интенсивнее она вырабатывается из крови, которая тоже начинает энергичнее прибывать к суставным тканям.
Меньше давление – слабее работает этот механизм питания, смазки. Если руки и ноги, а следовательно и суставы, бездействуют, синовиальные ворсинки перестают поставлять синовиальную жидкость. Когда человек долгое время остается неподвижным, например из-за тяжелой травмы, его суставы как бы высыхают.
Встав с постели и начав ходить, такой больной слышит, как они хрустят. Это результат недостатка смазочной жидкости. Но едва жизнь возвращается в нормальную колею, как хруст слабеет и исчезает.
Для хряща синовиальная жидкость важна еще и потому, что он не имеет собственных сосудов и не снабжается кровью. Зато кровь обильно циркулирует в кости; она пориста, и ее пустоты – бесчисленные каналы и канальцы – заполнены кровью либо межтканевой жидкостью. Когда человек работает пальцами или, допустим, ходит, соответствующие кости, испытывая взаимное давление, деформируются – за счет своих ячеек-пустот сжимаются и растягиваются. Костные каналы сообразно этому меняют свой объем. В большой берцовой кости, например, они при обычной ходьбе становятся в полтора-два раза шире, чем при лежании и сидении, то есть большой приток крови как бы распахивает ворота, и кровоснабжение кости усиливается. В результате и хрящ получает гораздо больше энергетических и питательных веществ. Без движения же хрящ изнемогает от сухости, задыхается и голодает, а в конце концов и атрофируется.
Кости без движения также теряют прочность, упругость, стенки их истончаются. В них затухает процесс самообновления, естественный для всех тканей организма. Когда происходит острое нарушение кровообращения участка, например, головки бедренной кости – резкая ишемия, то возникающий в этом месте некроз (омертвение) становится причиной последующего развития деформирующего артроза.
И важно помнить, что когда начинаются дистрофические процессы в суставах вследствие нарушения кровообращения, далее наступают дегенеративно-дистрофические процессы, подгоняемые нарушением функций одной из систем – эндокринной, иммунной.
Так происходит ускорение старения – инволюциия. А инволютивное развитие приводит к глубоким изменениям в костном скелете: арочно-балочная структура кости как бы разрушается изнутри, и под нагрузкой меняется форма кости.
В таких условиях страдает и сустав, уже вторично, поскольку нарушаются анатомические взаимоотношения.
Словом, длительное бездействие способно вывести из строя и даже привести в полную негодность некогда здоровые суставы, кости и мышцы. Что же говорить тогда о тех, что поражены остеоартрозом? Ведь в этом случае болезненный процесс идет не только в суставах. Из костей особенно бурно вымывается кальций, что приводит дополнительно к остеопорозу. Мышечная ткань тоже неполноценна, так как воспалена. Но мышцы довольно скоро атрофируются еще и оттого, что, заболев остеоартрозом, люди перестают двигаться. И круг замыкается: мышцы уменьшаются в размере, как бы чахнут, делаются дряблыми, а это в свою очередь способствует различным суставным деформациям и анкилозам. К отрицательным последствиям неподвижности для скелетно-мышечной системы относятся: атрофия и слабость мышц, сухожилий, связок и костей; развитие контрактур (сокращение или сжатие мышц, сухожилий, связок и суставных капсул, ограничивающее амплитуду движения сустава, его подвижность); дегенерация суставного хряща; повышенный риск переломов кости вследствие потери костной массы из-за остеопороза.
Древнегреческий врач Гиппократ еще в V веке до н. э. сформулировал принцип, который стал популярным афоризмом: «используйте или потеряете». Он отмечал, что все функциональные части тела при их разумном использовании и тренировке в процессе выполнения привычных для них действий становятся вследствие этого здоровыми, хорошо развитыми и медленнее стареют. Если же они не используются, то становятся восприимчивыми к различным заболеваниям, их естественное развитие нарушается, и они быстрее стареют. Беда, коли человек, тяжело болен. Но отрадно, когда от страждущего хоть что-то зависит. При артрите и артрозе, пожалуй, больше, чем при других заболеваниях от человека зависит почти все, и каждый должен стать активным участником в восстановлении своего здоровья. В Институте спортивной и восстановительной медицины разработаны методы двигательной терапии при артрите и артрозе суставов. Суставной массаж, суставная гимнастика, остеопатия позволяют восстановить нормальные движения в суставе и избавиться от боли.
Артрит коленного сустава, артрит тазобедренного сустава, артрит плечевого сустава, ювенильный артрит – причины развития этих заболеваний сегодня хорошо изучены и понятны.
Регулярно для всех желающих проводятся занятия по восстановлению и омоложению позвоночника и суставов. Результаты есть у каждого, кто системно занимается своим опорно-двигательным аппаратом.
Не нужно ждать конечной стадии разрушения своих суставов, нужно их регулярно разгружать и восстанавливать. Свобода движений и жизнь без боли в суставах вам будут гарантированы.
А.В. Шевцов, доктор биологических наук.
Углубитесь в наши курсы массажа →
Источник: https://www.sportmassag.ru/1/page87.html
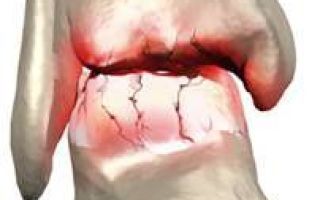
Накопление жидкости в синовиальной полости
Экссудативный синовит развивается в суставах вследствие травмирования или воспаления. Патология вызывает нарушение в синовиальной полости. Чтобы установить причину такого нарушения необходимо посетить специалиста. Врач назначит диагностические мероприятия. После определения причин подбирается терапия.
Этиология патологического процесса
Синовит имеет различные виды течения. Он сопровождается различными симптомами. Поражение происходит в синовиальной полости. Полость содержит специальную жидкость, которая помогает синовиальной сумке сохранять постоянную форму. Сумка необходима суставу для устранения трения костной ткани.
Под влиянием разнообразных факторов происходит патологическое изменение состава синовиального раствора. При экссудативном синовите наблюдается патологическое накопление жидкости в сумке. Стенки синовиального мешка растягиваются и утолщаются. Синовит сопровождается сильным воспалительным процессом на внутренней части стенок мешка.
Также патология имеет различные осложнения в суставной ткани. При длительном, хроническом синовите наблюдается снижение амплитуды движения поврежденной конечности. Это может привести к дополнительным дегенеративным процессам в костной ткани. Человек может стать инвалидом. По этой причине необходимо своевременно посетить специалиста и пройти курс лечения.
Причины патологических изменений
Основной причиной экссудативного синовита является травма синовиального мешка. Повреждение стенок мешка можно получить при неправильном падении или легком ушибе. Не все люди обращают внимание на незначительную травму. Тревогу вызывает только отек, появившийся на поврежденном участке. Обращение к врачу происходит при сильном увеличении отечности сустава.
Выделяются и другие причины экссудативного поражения синовиальной жидкости:
- Бактериальное инфицирование жидкости;
- Дегенеративные изменения в костях;
- Аутоиммунные изменения в организме;
- Воспаление хрящевой ткани.
Накопление экссудата происходит и при бактериальном инфицировании. Бактерии попадают в полость через кровь, микротравмы или лимфатическую жидкость. Микроорганизм поселяется в синовиальном растворе.
Происходит постепенное увеличение колоний болезнетворных микроорганизмов. В жидкости скапливаются мертвые клетки тканей и продукты жизнедеятельности микроорганизмов. Все это провоцирует жидкость к сильному увеличению объема.
Накопившийся экссудат влечет растягивание стенок мешка. Формируется заболевание сустава.
Также причиной экссудативного синовита может стать дегенеративное изменение в костной ткани. Патологический процесс влечет изменение структуры сустава.
Поврежденные кости оказывают патологическое давление на поверхность синовиального мешка. Возникает его деформация. При этом происходит изменение объема жидкости.
Активизируется процесс усиления выработки синовиального раствора. Выявляется наличие экссудативного синовита.
Необходимо учитывать, что синовит относится к аутоиммунным процессам. Это очень сложный процесс. Аутоиммунная функция необходима для защиты организма от различных инфекций или аллергий. Эти заболевания вызывают скопление антител в кровяном русле. Система распознает эти тела и выбрасывает в кровь антигены. Антигены отвечают за выведение инфекций из организма.
При расстройстве аутоиммунных процессов антигены нападают пептидные соединения, а не на антитела. Пептиды входят в основной состав синовиального раствора. Происходит активация выработки жидкости. Также следует знать, что аутоиммунные процессы зависят от генетических особенностей пациента.
Это означает, если у старшего поколения был экссудативный вид синовита, то и младшие члены семьи попадают в группу риска.
Воспаление хрящевой ткани также может спровоцировать увеличение экссудации. Воспалительный процесс в хрящах возникает из-за влияния разнообразных патологических факторов. Благодаря этой особенности рекомендуется при диагностике внимательно изучить состояние костной и хрящевой ткани.
Симптоматика патологического процесса
Симптомы различных синовитов схожи между собой. Для всех видов патологического изменения синовиальной жидкости характерны следующие признаки:
- Боль в области сустава;
- Отек синовиальной сумки;
- Образование опухоли на пораженном участке;
- Изменение подвижности сустава;
- Гиперемирование кожных покровов.
Основным признаком развития экссудативного синовита является сильное увеличение поражённой синовиальной сумки. На поверхности кожи появляется крупная опухоль. Она обладает мягкой структурой. При пальпации чувствуется небольшая круглая полость. Поверхность кожи горячая. Наблюдается покраснение.
Дальнейшее увеличение экссудации влечет болевой синдром. Любое движение сустава сопровождается болезненными ощущениями. Боль не позволяет пациенту принимать нормальное положение тела. В лежачей позе боль в суставе усиливается. Это влечет многократное прерывание сна. Человек становится раздражительным и невнимательным. Теряется концентрация внимания на одном виде деятельности.
Болезненность не позволяет полноценно пользоваться суставов. Пациент не может совершать полноценные сгибательные и разгибательные движения. Снижается амплитуда подвижности пораженной зоны.
Экссудативный вид синовита часто поражает локтевой и коленный сустав. Выявить его можно по образовавшейся опухоли на поверхности пораженного участка.
Диагностика патологического процесса
Диагностирование экссудативного синовита проводится при помощи взятия пробы синовиальной жидкости из мешка. Проба берется специальным шприцом, который имеет широкую и толстую иглу. Для исследования достаточно небольшое количество синовиального раствора.
Жидкость направляется лабораторные условия для исследования. Если при микроскопическом исследовании выявляются бактерии, то их помещают в отдельную емкость для выращивания колоний. Если же наблюдается усиленное формирование пептидных волокон, то необходимо внимательно изучить кровяной состав.
Так как синовит является аутоиммунной патологией, то в кровяной жидкости можно обнаружить соединения антител с антигенами. Эти соединения указывают на нарушение защитных свойств организма. После проведенного диагностирования врач подбирает необходимое лечение.
Терапия патологического процесса
В некоторых случаях требуется удаление синовиального мешка. Часто такая процедура осуществляется при частых рецидивах экссудативного синовита.
Обезболивание также местное. Через разрез синовиальный мешок вынимается. Проводится его иссечение. В рану засыпается порошок антибиотического вещества, накладываются швы.
После проведенного хирургического вмешательства пациенту назначается медикаментозное лечение.
Терапия включает использование антибиотиков и нестероидных противовоспалительных препаратов. Длительность приема лекарственных средств для каждого пациента индивидуальная. Препараты также подбираются лечащим врачом. После прохождения курса медикаментозного лечения необходимо проводить профилактику.
Требуется некоторое время носить эластичную повязку и соблюдать физический покой. Обычный курс восстановления не превышает 1 месяц.
Патологию суставной ткани необходимо устранять под контролем грамотного врача. Своевременное обращение к специалисту позволит быстро излечить экссудативный синовит.
Источник: https://MoySustavik.com/lechenie-sinovita/ekssudativnyj.html
Роль суставной жидкости для здоровья человека
Смазывающая жидкость в суставах выполняет следующие функции.
- Обеспечивает нормальную подвижность костей внутри сустава.
- Защищает суставные поверхности от преждевременного изнашивания.
- Служит естественным амортизатором.
- Смазывает суставную полость изнутри.
- Питает хрящевую ткань.
Синовиальная жидкость продуцируется в организме как взрослого человека, так и ребенка из следующих составляющих:
- воды, содержащейся в крови;
- белков с эластичными коллагеновыми свойствами;
- полисахарида гиалуронана, отвечающего за столь необходимую суставной смазке вязкость.
По составу жидкость в суставах напоминает плазму крови. Однако в плазме содержится гораздо больше протеинов и нет гиалуроновой кислоты.
Причины нарушения баланса жидкости в суставной капсуле
Причинами уменьшения объема суставной смазки чаще всего являются:
- обезвоживание организма в результате жары, инфекции, недостаточного потребления воды;
- снижение иммунитета;
- несбалансированное питание, при котором ткани недополучают нужные витамины и микроэлементы, особенно это касается кальция и витамина А;
- изменение состава и количества суставной смазки из-за нарушения выработки всех либо отдельных ее компонентов;
- наличие инфекционных заболеваний;
- развитие в организме гельминтов;
- замедление синтеза гиалуронана и, как следствие, синовиальной жидкости у людей пожилого возраста;
- частые физические перегрузки, при которых баланс суставной жидкости не успевает восстановиться.
Обделенные смазкой суставы начинают скрипеть или хрустеть, сигнализируя своему хозяину о ее дефиците. Наиболее опасным для здоровья является отсутствие смазки в тазобедренном, коленном, локтевом суставах.
При нехватке в организме суставной смазки требуется грамотное лечение под обязательным врачебным контролем!
Для выработки правильного направления лечения важно установить причину малого объема жидкости в тазобедренном либо другом суставе. Этому помогут назначенные врачом обследования и анализы.
В ряде случаев лечение может ограничиться изменением питательного рациона, снятием чрезмерных физических нагрузок, удовлетворением потребностей организма в питьевой воде и препаратах кальция.
К сожалению, пациенты чаще всего обращаются за помощью не на ранних стадиях заболевания, а когда требуется уже терапевтическое лечение или оперативное вмешательство.
Опасные последствия нехватки суставной смазки
Дистрофия хрящевой ткани влияет на синтез и регуляцию уровня синовиальной жидкости внутри сустава — образуется ее катастрофическая нехватка. Изменение состава жидкости не позволяет ей в полной мере смазывать, как прежде, гиалиновый хрящ, и он начинает трескаться и крошиться. Отмирающие частицы хрящевой ткани попадают в суставную жидкость и травмируют кости, причиняют пациенту сильную боль при движении. Своевременно начатое лечение артроза поможет избежать необратимых последствий заболевания.
Излишнее количество синовиальной жидкости накапливается в суставах при воспалениях различной этиологии. В частности, заболевание, при котором образуется лишняя жидкость в локтевом суставе, носит название «бурсит». При этом суставная сумка из-за избытка смазки растягивается, в суставе возникает чрезмерное давление и патологическое натяжение суставной капсулы.
Это приводит к невозможности любого движения. Воспаление сопровождается сильным болевым синдромом, подъемом температуры тела, общей слабостью. Снаружи в области локтя появляется припухлость, отечность. При бурсите проводится консервативное либо хирургическое лечение, в зависимости от формы и степени заболевания.
Чтобы сохранить подвижность сустава, рекомендуется начать лечение на ранней стадии болезни.
Синовит, или воспаление внутренней суставной оболочки, также относится к весьма частым патологиям, возникающим в тазобедренном суставе. Воспалительный процесс сопровождается скоплением внутри сустава излишков жидкости, смешанной с частицами крови и гноя. Синовит в тазобедренном суставе нередко наблюдается у детей и носит переходящий, или транзиторный характер.
Синовит может развиться после травмы либо перенесенного инфекционного или вирусного заболевания. Он проявляется болью, отечностью с области сустава, спазмированием мышц, ограниченностью в движениях и хромотой. В коленном суставе синовит также иногда возникает, но гораздо реже, чем в тазобедренном. Наиболее эффективно комплексное лечение заболевания на ранних стадиях.
Источник: https://moisustav.ru/anatomiya/sustavnaya-zhidkost-loktevom-tazobedrennom-sustave-lechenie.html
Хруст в суставах: причины и лечение
Хруст в суставах беспокоит людей разного возраста. Он может наблюдаться в одном сочленении либо в нескольких, сопровождаться болевыми ощущениями или быть абсолютно безболезненным. Причин у этого неприятного явления – множество.
Не стоит откладывать обследование, чтобы не пропустить различные патологические состояния, основным из которых является остеоартроз – дегенеративное заболевание сустава, приводящее к его разрушению.
Причины хруста в суставах
Гипермобильность суставов
У лиц подросткового возраста, чаще высоких и астенического телосложения, могут хрустеть многие суставы, особенно коленные, сочленения пальцев рук.
Дело в том, что костная ткань и мышцы, соединительнотканные структуры растут с разной скоростью, получается дисбаланс, клиническим проявлением которого является хруст. Какого-либо лечения в этом случае не требуется.
Если подросток занимается спортом, стоит снизить пиковые нагрузки, заменить их фитнесом, плаванием. Нужно укреплять мышечный корсет, работать над координацией движений. Если же хрустит один сустав, обратитесь к ортопеду.
Лопание пузырьков газа в полости сустава
Хруст при вытягивании пальцев рук — явление физиологическое.
Синовиальная жидкость содержит растворенный в ней газ – диоксид углерода. При растяжении сустава, например, при вытягивании пальца руки, увеличивается объем суставной полости, давление в ней снижается, и образуются газовые пузырьки. Спадение этих пузырьков вызывает слышимые щелчки. Это физиологическое явление, но все же не стоит специально хрустеть суставами, например, пальцев рук.
Нарушения в синтезе коллагена
Это белок, входящий в состав суставных связок и хряща. Если он менее прочный, то связки несколько растягиваются, в результате в сочленении возникают движения с большей амплитудой.
Это вызывает соударение суставных поверхностей друг о друга, сопровождающееся хрустом. Коллаген синтезируется в клетках печени, поэтому хруст может иметь место при ее заболеваниях.
Иногда синтез более растяжимого коллагена является наследственным фактором, причины которого неизвестны.
Недостаток синовиальной жидкости или снижение ее качества
Содержимое суставной полости в норме играет роль смазки, сглаживая трение сочленяющихся поверхностей.
Синовиальная жидкость может вырабатываться в недостаточном количестве при нерегулярных физических нагрузках на сустав или, наоборот, избыточных, при болезнях почек, которые отвечают за баланс всех жидкостей организма.
Хрящевой тканью должно вырабатываться необходимое количество глюкозамина и хондроитина. Если этих компонентов недостаточно в содержимом полости сустава, также возникает хруст. Обычно этот треск в суставе безболезненный, но может служить предпосылкой к развитию артроза.
Заболевания и травмы
- Артроз. Хруст при данном заболевании говорит об истончении суставных хрящей. Он отличается от физиологического хруста тем, что возникает при каждом движении, сопровождается болевыми ощущениями или дискомфортом.
- Артрит. При воспалительном процессе в суставе синовиальная оболочка утолщается, с полости сочленения появляется избыточная жидкость. Все это приводит к нарушению совпадения суставных поверхностей, что может вызвать щелчки при движении.
- Травмы суставов. Травмы нередко приводят к дистрофическим изменениям в суставе, другими словами, к посттравматическому артрозу, особенно внутрисуставные переломы, разрывы связочного аппарата. В суставе появляется патологический хруст.
- Воспаление околосуставных образований. К ним относится бурсит (воспаление околосуставной сумки) и тендинит (воспалительный процесс в сухожилии). Воспаленные ткани могут создавать характерный хруст при движениях в суставе. Ортопед при тщательном осмотре выявляет причину треска. При бурсите имеется локальная болезненность в области сумки, отечность, возможно покраснение и повышение кожной температуры, при прикладывании пальца и движениях в сочленении можно установить локализацию хруста. Клинические признаки тендинита: боль по ходу пораженного сухожилия, усиливающаяся при активных движениях, хруст, выслушиваемый через фонендоскоп над сухожилием или на расстоянии, локальная припухлость.
Лечение хруста в суставах
Чтобы снизить нагрузку на опорные суставы, человеку с избыточным весом следует похудеть.
Если найдена конкретная причина суставного хруста, прежде всего выполняется лечение данной патологии. Что делать, если доктор не выявил заболеваний? Существуют общие принципы лечения суставного хруста, которых нужно придерживаться при первых жалобах. Помните, что такое неприятное заболевание, как артроз, может развиваться годами, проявляясь только треском в суставах.
Диета. Обеспечьте достаточное количество выпиваемой жидкости в течение дня. Нужно пить от 6 до 8 стаканов питьевой воды в день. Введите в свой рацион холодец, желе и другие блюда, содержащие желатин. Откажитесь от острой, жирной пищи, жареного, алкоголя.
Контроль массы тела. Избыточный вес дает большую нагрузку на опорные суставы (тазобедренные, коленные, голеностопные и межпозвоночные).
Физические упражнения. Суставы должны испытывать нагрузки, но не чрезмерные. Можно заниматься йогой, пилатесом, плаванием, спортивной ходьбой.
Если суставы хрустят, не следует бегать, прыгать, поднимать тяжести, совершать резкие движения.
Если ваша работа связана с малоподвижностью, периодически выполняйте несложную гимнастику на рабочем месте: повороты головы, вращение руками, сгибание разгибание в коленях, голеностопах.
Если вы начали заниматься спортом и беспокоит суставной хруст, уменьшите нагрузки, разгрузите сочленение, используя эластичный бандаж. Выполняйте упражнений под контролем инструктора, чтобы не допустить травматизации.
Медикаментозное лечение. Существует группа препаратов – хондропротекторы. В их состав входят хондроитин и глюкозамин. Эти вещества защищают хрящевую ткань от преждевременного разрушения, являются строительным материалом, обладают некоторым противовоспалительным эффектом.
Эти лекарственные средства имеются в ампулах для внутрисуставного или внутримышечного введения, а также в таблетках. Лечение должно проводиться курсами. Длительность курса, препарат и способ введения определит врач после осмотра и обследования.
Совместно с хондропротекторами врач может назначить сосудистые препараты для улучшения кровоснабжения в суставных тканях (Актовегин и др.).
В тяжелых случаях остеоартроза проводится эндопротезирование — замена коленного или тазобедренного сустава на искусственный.
К какому врачу обратиться
При появлении хруста в суставе необходимо обратиться к ортопеду или ревматологу.
Так как одной из важных причин разрушения суставов является лишний вес, следует проконсультироваться у эндокринолога и диетолога. При травме сустава, его связок поможет травматолог.
Наконец, эндопротезирование требует вмешательства хирурга. В диагностике болезней суставов важную роль играет артроскопия, которую выполняет врач-эндоскопист.
Источник: https://myfamilydoctor.ru/xrust-v-sustavax-prichiny-i-lechenie/
Избыточное количество синовиальной жидкости
Коленный сустав — сложный биомеханический комплекс, позволяющий человеку реализовывать важнейшие функции: опору, ходьбу, бег.
Для нормального функционирования коленного сустава, а это большое количество «трущихся деталей», природа выработала специальную жидкость, которая поступает в суставную щель и служит в качестве смазки и демпфера для составных частей коленного сустава.
Отсутствие этой смазки, как и её избыток, является патологией, вызывает болевые синдромы различной интенсивности и требует лечения.
Синовит коленного сустава — это избыток суставной жидкости, которая накапливается и может привести к воспалениям различного характера.
Существует несколько основных причин развития синовита колена, которые условно подразделяют на три группы:
- Травматические, появляющиеся в результате механического воздействия. Для этой группы характерно обширное повреждение соединительной ткани коленного сустава.
- Инфекционные, которые вызваны микроорганизмами различной патогенности (определённый вид инфекции, которую вызывает микроб) и вирулентности (степень активности этого микроба). Это могут быть бактерии, вирусы, простейшие организмы и грибы. Они проникают в суставную область либо через местные раны, либо с лимфо- и кровотоком.
- Асептические, появляющиеся при ревматологических и эндокринных заболеваниях, нарушениях обмена веществ. При этом происходит изменения внутри синовиальной оболочки, приводящие к утрате ею эластичности и подвижности. Это приводит к постепенному инфицированию и появлению гнойного воспаления.
Так, в процессе обострения ревматологических заболеваний происходит накопление экссудата, который вырабатывается оболочкой суставной капсулы в большом объёме из-за специфической реакции на заболевание.
К основным причинам, вызывающим патогенез коленного сустава и накопление синовиальной жидкости, относятся:
- Ревматоидный артрит колена;
- Гонартроз коленного сустава;
- Системная красная волчанка;
- Подагра;
- Полимиозит:
- Спондилит анкилозирующий.
Скопление синовиальной жидкости в колене может происходить вследствие проникновения в полость синовиальной сумки различных микроорганизмов. Пути их попадания различны: из внешней среды (в результате травматического воздействия), из близлежащих воспалительных источников (гнойные воспаления тканей или остеомиелит), крове- или лимфоток (системные септические инфекции).
Отдельно стоит упомянуть необычные аллергические реакции, которые могут привести к повышенному скоплению синовиальной жидкости. Однако, это крайне редкая причина развития синовита колена.
Признаками развивающегося синовита коленного сустава являются:
- Опухлость колена. Особенно это заметно на фоне здорового колена.
- Повышение местной температуры и покраснение кожного покрова.
- Болезненное ощущение при попытке полностью согнуть колено.
- Болезненные ощущения при движениях ногой.
Все эти симптомы лишь сигнализируют о патологических изменениях в коленном суставе. Для точного диагностирования заболевания с выявлением этиологии и степени патогенеза этого недостаточно.
В любом случае при первых признаках скопления синовиальной жидкости необходима скорейшая консультация и дальнейшее лечение колена у профильного специалиста.
Нередко происходит преуменьшение опасности заболевания, которое может привести к разрыву суставной капсулы, вызвать деформацию колена и заражение крови (сепсис).
Это характерно при инфекционной природе возникновения синовита.
Для эффективного лечения заболевания необходимо, прежде всего, определить причину болезни, а также стадию и фазу патологии. Проведение визуального осмотра, пальпация колена, полный анамнез болезни и различные инструментальные методы обследования позволяют получить необходимые для лечения достоверные данные.
Применяются основные инструментальные методы исследования внутренних органов:
- Рентгенография коленного сустава;
- Ультразвуковое исследование (УЗИ);
- Магниторезонансная и компьютерная томография (МРТ/КТ);
При ярко выраженном синовите, когда очевидно скопление большого количества жидкости в суставной сумке, делается пункция и собранная жидкость отправляется на анализ с целью выявления инфекции.
В случаях тяжёлой патологии и нечёткого анамнеза проводят артроскопию коленного сустава (введение в повреждённый сустав артроскопа через микроразрез).
Как и всякое заболевание, синовит начинают лечить после точного диагностирования. На первом этапе проводят пункцию коленного сустава с целью удаления излишней жидкости. Затем проводят очистку суставной полости и после этого вводят специальные антибиотики, которые позволяют избежать возможного заражения.
Важным является снижение динамической и статической нагрузки на больное колено. Для этих целей используют фиксирующие повязки, которые обеспечивают неподвижность коленного сустава. Её необходимо делать после проведения пункции и носить порядка 5 — 7 дней.
Для снижения опасности рецидива заболевания проводят медикаментозное лечение. Для этого применяют парентеральное или пероральное введение нестероидных противовоспалительных препаратов направленного действия (НПВП).
С целью повышения лечебной эффективности назначают использование различных мазей и гелей, обладающих разогревающим, раздражающим или противовоспалительным действиям.
Они отлично справляются с различными симптомами заболевания (отеки и припухлости).
В некоторых случаях назначают применение антибиотиков. Причина — повторное инфицирование или неэффективность выбранных методов лечения.
Для этого проводят исследование внутрисуставной жидкости на предмет определения возбудителя заболевания.
В зависимости от результатов бактериального посева назначают антибиотики как широкого, так и узконаправленного спектра действия. Применяют внутримышечные или внутривенные инъекции.
- За многовековую историю народная медицина накопила разнообразные средства устранения главной симптоматики заболевания, которые успешно дополняют основную терапию болезни.
- Как и применяемые медикаментозные препараты и мази, средства народной медицины обладают противовоспалительными, обезболивающими, антисептическими действиями, повышают иммунитет организма и резистентность сустава.
- Существующие средства применяют внутрь или используют для наружного применения:
- Настойка равных пропорций чабреца, пижмы, тысячелистника и эхинацеи. Для приготовления настойки используют по 1 столовой ложке ингредиентов, которые заваривают в стакане кипятка в течение часа;
- Ржаной отвар, настоянный с корнем барбариса и мёда;
- Окопник лекарственный, который используют в виде водных настоек или как мазь при смешении с нутряным жиром;
- Настой лаврового листа на льняном или подсолнечном масле. Втирают в болезненное место, рекомендуется наложить согревающую повязку. Делать 2-3 раза в день;
- Эффективным средством лечения больного сустава является наложение запечённого в кожуре репчатого лука. Разрезанная пополам луковица прикладывается и фиксируется на коленном суставе на несколько часов. Отмечают результативность этой процедуры при скоплении гнойного экссудата.
Все средства народной медицины стоит применять только как дополнительные терапевтические процедуры, усиливающие или дополняющие лечебный эффект основного курса лечения. Важно не только купировать симптомы заболевания, а полностью устранить причины недуга.
Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Источник: https://spina-help.ru/izbytochnoe-kolichestvo-sinovial-noy-zhidkosti/
Причины изменения синовиальной жидкости из суставов
Изменения синовиальной жидкости при артрите и артрозе
| Признак | Артрит | Артроз |
| Количество клеток | >10 000 в 1 мкл | |
| Доминирующий тип | Полинуклеары, | Лимфоциты, моноциты, |
| клеток | плазмоциты | плазмоциты |
| Фагоциты | 6-80% и выше | Меньше 5% |
| Концентрация белка | Значительно повышена | Умеренно повышена |
| (>6 г%) | ( |
В клинической практике наиболее часто поражение суставов выявляется при следующих заболеваниях.
Инфекционные артриты подразделяют на гонококковые (возникают вследствие диссеминации гонококковой инфекции) и негонококковые — чаще всего вызываемые Staphylococcus aureus (70% случаев) и Streptococcus, а также при многих вирусных инфекциях (особенно при краснухе, инфекционном паротите, инфекционном мононуклеозе, гепатите) и Лаймской болезни, вызываемой спирохетами Borrelia burgdorferi, передающимися при укусах клещей. Септический артрит могут вызывать грибы и микобактерии.
Синовиит, вызываемый кристаллами. Отложение кристаллов в суставах или околосуставных тканях лежит в основе подагры, псевдоподагры и апатитной болезни. Для диагностики подагры и псевдоподагры проводят поляризационную микроскопию осадка, полученного при центрифугировании синовиальной жидкости.
Используют поляризационный микроскоп с красным фильтром. Игольчатые кристаллы уратов, характерные для подагры, светятся жёлтым светом (если их длинная ось параллельна оси компенсатора) и имеют сильное отрицательное двойное лучепреломление. Их обнаруживают как в синовиальной жидкости, так и в нейтрофилах.
Кристаллы пирофосфата кальция дигидрата, выявляемые при псевдоподагре, имеют разнообразную форму (чаще ромбовидную), светятся голубым светом и характеризуются слабым положительным двойным лучепреломлением.
Комплексы, содержащие гидроксиапатит (специфичные для апатитной болезни), а также комплексы, содержащие основные соли кальция и фосфора, могут быть выявлены только с помощью электронной микроскопии.
Следует подчеркнуть, что гиперурикемию не следует считать специфическим признаком подагры, а обызвествление суставов — псевдоподагры, в любом случае для подтверждения диагноза необходимо исследование методом поляризационной микроскопии.
Ревматоидный артрит. При явном преобладании воспаления одного сустава следует проводить исследование синовиальной жидкости для исключения инфекционного генеза его происхождения, так как ревматоидный артрит предрасполагает к инфекционному артриту.
Спондилоартропатии. В эту группу входит целый ряд заболеваний, которым свойственен асимметричный олигоартрит. Исследование синовиальной жидкости проводят для исключения септического артрита. Выделяют следующие спондилоартропатии.
- Анкилозирующий спондилит. Из периферических суставов чаще поражаются тазобедренные и плечевые.
- Артриты при воспалительных заболеваниях кишечника: у 10-20% больных, страдающих болезнью Крона и неспецифическим язвенным колитом развивается поражение суставов, особенно часто — коленных и голеностопных.
- Синдром Райтера и реактивные артриты, развивающиеся после урогенитальной или кишечной инфекций.
- Псориатический артрит развивается у 7% больных псориазом.
Системная красная волчанка. Изменения в суставной жидкости могут носить как невоспалительный (артроз), так и воспалительный (артрит) характер.
Остеоартроз — дегенеративное заболевание суставов, характеризующееся «изнашиванием» суставного хряща с последующими костными разрастаниями по краям суставных поверхностей.
Наиболее выраженные изменения в синовиальной жидкости обнаруживают при бактериальных артритах. Внешне синовиальная жидкость может иметь вид гноя; содержание клеток достигает 50 000-100 000 в 1 мкл, из них нейтрофилы составляют более 80%. Иногда в первые 24-48 ч острого артрита количество клеточных элементов может быть меньше 25 000 в 1 мкл.
У больных с ревматоидным артритом исследование синовиальной жидкости имеет важное значение для подтверждения диагноза и определения местной активности воспалительного процесса. При ревматоидном артрите количество лейкоцитов в синовиальной жидкости повышается до 25 000 в 1 мкл за счёт нейтрофилов (25-90%), содержание белка достигает 40-60 г/л.
В цитоплазме лейкоцитов обнаруживают включения, вакуоли, похожие на кисть винограда (рагоциты). Эти клетки содержат фагоцитированный материал — липидные или белковые вещества, ревматоидный фактор, иммунные комплексы, комплемент.
Рагоциты обнаруживают и при других заболеваниях — ревматическом, псориатическом, артритах, системной красной волчанке, бактериальных артритах, подагре, но не в таком количестве, как при ревматоидном артрит.
Изменения синовиальной жидкости при различных патологических процессах
| Признак | Тип изменений | ||
| Невоспалительный | Воспалительный | Септический | |
| Цвет | Соломенно-жёлтый | Жёлтый | Варьирует |
| Прозрачность | Прозрачная | Полупрозрачная | Мутная |
| Лейкоциты, в 1 мкл | 200-2000 | 2000-75 000 | >75 000 |
| Нейтрофилы,% | 40-75 | >75 | |
| Кристаллы | Нет | Иногда | Нет |
| Бактерио-логическое исследование | Отрицательное | Отрицательное | Иногда положи-тельное |
| Заболевания | Остеоартроз, травматический артроз, асептический некроз, системная красная волчанка | Ревматоидный артрит, подагра, псевдоподагра, системная красная волчанка, серонегативные спондило-артропатии | Гонококковый артрит, туберкулёзный артрит, инфекционный артрит (стафило-кокковый и стрепто-кокковый) |
Контроль за эффективностью проводимого лечения по результатам исследования синовиальной жидкости показан при инфекционных артритах.
[1], [2], [3], [4], [5], [6], [7]
Источник: https://ilive.com.ua/health/prichiny-izmeneniya-sinovialnoy-zhidkosti-iz-sustavov_84657i15978.html
Что такое синовиальная жидкость и как ее восстановить
- Синовиальная жидкость или суставной экссудат вырабатывается собственной хрящевой оболочкой самих суставов.
- Синовия представляет собой эластичную естественную смазку, без которой кости в суставах не могут двигаться безопасно и бесшумно.
- Жидкость выполняет в суставах следующие функции:
- Смазывает суставную полость изнутри.
- Служит естественным амортизатором.
- Питает хрящевую ткань.
- Обеспечивает подвижность костей внутри сустава.
- Защищает концевые поверхности костей от преждевременного изнашивания.
Продуцирование синовиальной жидкости, как у взрослого, так и у ребенка происходит из нескольких составляющих:
- вода, которая содержится в крови;
- белки, обладающие эластичными коллагеновыми характеристиками;
- полисахарид гиалурон, необходимый для придания синовиальной жидкости вязкости.
По своему составу синовия напоминает плазму крови. Но в плазме содержание протеинов гораздо выше, а гиалуроновая кислота отсутствует вовсе.
По внешнему виду жидкость прозрачная, слегка желтоватая и довольно густая. Внутрь сустава из хрящевой ткани ее выделяется ровно столько, сколько требуется для обеспечения полноценного функционирования сочленения.
Если нагрузки на опорно-двигательный аппарат ослабевают, избыток синовиальной жидкости всасывается лимфатическими сосудами хрящей. Благодаря этому механизму в суставе практически отсутствует трение даже при значительных нагрузках.
Нарушение баланса приводит к тому, что синовиальной жидкости вырабатывается мало или, наоборот, слишком много. Для полноценной функции сустава вредно и то и другое.
Почему возникает нарушение баланса синовии в суставной капсуле
Если суставы испытывают дефицит смазки, концевые поверхности костей начинают тереться друг о друга. Такое явление чревато преждевременным износом или необратимым разрушением суставных поверхностей.
Эти процессы сопровождаются дискомфортом, хрустом и болевыми ощущениями и даже могут привести к частичному или полному ограничению подвижности в пораженных суставах.
Вот основные причины сокращения объема синовиального экссудата:
- снижение иммунитета;
- инфекции, которые вызывает обезвоживание организма;
- недостаточное употребление воды;
- неправильное питание, которое не обеспечивает ткани нужными витаминами и микроэлементами, в частности витамином А и кальцием;
- развитие в организме гельминтов;
- дисфункция выработки синовии, которая приводит к изменению состава и количества жидкости;
- частые физические перегрузки, которые не дают суставной жидкости вовремя восстановить свои объемы;
- замедление синтеза гиалуроновой кислоты, что типично для людей пожилого возраста.
Если синовиальная жидкость в суставах содержится в недостаточном объеме, обделенные сочленения начинают хрустеть и скрипеть, тем самым сигнализируя о дефиците суставного экссудата. Опаснее всего, если эта ситуация происходит в тазобедренном, локтевом или коленном суставе.
Восстановление суставной смазки требует грамотного подхода и обязательного врачебного контроля. Для того чтобы назначить адекватное лечение, доктор должен установить причину нехватки суставной жидкости. Для этого врач направляет пациента на анализы и дополнительные обследования.
Зачастую для полного восстановления суставного экссудата достаточно ограничения нагрузок, корректировки питания, удовлетворение потребностей организма в препаратах кальция и питьевой воде.
К сожалению, обращение за врачебной помощью чаще всего наступает слишком поздно, когда консервативные методы лечения уже неэффективны и требуется хирургическое вмешательство.
Чем опасна нехватка суставной жидкости
Нарушение равновесия смазки в тазобедренном, локтевом или коленном сочленении чревато дегенеративными изменениями в хрящевой ткани и возникновением различных типов артроза, разрушающих суставы. Чаще всего артроз поражает тазобедренные суставы. Патология носит название «коксартроз». Коксартроз опасен разрушением хрящевых поверхностей, покрывающих концевые кости сустава.
Дистрофические, дегенеративные изменения в хрящах влияют на выработку и регуляцию количества синовиальной смазки внутри сочленения – возникает ее катастрофический дефицит. Нарушения в качественном составе синовии не позволяет ей как прежде в полной мере смазывать гиалиновую поверхность, в результате чего она начинает трескаться и рассыпаться.
Некротические частицы хрящевой ткани проникают в суставную жидкость и повреждают кости. Пациент испытывает при движениях сильную боль. Избежать необратимых последствий артроза можно только при своевременно начатом лечении.
Избыток синовии тоже вреден и грозит коварным заболеванием, которое называется «бурсит». Суставная сумка из-за большого объема жидкости растягивается, в полости сочленения возникает патологическое натяжение суставной капсулы и чрезмерное давление. Это может привести к невозможности осуществить любое движение.
Воспалительный процесс сопровождается общей слабостью, подъемом температуры тела, сильным болевым синдромом. В области пораженного сустава наблюдается отечность и припухлость.
Бурсит, в зависимости от стадии и формы заболевания требует консервативного или хирургического лечения. Чтобы максимально сохранить подвижность в пораженном суставе, лечение артроза необходимо начинать как можно раньше.
Воспаление внутренней суставной оболочки (синовит) тоже относится к частым патологиям, которые типичны для тазобедренного и коленного сустава. Воспалительный процесс сопровождается накоплением в тазобедренном суставе излишков синовиальной жидкости с примесями гноя и крови.
Синовит зачастую развивается у детей и носит транзиторный характер. Заболевание может быть спровоцировано травмой, перенесенной вирусной либо инфекционной болезнью. К симптомам патологии относится:
- отечность;
- спазм мышечной ткани;
- хромота;
- ограничение движений.
Синовит может возникнуть и в коленном суставе, но происходит это гораздо реже, чем в тазобедренном сочленении. Наиболее эффективной является комплексная терапия патологии на ранних стадиях развития.
Источник: https://joints.propto.ru/article/chto-takoe-sinovialnaya-zhidkost-i-kak-ee-vosstanovit