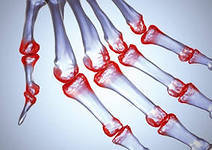
Диагностика ревматоидного артрита производится путём личного осмотра пациента врачом и дальнейшим анализом информации, которая поступает в виде заключений по лабораторным и инструментальным обследованиям. При этом процесс постановки диагноза, при сформировавшейся патологии, не вызывает сложностей. Определённые трудности определения болезни существуют на ранних стадиях патологии.
Диагностические признаки и критерии
Среди диагностических признаков заболевания отмечаются:
- АЦЦП (антитела к циклическому цитруллинированому пептиду);
- увеличение количества нейтрофилов и другие изменения синовиальной жидкости под воздействием воспаления;
- остеопороз в районе сустава и костная эрозия.
Протекание ревматоидного артрита характеризуется нижеследующими критериями диагностики, которые были выявлены американскими ревматологами в 1997 году:
- Наличие скованности в поражённых соединительных тканях в утренние часы (длительностью от одного часа, присутствующая в течение шести недель);
- Проявление артрита в трёх или более сочленённых соединениях;
- Чаще всего патология наблюдается:
- во втором и третьем пальце руки в межфаланговых областях, а также в области запястья;
- одновременно в коленях и запястьях;
- в локтевом и голеностопном сочленении.
- Наличие симметричного поражения суставов (при признаках боли в костных сочленениях левой руки, аналогичные боли проявляются в правой руке);
- Проявление внесуставных признаков:
- ревматоидные узелки;
- воспаление лимфоузлов;
- поражение внутренних органов.
- Положительная ревматологическая реакция в анализах крови;
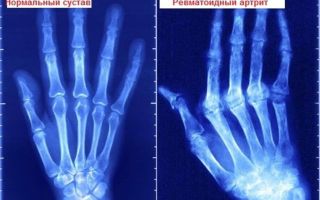
- Характерные изменения на рентгеновских снимках.
Указанные диагностические критерии являются международным стандартом диагностики ревматоидного артрита.
Диагностирование болезни на ранней стадии
Обнаружение патологии на первоначальных этапах формирования позволяет приступить к своевременному курсу терапии. Это способствует предупреждению развития осложнений. Но процесс выявления воспалительной реакции соединительной ткани в начальной фазе обусловлен рядом сложностей. Это совпадение симптомов болезни с другими патологиями, а также отсутствие высокоэффективных лабораторных методик для распознавания диагноза на ранних этапах. Ещё одним немаловажным фактором является обращение пациента с первыми признаками болезни к терапевту. Данные специалисты, в отличие от ревматологов, не в состоянии сразу установить правильное заключение.
Начальной стадией болезни считается промежуток времени от проявления первых негативных признаков до начала деструктивного изменения хрящевой ткани. Как правило, такой период длиться около трёх месяцев. Значимой информацией для диагностики ревматоидного артрита на ранних стадиях заболевания являются полученные в ходе устного опроса пациента жалобы. Среди них выделяются:
- возникновение болей в суставах;
- формирование скованности и отёчности в области поражения;
- болевые ощущения при сжатии кистей рук или при ходьбе (боль отражается в голеностопном аппарате);
- снижение веса;
- повышение температуры;
- наличие быстротечной утомляемости;
- присутствие слабости организма в целом.
Широкое применение получила методика АЦЦП. Она помогает распознать присутствие указанных антител в организме больного заблаговременно. Что позволяет приступить к своевременному лечению на ранней стадии патологии.
Лабораторные и инструментальные методы диагностики
Для выявления ревматоидного артрита используют следующие лабораторные методы диагностики:
Данное исследование показывает наличие аутоиммунных расстройств в организме пациента. К ревматоидным факторам относятся аутоагрессивные антитела иммуноглобулинов. Наибольшее скопление указанных антител выявляется в костном мозге и синовиальной жидкости.
По наличию аутоагрессивных антител можно сделать вывод о степени сформировавшегося заболевания. Соответственно при большом присутствии данных элементов патология имеет запущенную степень, а при малом наличии диагностируется ранняя стадия заболевания.
Данные исследования проводят следующими способами: гистохимическими, нефелометрическими, реакция латексагглютинации и Валера-Роза.
Диагностирование заболевания осложнено наблюдением ревматоидных факторов как у здоровой части населения (около пяти процентов), так и у людей с присутствием вируса гепатита С.
Титры антител к циклическому цитруллинированному пептиду являются передовым лабораторным исследованием, которое может выявить болезнь в начальной стадии прогрессирования. Присутствие АЦЦП в крови заболевшего, возможно, обнаружить заблаговременно.
Они формируются в период от двенадцати до восемнадцати месяцев, до начала образования первых болевых признаков. При этом за нормативный показатель берётся 3 Ед/мл АЦЦП.
В случае превышения данного параметра, диагностируется воспалительное заболевание соединительной материи.
- Общий и биохимический анализ крови
При детальном рассмотрении общего анализа крови может фиксироваться повышенное содержание лейкоцитов. Что может свидетельствовать об инфекционной природе патологии. При увеличении числа эозинофилов повышается вероятность аллергического типа заболевания.
По данным биохимического анализа крови вероятны нижеследующие заключения:
- присутствие чрезмерной концентрации фибриногена и сиаловой кислоты означает протекание активной воспалительной реакции;
- нарушение белкового метаболизма возможно при различных видах артрита;
- излишнее содержание мочевой кислоты характерно наличию подагры.
- Изучение синовиальной жидкости
При наличии патологии, в синовиальной жидкости выделяются следующие изменения:
- повышено количество лейкоцитов;
- помутнение жидкости;
- приобретение излишней вязкости;
- формирование рагоцитов.
К основным показателям лабораторного диагностирования указанной патологии относятся ревматоидные факторы и антицитруллиновые антитела. На базе данных исследований можно сделать заключение о наличие или отсутствии патологии. Остальные показатели являются важными для оценки тяжести болезни и дальнейшего назначения лечения.
Для более тщательного анализа заболевания применяют нижеследующие инструментальные методы диагностики:
Данный способ представляет собой визуальное исследование поражённого сустава при помощи специализированного оборудования. По данным артроскопии делается вывод о необходимости хирургической коррекции диартроза.
В процессе исследования выявляются нижеследующие характерные признаки заболевания:
- формирование белка фибрина на поражённой хрящевой материи;
- разрастание синовиальной ткани;
- пролиферация ворсинок синовиальной ткани, которая пагубно влияет на жидкость находящуюся внутри диартроза.
Использование данной методики на начальных этапах заболевания практически неэффективно. При длительном течении патологии рентгенография способна обнаружить перемены в костной ткани. Что позволяет специалистам поставить диагноз и назначить требуемый курс терапии.
Для ревматоидного артрита характерно обнаружение на рентгене симметричного поражения сочленённых соединений. Также происходит сужение межсуставных щелей или их сращивание.
Относится к способам лучевого исследования. Осуществляется путём введения в организм радиоизотопов. Применяется для обнаружения патологических преобразований костной материи. Введённое вещество концентрируется в исследуемой области и явно визуализируется на рентгеновских снимках, при наличии воспалительной реакции в синовиальной поверхности.
Сцинтиграфия даёт возможность распознать патологию на ранних стадиях, но является более чувствительным способом инструментальной диагностики в сравнении с рентгенографией.
Магнитно-резонансная томография показывает результат, позволяющий структурно изучить состояние поражённого сочленённого соединения. За счёт применения электромагнитных волн является безопасным исследовательским методом, даже при неоднократном обследовании. Минусом данной методики является высокая стоимость.
Эффективность ультразвукового облучения наблюдается при исследовании больших диартрозов. Это обусловлено сложностью визуализации из-за высокой плотности костных тканей. Поэтому указанный метод диагностирования используется в качестве дополнительного.
Дифференциальная диагностика заболевания
Методика дифференциального подтверждения диагноза ревматоидного артрита требуется для исключения иных патологий соединительных материй суставов. Такое возможно при одновременном протекании различных болезней негативно воздействующих на поверхностную материю сустава.
Среди аналогичных по клиническим признакам болезней отмечаются:
- первичный остеоартроз;
- синдром Стилла;
- псориатический артрит;
- ревматизм;
- подагра;
- синдром Рейтера;
- инфекционные артриты;
- красная волчанка;
- склеродермия;
- реактивные артриты;
- болезнь Бехтерева.
Перечисленные выше заболевания, с различной степенью отрицательного воздействия, оказывают влияние на суставы. При этом каждая из патологий имеет свои характерные черты, которые можно выявить только дифференциальной диагностикой.
Основания для постановки диагноза
Основанием для постановки диагноза рассматриваемой болезни являются полученные в ходе обследования анализы, а также жалобы пациента с присутствием характерных признаков заболевания.
Диагноз подтверждается в случае наблюдения четырёх диагностических критериев, которые указаны ранее. При этом первые четыре признака из указанного списка должны наблюдаться на протяжении шести и более недель.
Диагностирование патологии представляет собой трудоёмкий процесс, включающий в себя множество лабораторных и инструментальных методик. Одной из приоритетных целей современных медицинских исследований является получение эффективных методик, способных решить вопрос, как определить ревматоидный артрит в начальной стадии.
Источник: https://revmatizma.net/diagnostika-revmatoidnogo-artrita/
Медицинский центр Prima Medica
Ревматоидный артрит — это хроническое воспалительное аутоиммунное заболевание, которое чаще всего поражает мелкие суставы кистей и стоп. По еще не совсем изученным причинам иммунная система человека атакует синовиальную оболочку сустава, то есть, ткань, выстилающую сустав изнутри. В результате воспаления синовиальная оболочка утолщается, что может приводить к разрушению хряща и кости внутри сустава. Сухожилия и связки, которые удерживают сустав, становятся слабыми и растянутыми. Постепенно сустав теряет свою форму и функцию.
Причины ревматоидного артрита.
Неизвестно, что именно является пусковым механизмом ревматоидного артрита. Наиболее вероятны наследственные (генетические) причины, которые делают организм более восприимчивым к факторам внешней среды, таким, как инфекции, например, вирусы или бактерии, которые, в свою очередь, могут запускать воспаление.
Факторы риска ревматоидного артрита.
Факторы, которые могут увеличить риск возникновения ревматоидного артрита:
-Пол. У женщин ревматоидный артрит развивается в 3 раза чаще, чем у мужчин.
-Возраст. Ревматоидный артрит может развиться в любом возрасте, но чаще от 40 до 60 лет.
-Наследственная предрасположенность. Если кто-то из Ваших родственников страдает ревматоидным артритом, Вы наследуете большую предрасположенность к этому заболеванию, то есть, у Вас выше риск заболеть.
-Курение. Курение увеличивает риск заболеть ревматоидным артритом. Отказ от курения может ослабить этот риск.
Симптомы ревматоидного артрита.
Симптомы ревматоидного артрита могут включать:
• Боль и припухлость суставов
• Болезненность при ощупывании суставов • Покраснение и припухание тыла кистей • Образование плотных округлых образований под кожей (ревматоидные узелки) • Общую слабость • Утреннюю скованность, которая может длиться часами • Повышение температуры • Снижение веса
Мелкие суставы повреждаются прежде всего. Ранний ревматоидный артрит чаще всего поражает мелкие суставы: лучезапястные, голеностопные, суставы кистей и стоп. При прогрессировании болезни могут вовлекаться и другие суставы: плечевые, коленные, тазобедренные, кроме того, височно-челюстной и суставы шейного отдела позвоночника.
В большинстве случаев поражение суставов симметричное, то есть, воспаляются одноименные суставы справа и слева. Симптомы могут появляться и исчезать. Болезнь протекает волнообразно, то есть, симптомы могут варьироваться по тяжести проявления, самостоятельно появляться и исчезать.
Если Вы обнаружили постоянное (больше 2 недель) припухание, дискомфорт или боль в нескольких суставах — это повод для обращения к ревматологу.
Ревматоидный артрит повреждает сустав, приводит к его деформации и нарушению функции. Это создает трудности в повседневной активности, постепенно Вы можете отмечать, что обычные движения, которые ранее давались легко, теперь вызывают утомление. С годами Вы можете отмечать, что вообще не способны выполнять обычную домашнюю работу. Современные препараты могут остановить и предотвратить прогрессирование деформации суставов, таким образом, Вы сохраните привычный образ жизни. Что Вы можете сделать до консультации? Подготовьте ответы на следующие вопросы: • Детальное описание своих симптомов, включая время, когда они появились, и факторы, которые облегчают или ухудшают Ваше самочувствие. • Информацию о других заболеваниях, которые были у Вас в прошлом • Информацию о заболеваниях близких родственников • Список лекарственных препаратов и пищевых добавок, которые Вы принимаете в настоящий момент • Вопросы, которые хотите задать доктору
Доктор осмотрит суставы и проверит их болезненность, припухлость, изменение кожи над ними и объем движений. Также будет оценена мышечная сила.
В дополнении к осмотру доктор может назначить анализы крови и рентгеновские снимки больных суставов. На ранних стадиях ревматоидный артрит определить трудно, потому что его симптомы могут имитировать другие заболевания. При ревматоидном артрите может меняться общий анализ крови: СОЭ становится выше нормы, что говорит о воспалительном процессе. Другие маркеры ревматоидного артрита – ревматоидный фактор и антицитруллиновые антитела (АЦЦП)- также используются для диагностики этого заболевания. Необходим для оценки эффективности лечения и прогрессирования заболевания с течением времени. В настоящее время достигнуты большие успехи в лечении ревматоидного артрита, и этот диагноз перестал быть приговором. Единственной задачей пациента является раннее обращение к доктору, внимательное наблюдение за своим самочувствием и выполнение рекомендаций. Существует 2 основные группы препаратов, которые назначаются при ревматоидном артрите: 1.Нестероидные противовоспалительные средства. Эти лекарства снимают боль и воспаление суставов, но не влияют на иммунные механизмы развития болезни. 2. Специфические базисные препараты, блокирующие иммунный компонент болезни и препятствующие разрушению сустава и потере им функции. Чаще используемые базисные препараты – это метотрексат, арава, сульфасалазин, плаквенил. Отдельно стоящая группа — стероидные (гормональные) противовоспалительные средства (преднизолон), которые, как это видно по названию, не только уменьшают воспаление, но и обладают свойствами базисных препаратов. Преднизолон используется при лечении ревматоидного артрита, как правило, в невысоких дозах и назначается на непродолжительное время. Кроме того, гормональные препараты широко используются для внутрисуставных уколов. Физиопроцедуры. Они показаны в период невысокой активности болезни, когда есть несколько больных суставов и локальная терапия может быть успешной. Бальнеолечение целесообразно для улучшения функции суставов в период ремиссии, то есть, в то время, когда суставы спокойны и не болят. Вне зависимости от активности болезни целесообразно использование ортезов, то есть, приспособлений, фиксирующих суставы при нагрузке и облегчающих движение. Эндопротезирование, артродез, синовэктомия — это основные направления хирургического лечения при ревматоидном артрите. Скорее всего, рано или поздно это придется сделать, особенно, если страдает функция крупных опорных суставов, если постоянно припухает один крупный сустав. Наиболее приемлемый способ лечения — синовэктомия. Но есть еще способ, который, возможно, позволит отложить посещение хирурга. Это – лаваж сустава. Лаваж – это промывание полости коленного сустава физиологическим раствором. Показанием к манипуляции служит длительная (в течение нескольких месяцев) припухлость коленного сустава и неэффективность внутрисуставного лечения. Процедура выполняется в амбулаторных условиях и занимает около 40 минут. Цель – «отмыть» синовиальную оболочку и полость сустава от воспалительных клеток и, тем самым, повысить чувствительность ткани сустава к последующему лечению. Миф №1 Гормоны — это вредно, от них толстеют и принимают их всю оставшуюся жизнь, они разрушают кости. Реальность. Гормоны (преднизолон) — это естественные природные противовоспалительные средства. Действительно, у них, как и у любых лекарств, есть свои побочные эффекты. Действительно, в высоких дозах и при длительном приеме можно набрать лишние килограммы, и при длительном приеме высоких доз они могут способствовать потере костной массы. НО: обычно преднизолон назначается на несколько месяцев и лишь в период высокой активности. Это наиболее эффективный природный противовоспалительный препарат, эффект от него развивается практически сразу после приема. Он не вреднее диклофенака и не разрушает костную ткань при соблюдении определенных правил приема и индивидуально подобранных дозировок. Миф №2 Внутрисуставные уколы (гормональные) разрушают хрящ, в дальнейшем люди становятся зависимыми от такого лечения Реальность. Если бы внутрисуставные уколы разрушали хрящ, они не были бы разрешены органами здравоохранения. При неправильном назначении и частом введении в один и тот же сустав (больше 3-4 раз в год), сустав, действительно, может разрушиться. Миф №3 Базисные препараты, которые используют при лечении, вредны для организма, поэтому принимать их опасно и вредно. Реальность.
Все препараты, применяемые для лечения, прошли многолетние клинические испытания и рекомендованы органами здравоохранения. Лечение не может быть опаснее самого заболевания, а чтобы избежать токсического воздействия, необходимо контролировать определенные показатели крови и следовать рекомендациям доктора.
Источник: https://www.primamedica.ru/articles/revmatolog/revmatoidnyj-artrit/
Оценка риска сердечно-сосудистых заболеваний при воспалительных заболеваниях суставов должна стать простой (по материалам EULAR 2016) | Ревматология
- Оценка риска сердечно-сосудистых заболеваний при воспалительных заболеваниях суставов может быть простой, легкой и интегрироваться в ежедневную практику клиники (по материалам EULAR 2016)
- Оценка риска сердечно-сосудистых заболеваний (ССЗ) у пациентов с ревматоидным артритом или другим ревматическим заболеванием может быть простой и должна интегрироваться в работу врачей общей практики или ревматологических клиник, в соответствии с двумя докладами, озвученными на недавно проведенном конгрессе EULAR в Лондоне (2016г).
- Пациенты с ревматоидным артритом (РА) имеют на 50% более высокий риск развития сердечно-сосудистых заболеваний, чем пациенты без этого заболевания, но это не обязательно означает, что они должны постоянно принимать статины, акцентировал доктор Навид Саттар, профессор метаболической медицины Института сердечно-сосудистых и медицинских наук в Шотландии, который обсуждал на конгрессе вопрос оценки риска ССЗ у отдельных больных.
«Только наличие РА само по себе не является достаточным, чтобы включить конкретного человека в группу высокого риска», отметил профессор Саттар. «Что действительно важно, так это совокупность всех факторов риска».
Шкала оценки риска обычно используется во всех областях Соединенного Королевства автоматически и так же автоматически корректируется, отметил он.
Но в других странах достаточно просто использовать традиционные факторы риска сердечно-сосудистых заболеваний в популяции РА, включив при этом возраст пациента, пол, статус курильщика и семейный анамнез заболеваний сердца, в дополнение к измерению артериального давления и уровня липидов крови. Большинство специалистов используют эти показатели и вводят их в шкалу 10-летнего риска фатальных сердечно-сосудистых событий (SCORE).
Для того, чтобы приспособить эту шкалу для пациентов с РА, следует просто умножить этот счет на 1,5, предложили на конгрессе.
В то время как «существует «фиксация» в некоторых частях Европы в вопросе вычисления фракций липидов натощак, это не является обязательным», сказал профессор Саттар. Вполне достаточно проанализировать параметры двух липидов, которые считаются в баллах риска: холестерин и ЛПНП.
«Доказательные данные в подавляющем большинстве случаев показывают, что результаты измерений липидов натощак и после еды отличаются минимально и не стоит на этом фокусироваться» сказал он.
«Это действительно важно, потому что многие из наших пациентов с РА приходят в больницу, когда они уже приняли пищу и мы не должны посылать их домой и рекомендовать вернуться в клинику в следующий раз натощак, чтобы оценить риск сердечно-сосудистых заболеваний. Это просто не имеет смысла «.
Обновленные рекомендации Европейского общества кардиологов и те, которые будут выпущены в ближайшее время EULAR, позволяют предположить, что оценку риска можно рассчитывать каждые 5 лет у большинства пациентов.
Шкала SCORE не является совершенной, поэтому существуют некоторые разногласия в том, стоит ли оценивать дополнительные анализы крови или УЗИ сонной артерии, и способны ли эти методы увеличить точность оценки риска сердечных заболеваний.
«Я думаю, что мы должны выполнять сейчас простые указания, в первую очередь, и делать это тщательно», отметил профессор.
В отдельной презентации в ходе сессии, Эйрик Ikdahl, студент MD-PhD в Diakonhjemmet больницы в Осло, докладывал, как некоторые ревматологические клиники в Норвегии вычисляют риск ССЗ среди своих пациентов.
С помощью Норвежского сотрудничества по атеросклеротическим заболеваниям у больных с ревматическими болезнями (NOCAR), которое началось в апреле 2014 года, проводились ежегодные оценки риска сердечно-сосудистых заболеваний у больных с воспалительными заболеваниями суставов и внедрены в повседневную практику 11 ревматологических клиник. Во время ожидания назначений доктора, пациенты получали планшетные компьютеры, через которые они могли самостоятельно внести факторы риска сердечно-сосудистых заболеваний в программу журнала электронных записей под названием GoTreatIt® Rheuma. При этом клиника определяла липиды натощак, медсестры записывали артериальное давление.
С помощью алгоритма Оценки риска (SCORE), программа автоматически вычисляет 10-летний риск фатального события сердечно-сосудистых заболеваний у конкретного пациента.
Если оценка SCORE составляет 5% или больше, ревматолог направляет такого пациента к врачу общей практики или кардиологу, указывая, что есть повод для инициирования CVD-профилактических мер, таких как прием медикаментов или изменения образа жизни.
Ревматологи и медсестры также обеспечивают краткие консультации по поводу необходимости отказа от курения и здорового питания.
«Основной целью проекта является повышение уровня информированности о сердечно-сосудистых заболеваниях у ревматических больных и гарантировать, что больные с воспалительными заболеваниями суставов получают необходимое профилактическое лечение», сказал г-н Ikdahl.
Из 6150 пациентов, принимающих участие в проекте NOCAR в трех центрах, 41% (n = 2519) больных получил оценку риска сердечно-сосудистых заболеваний в течение первого года. Из них у 1569 — РА, 418 имеют анкилозирующий спондилит, 350 — псориатический артрит, и 122 пациента имеют серонегативные спондилоартрит.
На протяжении программы, «большое количество пациентов с высоким риском получили скрининг, что ранее не было предложено», сказал Ikdahl. «Я очень рад этому. Лишь очень небольшая часть участников не имела факторов риска, а это значит, что пациенты должны быть мотивированы в инициации таких проектов, как NOCAR «.
Основными препятствиями на пути успешной реализации был дефицит времени, определение ежегодной даты для оценки риска сердечно-сосудистых заболеваний среди пациентов, посещающих клинику несколько раз в году, и вопрос, измерялись ли липиды ранее до визита к ревматологу.
«Мы признаем, что есть место для совершенствования. Это является сложной задачей для реализации, учитывая занятость ревматологических клиник и ревматологов в частности, а так как проект не предлагает никаких финансовых стимулов для участвующих центров, мы рассчитываем на коллективные усилия и добровольную работу на основе уже имеющихся ресурсов».
«Если мы сможем преодолеть эти препятствия», добавил он, «я считаю, сможем увеличить процент пациентов, которые получают оценку риска сердечно-сосудистых заболеваний регулярно».
Источник: http://rheumo.com/sistemnye-vaskulity/otsenka-riska-serdechno-sosudistyh-zabolevanij-pri-vospalitelnyh-zabolevaniyah-sustavov-dolzhna-stat-prostoj-po-materialam-eular-2016/
Ревматоидный артрит
Ревматоидный артрит (РА) – воспалительное ревматическое заболевание неизвестной этиологии, характеризующееся симметричным хроническим эрозивным артритом (синовитом) периферических суставов и системным воспалительным поражением внутренних органов.
Распространенность РА среди взрослого населения составляет 0,5-2% (у женщин 65 лет – около 5%). Женщины заболевают чаще мужчин в 2-3 раза. Этиология РА неизвестна, поэтому первичную профилактику не проводят.
Пациент попадает к ревматологу в среднем на 21 месяце болезни, до этого он обращается к врачам других специальностей. К этому моменту у 60% пациентов развиваются необратимые повреждения суставов, т.е. лучшее время для терапии упущено.
Диагностика осложняется тем, что на ранних стадиях клинические признаки неспецифичны: слабость, усталость, апатия, депрессия, ночное потоотделение, повышенная чувствительность к изменениям погоды, утренняя скованность и боль в суставах, напряженность в мышцах.
Ранняя диагностика РA и немедленное начало соответствующего лечения очень важны для предупреждения полного повреждения сустава. Тем более, что иммунологические нарушения могут выявляться за несколько месяцев или лет до развития клинических симптомов.
Классификация
На основании наличия ревматоидного фактора в крови различают: серопозитивный и серонегативный РА. Варианты активности РА (в настоящее время о необходимости их использования ведут дискуссии; вместо критериев активности 1979 г. предлагают применять различные индексы, либо совокупность симптомов.
- Лёгкий вариант (степень активности I) характеризуется артралгиями, припухлостью и болезненностью менее 5 суставов, внесуставных проявлений нет. Ревматоидный фактор в крови отсутствует или содержится в низких титрах, концентрация CРБ и СОЭ в норме или умеренно повышены. Рентгенологических изменений в мелких суставах кистей и стоп не обнаруживают.
- Умеренно тяжёлый вариант (степень активности II) проявляется артритом 6-20 суставов, отсутствием внесуставных проявлений, высоким титром ревматоидного фактора, стойким увеличением СОЭ и концентрации CРБ, остеопенией, умеренным сужением суставных щелей и небольшими единичными эрозиями при рентгенологическом исследовании мелких суставов кистей и стоп.
- При тяжёлом варианте (степень активности III) поражаются более 20 суставов, быстро развиваются нарушения функций суставов. Отмечают стойкое, значительное увеличение СОЭ и концентрации CРБ, анемию, гипоальбуминемию, высокие титры ревматоидного фактора. Беспокоят внесуставные проявления.
Функциональные классы
- I – полная сохранность выполнения нормальной ежедневной нагрузки без ограничения;
- II – адекватная сохранность выполнения нормальной ежедневной нагрузки (несмотря на определённые трудности);
- III – ограниченная возможность выполнения нормальной ежедневной нагрузки;
- IV – полная потеря возможности выполнения нормальной ежедневной нагрузки.
Рентгенологические стадии
- I – околосуставной остеопороз
- IIA– изменения, характерные для стадии I + сужение суставных щелей
- IIB– изменения, характерные для стадии IIA + немногочисленные (до 5) костные эрозии
- III– изменения, характерные для стадии IIB + множественные (более 5) костные эрозии, подвывихи в суставах
- IV– изменения, характерные для стадии III + костный анкилоз.
Диагностические критерии ревматоидного артрита (критерии Американской ревматологической ассоциации (1987 г.).
- Утренняя скованность в области суставов или околосуставных тканей, сохраняющаяся на протяжении не менее 1 ч.
- Артрит 3 или более суставов: припухание или выпот, установленные врачом, по крайней мере в 3 суставах. Возможно поражение 14 суставов (с обеих сторон): пястно-фаланговых, проксимальных межфаланговых, суставов запястья, локтевых, голеностопных.
- Артрит суставов кистей: припухлость, по крайней мере одной из следующих групп суставов: запястья, пястно-фаланговых и проксимальных межфаланговых.
- Симметричный артрит: сходное, однако без абсолютной симметрии, двустороннее поражение суставов (пястно-фаланговых, проксимальных межфаланговых, плюснефаланговых).
- Ревматоидные узелки: подкожные узелки (установленные врачом), локализующиеся преимущественно на выступающих участках тела, разгибательных поверхностях или в околосуставных областях.
- Обнаружение повышенных титров ревматоидного фактора в крови любым методом.
- Рентгенологические изменения, типичные для РА: эрозии или околосуставной остеопороз в суставах кистей и стоп, наиболее выраженные в клинически поражённых суставах.
NB! Диагноз РА выставляют при наличии 4 и более критериев (при этом критерии с первого по четвёртый должны сохраняться, по крайней мере, в течение 6 нед). Чувствительность критериев составляет 91-94%, а специфичность – 89%.
Цели лабораторного исследования
- подтверждение диагноза
- исключение других заболеваний
- оценка активности заболевания, прогноза, эффективности терапии
- выявление осложнений (как самого заболевания, так и побочных эффектов проводимой терапии)
КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ ЛАБОРАТОРНЫХ ТЕСТОВ
Общий анализ крови
- Лейкоцитоз/тромбоцитоз/эозинофилия – тяжелое течение РА с внесуставными (системными) проявлениями; сочетаются с высокими титрами РФ; могут быть связаны с лечением ГК (глюкокортикоиды).
- Нейтропения – исключить синдром Фелти.
- Анемия – воспалительная активность заболевания (гемоглобин
Источник: https://www.eurolab.md/algoritms/revmatoidnyjj-artrit/
Лабораторное обследование при ревматоидном артрите
[40-133] Лабораторное обследование при ревматоидном артрите
2950 руб.
- Комплексный анализ, используемый для оценки активности и контроля лечения ревматоидного артрита.
- Синонимы русские
- Анализы крови при ревматоидном артрите (РА).
- Синонимы английские
- Rheumatoid arthritis (RA) blood panel;
- Rheumatoid arthritis laboratory tests;
- Rheumatoid arthritis work up.
- Какой биоматериал можно использовать для исследования?
- Венозную кровь.
- Как правильно подготовиться к исследованию?
- Общая информация об исследовании
Ревматоидный артрит – это хроническое аутоиммунное заболевание, течение которого варьируется от незначительно выраженного олигоартрита до стремительной деструкции многих суставов и инвалидизации.
Для оценки активности этого заболевания, его прогноза, принятия решения о назначении базисных препаратов и контроля лечения используют несколько клинико-лабораторных маркеров.
Особенно удобным для врача и пациента является комплексный анализ крови, включающий все необходимые показатели.
Комплексный анализ крови при ревматоидном артрите состоит из 4 частей: маркеры воспаления, гематологические, биохимические и иммунологические показатели.
Маркеры воспаления – это скорость оседания эритроцитов (СОЭ), С-реативный белок (СРБ) и фибриноген. Высокий уровень СОЭ, СРБ или фибриногена отражает активность заболевания. Кроме того, было показано, что уровень СРБ связан с прогрессирующей деструкцией суставов по данным радиологического исследования.
Фибриноген – это не только белок острой фазы воспаления, но и фактор свертывания крови, высокий уровень которого ассоциирован с риском тромбоза и сердечно-сосудистых заболеваний. Подобная ассоциация была показана и для СРБ.
Действительно, риск сердечно-сосудистых заболеваний и инсульта у пациентов с ревматоидным артритом повышен.
Гематологические показатели – это общий анализ крови (ОАК) и лейкоцитарная формула. С помощью ОАК удается выявить и оценить степень выраженности анемии при ревматоидном артрите. При этом заболевании чаще всего наблюдается анемия хронических заболеваний, степень выраженности которой отражает активность заболевания.
При хорошем ответе на терапию показатели крови нормализуются. Другой нередкой формой анемии является железодефицитная анемия, обусловленная скрытым кровотечением ЖКТ при применении НПВС. Для дифференциальной диагностики двух видов анемий при ревматоидном артрите могут понадобиться исследования уровня железа.
Также с помощью ОАК можно выявить тромбоцитоз, который отражает активность заболевания, или тромбоцитопению, которая может возникнуть как осложнение при приеме лекарств или являться симптомом гиперспленизма при синдроме Фелти. При ревматоидном артрите, как правило, наблюдается умеренный лейкоцитоз.
Лейкопения может возникать как осложнение при приеме лекарств или, по аналогии с тромбоцитопенией, являться симптомом синдрома Фелти.
К биохимическим показателям, которые исследуют при ревматоидном артрите, относятся печеночные ферменты (АЛТ, АСТ) и общий белок сыворотки крови. Печеночные ферменты исследуют для оценки гепатотоксичности, вероятной при назначении базисных препаратов, и своевременной коррекции их дозы.
Повышение уровня печеночных ферментов наблюдается у 10-35 % пациентов, получающих комбинацию метотрексата и лефлуномида. Общий белок сыворотки – это интегральный показатель белкового обмена организма, который часто нарушается при хронических заболеваниях, в том числе при ревматоидном артрите.
Следует отметить, что уровень общего белка может быть нормальным даже при тяжелом течении заболевания.
Иммунологические показатели – ревматоидный фактор (РФ) и антитела к циклическому цитруллинсодержащему пептиду (АЦЦП) – используют не только для диагностики, но и для оценки активности и прогноза ревматоидного артрита. РФ – это иммуноглобулины класса IgM к Fc-фрагменту иммуноглобулинов IgG.
РФ выявляется у 60-80 % пациентов с ревматоидным артритом, чаще в стадию развернутой клинической картины. Чувствительность этого маркера на ранней стадии ревматоидного артрита составляет около 40 %. Таким образом, отрицательный результат исследования РФ не позволяет полностью исключить ревматоидный артрит.
Уровень РФ в некоторой степени меняется с изменением активности заболевания, но может оставаться высоким даже при достижении клинической ремиссии заболевания. Наличие РФ связано с прогрессирующей деструкцией суставов по данным рентгенологического исследования вне зависимости от активности заболевания.
РФ не является специфичным для ревматоидного артрита маркером и может быть обнаружен при многих других аутоиммунных заболеваниях, в том числе при системной красной волчанке, анкилозирующем спондилите, ювенильном ревматоидной артрите, саркоидозе, а также определяется у 5-7 % здоровых людей.
Более специфичным маркером ревматоидного артрита являются антитела к циклическому цитруллинсодержащему пептиду (АЦЦП), IgG. АЦЦП – это гетерогенная группа аутоантител, взаимодействующих с аминокислотой цитруллином различных белков (возможно, фибрина, виментина, коллагена I и II типа, гистонов и других), образующейся в результате воспалительных изменений в суставе.
Специфичность этого маркера достигает 99 %. Также АЦЦП чаще, чем РФ (60 % по сравнению с 40 %), наблюдаются на ранней стадии ревматоидного артрита. Считается, что концентрация АЦЦП может отражать активность заболевания. Обнаружение АЦЦП, подобно РФ, ассоциировано с деструкцией суставов и является неблагоприятным прогностическим фактором.
В некоторых случаях могут понадобиться дополнительные тесты, например анализ кала на скрытую кровь у пациента, принимающего НПВС, или оценка функции почек у пациента, принимающего метотрексат.
Следует отметить, что лабораторное обследование – важное, но не единственное обследование при ревматоидном артрите.
Результаты комплексного анализа необходимо оценивать с учетом дополнительных анамнестических, клинических и инструментальных данных.
Для чего используется исследование?
- Для оценки активности и контроля лечения ревматоидного артрита.
Когда назначается исследование?
- При наличии симптомов поражения суставов: боли и ограничения подвижности (скованности) в суставах, отек и покраснение кожи в области суставов, особенно при симметричном поражении мелких суставов кистей и стоп;
- при контрольном обследовании пациента с ревматоидным артритом.
- Что означают результаты?
- Референсные значения
- Для каждого показателя, входящего в состав комплекса:
- Важные замечания
- Для получения точного результата необходимо следовать рекомендациям по подготовке к тесту;
- результаты исследования оценивают с учетом дополнительных анамнестических, клинических и инструментальных данных.
- Также рекомендуется
- [40-131] Лабораторная диагностика железодефицита
- [02-001] Анализ кала на скрытую кровь
- [06-021] Креатинин в сыворотке
- [06-034] Мочевина в сыворотке
- Кто назначает исследование?
- Ревматолог, иммунолог, врач общей практики, хирург.
Источник: https://helix.ru/kb/item/40-133
Факторы риска ревматоидного артрита
К факторам риска ревматоидного артрита относятся: — половая принадлежность; — возрастная группа старше 45 – 50 лет; — острые и хронические инфекции; — наследственная предрасположенность; — психоэмоциональные перегрузки; — неблагоприятные факторы внешней среды; — постоянные травмы костно-суставного аппарата.
Половая принадлежность Одним из основных факторов риска появления ревматоидного артрита является принадлежность к женскому полу. У женщин это заболевание наблюдается в 3 -3,5 раза чаще, чем у мужчин. Это объясняется гормональными особенностями организма.
Гормональный дисбаланс, который является одной из причин ревматоидного артрита, может быть вызван родами, абортами и климаксом. Во время беременности и в период кормления грудью риск развития болезни снижается во много раз.
Женская гормональная контрацепция также уменьшает этот риск.
Возрастная группа старше 45 – 50 лет Люди старше 45 – 50 лет страдают от ревматоидного артрита в 6 раз чаще, чем люди 20 – 30 лет.
С возрастом риск развития заболевания возрастает в несколько раз.
Острые и хронические инфекции Острые и хронические инфекции очень часто становятся факторами риска ревматоидного артрита.
Самыми распространенными инфекционными болезнями из групп риска ревматоидного артрита являются: грипп; парагрипп; ангина; вирусный гепатит; кожный герпес; цитомегаловирусная инфекция; корь; паротит; инфекционный мононуклеоз, вызванный вирусом Эпштейна-Барр.
В около 40 процентах случаев заболевание дебютирует на фоне инфекции верхних дыхательных путей (гриппа, ангины) или при обострении хронических заболеваний.
Наследственная предрасположенность Важным фактором риска ревматоидного артрита является наследственная предрасположенность. Заболевание может передаваться по наследству.
Человек, у которого ближайшие кровные родственники диагностированы с ревматоидным артритом, подвержен риску заболеть в несколько раз выше остальных людей.
Кроме того, тяжесть и исход болезни является менее благоприятным в случае наследственной передачи заболевания.
Психоэмоциональные перегрузки Психоэмоциональные перегрузки относятся к самым частым факторам, провоцирующим проявления ревматоидного артрита. В более 50 процентах случаев начало заболевания наслаивалось на тяжелые психоэмоциональные удары.
Длительные изматывающие переживания после разводов, смерти близких, увольнений повышают риск заболеть ревматоидным артритом. Все отрицательные эмоции вызывают ответную реакцию организма в виде гормональных сдвигов.
Выделение большого количества «стрессовых» гормонов повышает риск аутоиммунного ответа организма.
Неблагоприятные факторы внешней среды Некоторые неблагоприятные факторы внешней среды могут стать пусковым механизмом в развитии ревматоидного артрита.
Более выраженным фактором риска является климат, а именно – холодные температуры. Сильное переохлаждение суставов, даже разовое, может стать решающим фактором появления болезни.
Это относится, в частности, к лицам, которые ходят в тонких штанах или колготках в морозы.
Постоянные травмы костно-суставного аппарата Одним из местных факторов риска ревматоидного артрита является постоянная травма костно-суставного аппарата. Большие нагрузки на кости и суставы наблюдаются у людей, занимающихся профессионально спортом.
К этим людям относятся профессиональные бодибилдеры, тяжелоатлеты, бегуны. Постоянным травмам костно-суставного аппарата подвержены также некоторые рабочие.
Наиболее неблагоприятной является интенсивная физическая работа с многократно повторяющимися однотипными движениями.
Источник: https://zhivi-bez-boli.ru/faktory-riska-revmatoidnogo-artrita
Критерии диагностики ревматоидного артрита
| Категории | Характеристика | Баллы |
|
1 большой сустав | |
| 2-10 больших суставов | 1 | |
| 1-3 малых суставов. | 2 | |
| 4-10 малых суставов. | 3 | |
| 4 | ||
| B. Серологический тест | Отрицательные РФ и АЦП | |
| Слабо+ тесты на РФ или АЦП | 1 | |
| Высоко+ тесты на РФ или АЦП | 2 | |
| C. Маркеры острой фазы воспаления | Нормальный С-реактивный белок и СОЭ | |
| Аномальные С-реактивный белок и СОЭ | 1 | |
| D. Длительность симптомов | < 6 недель | |
| 1 |
Наличие 6 из 10 баллов указывает на определенный ревматоидный артрит.
Сокращеня: АЦП — антитела к цитруллированному пептиду, РФ — ревматоидный фактор, СОЭ — скорость оседания эритроцитовПримечание: 1.
Критерии используются у пациентов с синовитом (припуханием) хотя бы одного сустава, который не объяснить другими болезнями, например СКВ, подагрой или псориазом. 2. Большие суставы — плечевые, локтевые, тазобедренные, коленные, голеностопные.
Малые суставы — пястнофаланговые, проксимальные межфаланговые, 2-5 плюснефаланговые, межфаланговый большого пальца, запястные.
4. Слабо+ тесты — 3-кратное повышение от нормального уровня и ниже. Высоко+ тесты — более чем в 3 раза выше от нормального уровня
Диагностические критерии ревматоидного артрита (ACR -1987)
- Утренняя скованность продолжительность минимум 1 час.
- Припухание мягких тканей
- Артрит кистей, артрит 3-х или более суставов — проксимальных межфаланговых, пястно-фаланговых, пястно-фаланговых или лучезапястных.
- Симметричный артрит, одномоментное вовлечение одинаковых суставных зон на обеих половинах тела.
- Ревматоидные узелки, подкожные узлы над костными выступами на разгибательных сторонах или вблизи суставов.
- Ревматоидный фактор сыворотки крови.
- Характерные рентгенологические изменения: околосуставной остеопороз и / или эрозии в пораженных суставах.
Для диагноза должны быть минимум четыре из этих семи критериев; критерии 1-4 должны присутствовать не менее 6 недель.
Источник: http://rheumo.ru/informat/ra/44-kriterii-diagnostiki.html
Факторы риска ревматоидного артрита
Причины ревматоидного артрита (РА) неизвестны, но определив тот факт, что он является результатом аутоиммунного расстройства. Оно создает суставное воспаление, боль, жесткость и другие общие симптомы ревматоидного артрита. Исследователи изучили, что вызывает расстройство и его симптомы, или различные факторы риска ревматоидного артрита, которые его вызывают.
Предполагается, что аутоиммунные заболевания, такие как РА, вызваны различными состояниями. Их можно разделить на четыре основные категории: генетику, гормональные изменения, выбор образа жизни и факторы окружающей среды.
Иногда это комбинация их всех, в то время как каждый из них обладает способностью воздействовать на здоровье ваших суставов, складывать вместе, и могут действительно нанести ущерб суставам вашего тела. Ранние признаки РА.
Факторы риска ревматоидного артрита — генетика
Хотя конкретная история ревматоидного артрита в вашей семье может увеличить шансы вашего развития болезни. Но это не всегда гарантирует, что вы будете развивать этот тип воспаления.
Степень риска, связанная с генами, которые передаются от одного поколения к другому, может значительно варьироваться. Особенно, когда дело доходит до определения того, какую роль играет семейная история в развитии болезни.
Что это значит в простых для понимания условиях?
Проще говоря, люди, обладающие генетическим фоном ревматоидного артрита, никогда не смогут развить это заболевание и, следовательно, нуждаются в лечении.
Напротив, у некоторых людей развивается РА без какой-либо известной или предыдущей семейной истории, заставляя их задаваться вопросом, откуда берутся вся боль и скованность, и, что более важно, как лечить его как можно быстрее и эффективнее.
Ювенильный ревматоидный артрит (ЮРА), также широко известный как ювенильный идиопатический артрит (ЮИА), является хорошим примером того, как генетика может играть определенную роль в развитии такого заболевания. Те из европейских родословных наиболее подвержены риску воспаления, связанного с ЮРА.
В то время как афроамериканцы также склонны чаще тестировать ревматоидный фактор, чем некоторые другие расовые группы.
Ревматоидный фактор — это антитело, которое на более высоких уровнях может указывать на то, что у кого-то более высокий риск развития ревматоидного узла или другого ревматоидного заболевания, что приводит к суставному повреждению. Сон при ревматоидном артрите.
Также было определено, что не существует отдельного гена, который вызывает суставную боль и воспаление, связанную с ревматоидным артритом.
Скорее, исследователи считают, что существует комбинация генов, взаимодействующих друг с другом, что потенциально может привести к развитию болезни. Эта генетическая комбинация может вызвать развитие РА на ранней стадии жизни.
Как в случае с РА среди несовершеннолетних, в отличие от некоторых потенциальных экологических причин, которые могут привести к его развитию, поскольку человек развивается годами.
Другой способ, которым генетика может потенциально играть роль в потенциальном развитии ревматоидного артрита, — это когда у человека есть другое генетическое состояние, ослабляющее его или ее иммунную систему.
Если вы были генетически предрасположены к таким состояниям, как, например, вирус Эпштейна-Барра или синдром Шегрена, вы могли бы быть более восприимчивыми к вирусным или бактериальным инфекциям.
Кроме того, возможно, что эта восприимчивость может спровоцировать развитие других аутоиммунных заболеваний, таких как РА.
Таким образом, лечение этих состояний может потенциально помочь снизить риск РА. Он делает это, делая вашу иммунную систему более сильной и способной предотвращать другие аутоиммунные заболевания. Если есть вопрос о том, является ли генетика проблемой для вас, анализ крови может помочь дать ответ.
Факторы риска ревматоидного артрита — гормоны
Исследования показали, что существует большее число женщин, которые развивают ревматоидный артрит в своих суставах. Причем в три раза больше составляют женщины против мужчин. Это заставляет исследователей полагать, что женские гормоны могут способствовать запуску этой болезни, что делает их фактором риска, заслуживающим внимания. Причины аутоиммунных заболеваний.
Женщины, у которых развивается ревматоидный артрит, обычно происходит это где-то между 30 и 60 годами. Это ставит этот возрастной диапазон конкретно под угрозу развития симптомов, связанных с РА, боль и жесткость суставов, что приводит их к поиску эффективных методов лечения в более высоких количествах, чем другие слои населения.
Из-за этого, похоже, что поддержание здоровых уровней репродуктивных гормонов эстрогена и прогестерона может снизить риск возникновения воспаления ревматоидного артрита.
Это делает анализ крови и рассматривает эти уровни как перспективный вариант лечения пациентов с РА, поскольку симптомы суставов снижаются во время беременности.
А также во время поствакуляционной стадии женщины в менструальном цикле, когда уровни репродуктивных гормонов имеют тенденцию быть выше.
Эти типы гормональных изменений также ставят женщину под угрозу, поскольку она стареет, когда ее уровни репродуктивных гормонов естественным образом уменьшаются.
Как только она достигла и прошла возраст менопаузы, уровень гормонов почти на том же уровне, что и раньше. Возможно, что этот пониженный уровень гормонов является причиной возникновения этого типа артрита в суставах и симптомов, которые он создает.
И именно поэтому этот сегмент населения испытывает эту болезнь больше, чем любые другие. Как лечить ревматоидные узелки?
Факторы риска ревматоидного артрита — стиль жизни
Что касается не генетических факторов риска, исследователи рассматривают возможность того, что ожирение, курение и плохое здоровье в целом могут быть потенциальными факторами в развитии боли и жесткости.
И которые обычно испытывают пациенты с ревматоидным артритом. Это имеет смысл только потому, что все эти факторы образа жизни, как известно, компрометируют здоровую иммунную систему.
В противном случае, что облегчает условия, связанные с суставами, такие как РА.
Пример: исследования показали, что многие пациенты, страдающие ревматоидным артритом, имеют предшествующее состояние ожирения до развития заболевания.
Связь может быть объяснена тем фактом, что жировые клетки хранят цитокины, которые являются воспалительными химическими веществами.
Чем больше жировых клеток у вас есть, тем больше воспалительных химических веществ, которые хранит ваш организм.
Курение, как и ожирение, также ставит вас под большой риск для многих состояний здоровья, при этом РА является одним из них.
Курение сигарет может иметь серьезные неблагоприятные последствия для способности вашей иммунной системы нормально функционировать.
Ущерб, который вдыхает все эти канцерогены в организм в сочетании с другими генетическими факторами, может увеличить риск развития ревматоидного артрита.
Хотя никакие данные не могут напрямую связывать РА с ожирением, курением и общим плохим здоровьем, они все еще входят в важные факторы риска ревматоидного артрита.
И они должны контролироваться как профилактические меры, когда дело доходит до достижения и поддержания здоровых суставов. Самое лучшее в них — это то, что все контролируются на личном уровне.
Что делает доступным и простым в использовании средством лечения, которое не требует перехода к медицинскому работнику или отнимает время.
Принятие позитивного образа жизни также может уменьшить симптомы РА. Таким образом, если вам уже поставили диагноз этой болезни, потеря веса, отказ от курения и улучшение вашего здоровья могут сделать лечение более легким и эффективным. Физическая активность при РА.
Факторы риска ревматоидного артрита — окружающая среда
Помимо факторов образа жизни, связанных с курением, ожирением и плохим здоровьем, есть также факторы окружающей среды. К ним относятся воздействие химических веществ и загрязнителей, которые могут повысить риск ревматоидного артрита.
Найденные в виде загрязнения воздуха, пищевых продуктов и продуктов, вторичного дыма и инсектицидов. Эти токсичные вещества являются частью нашей внешней среды, которая, как известно, оказывает негативное воздействие на наше тело. Это делает их главными кандидатами на создание болезненных суставов, перенесенных пациентами РА.
В зависимости от типа и тяжести воздействия, возможно, что все это может способствовать факторам развития аутоиммунных заболеваний, таких как ревматоидный артрит. Поскольку управление весом и отказ от курения рекомендуется снизить риск РА, избегать воздействия токсинов является другим способом контроля и профилактики заболевания.
Если вы подвергаетесь воздействию окружающей среды, и вам уже поставили диагноз РА, успешное лечение может включать как можно большее удаление этих токсинов из вашего пространства.
Например, если ваша работа связана с химическими веществами, которые могут способствовать вашему ревматоидному артриту. Возможно, изменение карьеры является подходящим вариантом лечения.
Или, если вы живете с кем-то, кто курит, заставить их выйти на улицу или прекратить отношения. Это может помочь уменьшить ваши симптомы РА. Глюкокортикоиды при ревматоидном артрите.
Экологические проблемы также включают в себя любые прошлые эмоциональные или физические травмы, которые изменяют реакцию организма. Считается, что эти типы проблем могут способствовать возможному развитию ревматоидного артрита. Поскольку показано, что эмоциональный стресс активирует или вызывает иммунный ответ. Это активирует эту болезнь по очереди.
В этом случае некоторые люди, испытывающие высокий уровень стресса или травмы и которые имеют генетическую предрасположенность к ревматоидному артриту, подвергаются более высокому риску. Оба эти в унисон могут спровоцировать начало этой болезни.
Продолжающееся исследование продолжает выявлять причины ревматоидного артрита у пациентов, факторы риска, такие симптомы, как сильная боль в суставах, — это создает это состояние, а также эффективные варианты лечения. Целью является возможное предотвращение этой болезненной и изнурительной болезни, которая помогает создать лучшую жизнь для людей с ревматоидным артритом. Факторы риска ревматоидного артрита смотрите выше.
Источник: https://zdorsustav.ru/faktory-riska-revmatoidnogo-artrita.html