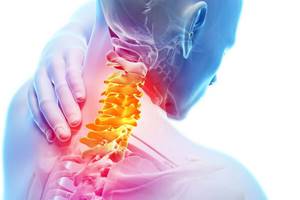
Основная причина остеохондроза – прямохождение. Как только мы научились передвигаться на задних (теперь – нижних) конечностях, позвоночник стал подвергаться сильной нагрузке. Это значит, что человечество сталкивалось с остеохондрозом на протяжении всего своего существования. И, естественно, люди не сидели сложа руки: и 1000 лет назад, и 200 лет назад наши предки пытались найти способ, который сможет уменьшить или устранить боль (чаще всего – в пояснице). Результат: сейчас лечение поясничного остеохондроза народными средствами включает в себя много рецептов, проверенных временем. О них мы и поговорим ниже.
О лечении народными методами
Народные средства при остеохондрозе пользуются популярностью, но не стоит забывать, что медицина все-таки работает лучше, чем бабушкин совет. Поэтому первое (и главное), что стоит запомнить: народные методы можно использовать вместе с основным лечением, но никак не вместо него.
Например, разогревающие мази вроде Финалгона не стоит использовать вместе с растирками на основе спирта – можно заработать химический ожог, потому что оба препарата оказывают одинаковое действие. Поэтому перед применением народного рецепта стоит проконсультироваться с врачом на предмет совместимости и целесообразности.
В остальном же народные методы показывают меньший эффект, чем медикаменты, но больший, чем вообще ничего. Их можно использовать как часть комплексного лечения, и если не перестараться, то вреда от них не будет.
Польза и вред
Польза:
- практически нет побочных эффектов;
- единственное серьезное противопоказание – аллергия;
- дополняет основную терапию.
Вред:
- малая эффективность в качестве монотерапии;
- может усугубить болезнь при неадекватном использовании.
Последний пункт означает, что «всё хорошо в меру». Не стоит пить по 2 литра отвара в день, как и растирать больное место каждый час.
Лучше не станет точно, хуже – с большой вероятностью.
Показания
- остеохондроз поясницы в начальной или средней стадии;
- радикулит.
Противопоказания
- поздняя стадия остеохондроза поясничного отдела позвоночника;
- аллергические реакции на компоненты лекарственных средств.
Когда к врачу?
Лечение остеохондроза поясничного отдела народными средствами должно начинаться с похода к врачу. Все мази, растирки, чаи и прочее противопоказаны до тех пор, пока врач не поставил диагноз.
Причина этого в том, что народные методы могут замаскировать болезнь, и та будет развиваться, но симптомы не будут видны.
Результат очевиден: на выходе пациент, который «вроде лечился», получает еще более запущенный остеохондроз.
Поэтому сначала нужно сходить к врачу и получить диагноз, после этого – спросить его о целесообразности применения народных методов, и только после этого – использовать методы.
Рецепты
Растирки, компрессы
- «Бабушкина растирка»
- Этот рецепт пользуется особой популярностью, потому что быстро снимает боль.
- Ингредиенты: медицинский спирт (200 мл), камфорный спирт (15 мл), йод (10 мл), анальгин (10 таблеток).
Все жидкие составляющие перемешать, таблетки раскрошить и всыпать в раствор, тоже перемешать. Хранить в холодильнике, натирать поясницу при боли. Эта растирка быстро убирает болевые ощущения.
Нельзя использовать «бабушкину растирку» при открытых ранах, воспалениях и других повреждениях кожи в месте нанесения, потому что велика вероятность химического ожога.
Компресс с медом и картофелем
Для изготовления компресса нужны: ложка меда, небольшая картофелина. Картофелину натереть, полученную массу смешать с медом. Подождать минут 20, затем нанести на бинт и приложить к больному месту. На время действия компресса (1.5-2 часа) боль утихнет.
Керосиновый компресс
Нужно взять слой ваты и смочить его небольшим количеством керосина, а затем приложить к больному месту. Чтобы керосин не выдохся, нужно накрыть компресс полиэтиленом.
Держать 30 минут.
Втирание с имбирем и чесноком
Для этого втирания нужна основа – подсолнечное масло. 4 головки чеснока нужно выдавить в тарелку, туда же добавить столовую ложку имбиря. Добавить 2 столовые ложки подсолнечного масла, все перемешать. Втирать в поясницу 3 раза в день.
Компресс с лопухом
Как ни странно, от остеохондроза поясничного отдела хорошо помогает такое растение, как лопух. Его можно взять как свежим, так и засушенным (купить в аптеке). Сырье нужно разрезать на мелкие кусочки, залить кипятком на 2-3 минуты, слить воду, получившуюся массу наложить на марлю или вату и прикладывать к больному месту 2 раза в день на 40 минут.
Чаи, напитки, отвары
Травяной чай с брусникой и березой
Листья березы нужно смешать с плодами брусники и залить кипятком. По желанию можно добавить сахар. Пить 1-2 раза в день по кружке.
Этот чай дает организму много витаминов, что положительно влияет на течение любой болезни.
Отвар из ромашки и мяты
30 г ромашки и 10 г мяты залить двумя литрами воды, довести до кипения, затем варить на медленном огне 15 минут. Пить по половине кружки 2 раза в день.
Витаминизированный напиток
Ингредиенты: 15 г полевого хвоща, 10 г бессмертника, 20 г календулы, 5 г пустырника, 15 г одуванчика, 10 г лаванды, 50 г сахара. Травы в засушенном виде поместить в большую кастрюлю, доводить на медленном огне до кипения. Когда закипело – добавить сахар, размешать, покипятить 2 минуты. Остудить.
Пить по 3-4 кружки в день.
Масла для нанесения и втирания
- Основа – растительное масло. В 100 г масла добавить: чайную ложку красного перца, чайную ложку черного перца, 30 г горчицы. Размешать, втирать в больное место. Можно использовать только в период ремиссии.
- На 100 г растительного масла: 5 г йода, сок одного маленького лимона. Размешать, втирать 3 раза в сутки.
Травяные и другие ванны
- Лучшая ванна – безусловно, хвойная. Хвойные масла расслабляют и физически, и психологически. Сделать такую ванну очень просто – нужно купить в аптеке специальное масло для ванн и следовать инструкции.
- Ромашковая ванна лишь немного уступает хвойной по эффективности. Сделать ее несколько сложнее: нужно купить засушенную ромашку, вскипятить ее в небольшой кастрюле (4 минуты кипения), затем отцедить и вылить воду в ванну.
Рецепты с сосновыми почками
- Шишки хмеля и сосновые почки в пропорции 1:1 измельчить, поместить в термос с горячей водой на 2-е суток. Затем отцедить и пить по 2 столовые ложки в день.
- Взять бутылку водки, вылить в ёмкость, добавить 50 г меда и 100 г сосновых шишек, размешать. Делать компрессы перед сном.
Рецепты с медом
- 100 г меда, 30 г мяты и 100 г коньяка смешать (мяту сначала измельчить), подождать 2 часа. Полученную субстанцию мазать на пораженное место, сверху накрывать ватным тампоном, фиксировать на пояснице бинтом и оставлять на ночь.
- В 50 г меда добавить 30 капель пустырника. Отдельно приготовить смесь мелиссы и кожуры лимона: 20 г и того, и того залить кипятком, подождать 10 минут. Смешать мед и полученный отвар, пить по 2 столовые ложки утром и вечером.
С чесноком
- Чеснок пропустить через мясорубку, в полученную кашицу добавить сок лимона. Есть 4 раза в день по половине чайной ложки.
- 5 долек чеснока и 10 г свежей мяты пропустить через мясорубку. Полученную массу нанести на вату, приложить к пояснице на 2 часа.
С хреном
- Смешать пропущенный через мясорубку хрен (50 г) и сухую горчицу (50 г), добавить 2 столовые ложки кипятка, размешать повторно, нанести на бинт и приложить к больному месту на час.
- Листья хрена (200 г) залить кипятком (1 л), настоять 12 часов. Пить по 1 столовой ложке 4 раза в день.
С сабельником
- Спиртовая настойка сабельника. Рецепт: взять 150 г сушеного сабельника и 100 г спирта, соединить и оставить в темном месте на 12 часов. Пить 1 раз в день, вечером, по 1 чайной ложке.
- Водная настойка сабельника. Рецепт: 100 г сабельника, 30 г ромашки, 10 г меда залить теплой водой, оставить на 24 часа. Пить по 2 столовые ложки 2 раза в день.
С лавровым листом
- Залить 2 столовые ложки лаврового листа кипятком в термосе, настоять 12 часов. Пить по 1 столовой ложке 4 раза в день.
- Сухие лавровые листы обмакивать в кипяток и прикладывать к больному месту. Когда вся поясница покроется ими – перемотать бинтом, оставить на 2 часа.
Средства на основе спирта
- Взять стакан красной рябины, раздавить ее, добавить стакан чистого спирта, размешать, настаивать неделю. Затем – втирать в поясницу.
- 50 г спирта, столовая ложка красного перца, 20 г имбиря, 10 г раздавленного чеснока, 10 г хрена. Все смешать, подождать 1 час. Сделать компресс. Прикладывать можно не более чем на 2 минут, 2 раза в день.
Экспресс-терапия
Лучший способ быстро снять напряжение и болевые ощущения: хорошо знакомые всем валерьянка, пустырник и боярышник. Смесь из этих капель (по 30 штук будет достаточно) нужно развести в кружке холодной воды и выпить. Осторожно: после этого нельзя садиться за руль.
Лучше всего использовать эту экспресс-терапию перед сном.
Помощь при обострениях
При обострениях помогают мази. Для приготовления мази нужна основа – вазелин. На 10 г вазелина:
- 5 г пихтового масла, 5 г сока алоэ. Смешать, поставить в холодильник. Через 2 часа мазь будет готова к применению.
- 2 г ментолового масла, половина чайной ложки красного перца, 3 г сухой горчицы. Так же размешать все с вазелином, но оставить на 4 часа в теплом месте, и только затем ставить в холодильник. Через 6 часов можно доставать. Аккуратно! Мазь помогает от остеохондроза во время обострений, но сильно жжется.
Курсовое и комплексное лечение
Курсовое лечение состоит из двух компрессов, которые нужно применять 14 дней подряд. Крайне важно не пропускать ни одного приема, потому что придется начинать заново.
Смесь для первого компресса: 100 г горчицы, 100 г камфорного спирта, 100 г медицинского спирта, 6 яичных белков.
Размешать, поставить в холодильник на сутки.
Смесь для второго компресса: 50 г меда, 100 г водки, 100 г сока алоэ. Размешать, слегка нагреть (мед должен растаять), размешать повторно, поставить в холодильник.
Компресс с 1-й смесью делать утром, со 2-й – вечером. Вынимать смесь из холодильника, наносить на бинт или марлю, на 30 минут оставлять при комнатной температуре (чтобы смесь не была холодной). Прикладывать на час.
Если добавить к вышеизложенному методу травяные ванны, получится комплексное лечение.
Другие средства народной медицины
Эффективным способом народная медицина считает терапию пиявками, но получить её не так-то просто – лечение пиявками обычно можно найти в санаториях.
Пиявки высасывают застоявшуюся кровь и выделяют в ткани человека ферменты, препятствующие свертыванию крови, что активизирует работу иммунной и кроветворной систем организма.
Другие методы лечения
- медикаменты;
- массаж;
- ЛФК;
- физиотерапия;
- правильное питание;
- операция (в крайнем случае).
Не забудьте посмотреть видео на эту тему
Профилактическое применение
Профилактическое применение народных рецептов при остеохондрозе поясницы довольно ограничено, потому что большинство из них направлено на устранение симптомов, а не на укрепление здоровья. Для профилактики можно использовать чаи, напитки и ванны.
Народные меры для лечения поясничного остеохондроза включают в себя множество методов: отвары, настойки, компрессы, растирки и так далее.
Все они проверены временем и в той или иной степени помогают лечить остеохондроз, но применять их можно только как вспомогательную терапию.
Нельзя лечиться только народными рецептами.
Источник: http://zdorovya-spine.ru/bolezni/osteohondroz/poyasnichnyj/lechenie/narodnymi-sredstvami.html
Остеохондроз и причины его появления
Наиболее распространенное заболевание опорно-двигательного аппарата, которое не имеет возраста, — это остеохондроз. Заболевание спины может появиться у человека даже в 15-летнем возрасте и носить скрытый характер течения первоначальных стадий болезни.
Около 90% населения земного шара страдают этим заболеванием. Такое статистическое число связано с современным образом жизни: неправильное питание, нехватка времени на спорт и т.д. Поражение опорно-двигательного аппарата может оказывать серьезные осложнения, стать причиной ограничения возможностей, нарушения работы внутренних органов.
Остеохондроз позвоночника определяется как заболевание, которое начинается с воспаления межпозвонковых дисков, после чего поражает ткани позвоночника. Хрящевая ткань и костная ткань позвоночника поражена процессом дегенеративных изменений.
При возникновении заболевания меняется нормальная структура позвоночных тканей. Хрящевой диск меняет свою структуру, консистенцию, утрачивает эластичность, сужается расстояние между позвоночными дисками.
В связи с этим нервные отростки спинного мозга ущемляются, поэтому возникает болевое ощущение.
Далее изменениям подвергаются менее крупные суставы позвоночника, формируются дегенеративные костные разрастания, которые в дальнейшем не дают пациенту согнуться и вызывают боль.
Основные причины болезни:
- Главная причина проявления этого недуга кроется в неравномерно распределенной нагрузке на позвоночник (ношение сумки, ожирение, поднятие тяжестей, беременность).
- Также причиной может стать длительное сидячее или лежачее пребывание в неправильном положении (неровная поверхность для отдыха, сидячий образ жизни, последствия травмы).
- Причиной заболевания также может быть плоскостопие.
- Имеет место быть врожденной предрасположенности к заболеванию.
- Неполноценное и неправильное питание.
- Перенесенные травмы спины служат причиной возникновения заболевания.
- Частые стрессы и перенапряжения также могут стать виновниками возникновения заболевания.
На сегодняшний день отмечается не очень благоприятная тенденция, остеохондроз начинается в юном возрасте при не соблюдении правильной осанки, когда двигательный аппарат еще не полностью сформирован.
Юные пациенты не могут с полной серьезностью отнестись к своему здоровью, поэтому родительский долг обязывает приучить своих детей к правильной осанке, правилам здорового образа жизни.
При невнимательном отношении к здоровью, заболевание может перейти в запущенную форму, которая с годами будет проявляться более тяжелыми симптомами.
В связи с тем, что спину человека можно разделить на несколько отделов, остеохондроз спины соответственно также классифицируют на несколько разновидностей.
Выделяют несколько разновидностей остеохондроза:
- Остеохондроз шейной части позвоночника характеризуется болезненными ощущениями в области шеи и плечевого пояса, так как прогрессируют дегенеративные процессы позвоночных дисков шейного отдела.
- Остеохондроз грудной части позвоночника — пораженная грудная часть позвоночника вызывает боли не только в груди, но и между лопаток, отмечается мышечная дистрофия на данном участке.
- Остеохондроз поясничной части позвоночника встречается у людей, имеющих повышенные физические нагрузки, что может иметь отражение на функции репродуктологии.
- Остеохондроз крестцовой части позвоночника опасен тем, что в результате течения болезни могут сдавливаться нервные окончания и кровеносные артерии.
- Обширный остеохондроз позвоночника характеризуется сочетанием поражений двух или нескольких его частей. Данный случай считается самым тяжелым и трудным для лечения.
Как и многие другие заболевания, остеохондроз спины протекает болезненно и переходит в разные стадии тяжести.
В медицине отмечают несколько стадий заболевания спины:
- Первая стадия — начало заболевания. Больной не замечает особых изменений в организме, чувствуется лишь незначительный дискомфорт в одном из отделов спины при непривычном положении или активных движениях. Как правило, этим симптомам не придается особого значения, и связывают их с другими причинами проявления.
- Вторая стадия характеризуется проявлением болей, так как на этой стадии запускается процесс разрушения хрящевой ткани, без своевременного медицинского вмешательства может ускориться процесс уменьшения межпозвоночной щели, что повлечет за собой ущемление нервов, лимфатических сосудов или кровеносных артерий.
- На третьей стадии отмечается выраженная деформация позвоночника. Лечение на данной стадии позволить сократить скорость развития болезни, возможно, остановить дальнейшее искривление позвоночника.
- Последняя стадия развития болезни влечет за собой полную инвалидизацию пациента. На данном этапе все процессы, связанные с заболеванием, необратимы. Больной может с трудом передвигаться, непреодолимая боль сопровождает каждое движение, позвоночник значительно смещается, уплотняется хрящевая ткань, патологически разрастается костная ткань.
- Все дело в том, что деформирующиеся отделы спины оказывают давление на близко расположенные органы, которые вызывают соответствующие болевые ощущения.
- Некоторые молодые больные даже не знают и не догадываются, что у них может быть такое заболевание, считая, что остеохондроз — удел пожилого возраста, в чем, конечно, ошибаются.
- Симптомы заболевания:
- болезненность и дискомфорт в шейной части, в грудине или в пояснице;
- вторичным признаком считается мышечная атрофия в области поражения;
- из-за деформации осанки страдают внутренние органы, которые в свою очередь также проявляют дисфункцию;
- отмечается онемение рук или ног;
- повышенное чувство холода в нижних конечностях;
- возникает головная боль, головокружение;
- появляется тошнота;
- больной может потерять сознание;
- возможно появление мушек или пятен в глазах;
- возникает артериальный спазм стопы.
С возрастом выделение межпозвонковой жидкости уменьшается, межпозвонковые диски становятся менее эластичным и подвергаются сплющиванию, что является межпозвоночной грыжей.
При появлении схожих симптомов обратитесь к нужному специалисту!
Чтобы пройти обследование, необходимо при обнаружении первых признаков обратиться к следующим специалистам: невролог, нейрохирург, травматолог. Они направят на обследование и поставят точный диагноз.
Для своевременного предотвращения развития заболевания, необходимо выявить его на раннем этапе развития. Для этого проводят рентгеноскопию, магнитно-резонансную или компьютерную томографию отделов позвоночника. Иногда требуется дополнительное исследование кровеносных сосудов и нервных окончаний.
Для поддержания позвоночника в правильном положении и по причине атрофии мышц необходимо приобретение и ношение специального поддерживающего корсета. При остром течении заболевания показан строгий постельный режим на твердой поверхности.
В некоторых случаях консервативный подход к лечению не подходит и приходится задействовать оперативное вмешательство. Также иногда специалисты диагностируют спинальную мышечную атрофию — заболевание, ранее считающееся неизлечимым. В настоящее время появилось лекарство, позволяющее справиться с этой болезнью — Spinraza.
Лечение без применения лекарственных препаратов, практически невозможно, так как снять воспаление и болевой синдром можно только применив соответствующий препарат. Препараты блокируют боль.
Существуют блокады для внутримышечного введения, точечные, эпидуральные, внутрикостные. Какой именно вид блокады нужен в вашем случае, определит только специалист.
Комплексно проводится восстанавливающая витаминотерапия.
Оперативное лечение остеохондроза
Бывает, что консервативное лечение остеохондроза оказывается безуспешным, а боли мешают жить, болезнь прогрессирует, приобретает сложную форму и ничего не остается, как прибегнуть к хирургическому разрешению. Основной целью такого вмешательства становится уменьшение давления на спинной мозг, причиной которого чаще всего является грыжа. Такой подход к лечению заболевания может определить только лечащий врач.
Лечение остеохондроза обязательно проводится комплексом. Сюда можно отнести массаж и мануальную терапию. Данные процедуры должен проводить квалифицированный специалист, который не навредит и не ухудшит имеющееся состояние.
Массаж и гидромассаж помогает нормализовать общее состояние, мышечный тонус, наладить кровообращение, нормализовать работу нервной системы.
Лечение возможно с помощью мануальной терапии. Мануальная терапия применяется при индивидуально разработанной программе лечения. Терапия способствует улучшению кровообращения, лимфатической циркуляции, укреплению иммунной системы, улучшению работы опорно-двигательного аппарата.
Полезной стала бы привычка начинать утро с лечебной зарядки, которая подготовит ваш двигательный аппарат к предстоящим нагрузкам.
Плавание как лечебный в данном случае вид спорта, благотворно будет влиять на здоровье позвоночника.
Терапия также оказывает воздействие на остеохондроз. Физиопроцедуры усиливают действие медикаментов, снимают болевой синдром. Процедуры проводятся лазером, током, ультразвуком, магнитом. Доза терапевтической подачи специально подобрана и индивидуально корректируется. Терапию, возможно, проводить на любой стадии заболевания остеохондроз.
Заболевание остеохондроз можно также лечить народными средствами, но при этом обязательно нужно проконсультироваться с лечащим врачом. Народные средства имеют минимум побочных эффектов, но возможны аллергические реакции на некоторые компоненты.
Существует множество рецептов травяных сборов, которые помогают лечить заболевание. Сбор позволяет снять воспаление, а также устранить боль. Можно подобрать уже готовые сборы для лечения заболевания, в определенной дозировке.
Можно самостоятельно по рецепту приготовить мазь, смесь для натирания или компресс. Например, смесь для растирки: сок редьки (200-300 мл), мед (200-300 г), водка (100 мл).
Также можно сделать настойку из сабельника и перед сном натирать больное место, затем завязать теплым платком.
Компресс из морской соли (300 г), сухой морской капусты (5-6 упаковок). Перечисленные ингредиенты заливаю водой, приблизительно 50 градусов, дают настояться минут 30, затем с помощью марлевой салфетки накладывают на больной участок, сверху закрывают полиэтиленом и теплой тканью. Компресс оставляют на 5-6 часов, курс составляет 10 процедур.
Распарить лист лопуха над паром в течение 10-15 минут, затем приложить к больному участку, накрыв полиэтиленом и теплой тканью.
Половину стакана бузины настаивают на 0,5 литра водки в течение 7 дней, затем втирать в поверхность кожи на больном участке.
Не забывайте о том, что лечение только народными средствами должного эффекта не окажет, лечение должно быть комплексным.
- В меню должны входить продукты, утоляющие чувство голода и способствующие очищению кишечника (овощи, фрукты, злаковые культуры, молочные и кисломолочные продукты).
- Стоит воздержаться от пищи, которая задерживает соли в организме, способствует накоплению жидкости (соления, копчености, кофе, алкоголь, газировки).
- Не злоупотребляйте выпечкой и сладостями, так как употребление этих изделий приводит к излишнему весу.
Приемы пищи могут быть от 4 до 6 раз в день. Если масса тела не избыточна, то достаточно 4-5 раз, если масса тела превышает норму, то стоит употреблять пищу малыми порциями 5-6 раз в день.
- Режим питья стоит ограничить в рамки: 2-2,5 литра в день, не больше, не меньше.
- С помощью некоторых продуктов, которые содержат хондроитин, есть возможность укрепить связки межпозвонковых дисков, восстановить хрящевую структуру (желе, холодец, бульон из куриных крылышек, заливная рыба).
- Правильное питание — залог предупреждения такого заболевания, как остеохондроз.
- Если запустить остеохондроз, появление осложнений более чем вероятно.
- Осложнения, возникшие на фоне остеохондроза, становятся тяжелыми и необратимыми.
- Первым осложнением может стать позвоночная грыжа в результате уменьшения межпозвоночной жидкости и сплющивании дисков.
- Появляются протрузии — выбухание позвоночного диска в позвоночный канал.
- Отложение солей в позвоночнике.
- Может произойти инсульт спинного мозга.
- Атрофируются конечности.
- Паралич нижних конечностей.
- Возможны подвывихи позвонков.
- Наступает кифоз, сколиоз и другие патологические искривления позвоночника.
- Может возникнуть радикулит.
Во избежание появления осложнений нужно регулярно проводить профилактический лечебный курс с соблюдением режима питания и физических нагрузок.
Профилактика
Предупредить заболевание намного легче, чем потом его лечить.
Чтобы предотвратить развитие остеохондроза нужно соблюдать ряд правил:
- Ведите активный образ жизни: занимайтесь спортом (плавание особенно полезно для здоровья спины), выполняйте зарядку по утрам.
- При выполнении длительной сидячей работы, делайте перерывы с разминкой.
- Следите за правильностью вашего питания, питья и лишним весом.
- Следите за правильностью вашей осанки во время работы, ходьбы.
- Сведите к минимуму ношение высоких каблуков.
- Старайтесь занимать удобное и правильное положение во время сна.
- Приобретите ортопедический матрац или подушку.
- Старайтесь сократить ношение тяжестей или следите за правильностью подъема тяжестей.
- Выбирайте место для сидения с удобной спинкой для опоры.
Стоит помнить о том, что заболевание позвоночника является достаточно серьезным и не имеет определенного возраста. Остеохондроз может возникнуть как в юном возрасте, так и в пожилом. При появлении первых симптомов заболевания стоит обратиться к неврологу или травматологу.
Если заболевание уже проявило себя, тогда не стоит забывать о том, что периодически нужно посещать доктора, который будет наблюдать течение болезни, даст рекомендации и назначит соответствующий курс лечения или профилактических мероприятий. При уже имеющемся остеохондрозе, проводят сезонные лечебно-профилактические курсы 2 раза в год.
Соблюдая простые правила, вы сможете сохранить свое здоровье или избежать появления осложнений и дальнейшего развития заболевания.
Позвоночник — основа нашего тела, которую нужно беречь. Движение, правильное питание, здоровый образ жизни — залог здоровья!
Источник: https://med88.ru/bolezni-sustavov/osteohondroz-spiny/
Медикаментозное лечение остеохондроза позвоночника
Неврологические осложнения остеохондроза позвоночника — важная медико-социальная и экономическая проблема. Большое количество пациентов трудоспособного возраста вынуждены ежегодно тратить немало времени и средств на купирование и профилактику осложнений данного заболевания. В связи с этим понятна актуальность проблемы выбора рационального лечения остеохондроза.
Как известно, это лечение является комплексным и включает как назначение лекарственных препаратов (фармакотерапия), так и использование методов немедикаментозной терапии, а также оперативное лечение. Остановимся более подробно на возможностях фармакотерапии.
Основными ее направлениями являются воздействие на болевой синдром, мышечно-тонический компонент, улучшение микроциркуляции и трофики тканей.
При возникновении острого болевого синдрома в течение нескольких дней больной должен сохранять постельный режим, чтобы уменьшить объем и выраженность движений в пораженной области. Больной должен занимать удобное расслабленное положение на спине.
Часто больные самостоятельно выбирают позу со слегка поднятой спиной и немного согнутыми коленями. Главное требование, чтобы больной лежал на твердой поверхности в удобной для него позе. Холод или легкое сухое тепло могут облегчить боль, тогда как глубокое или сильное прогревание чаще ее усиливает.
При постепенном расширении режима больным рекомендуют временное ограничение физической активности и избегание длительного нахождения в нефизиологичной позе, резких движений в позвоночнике (разгибания, вращения, наклоны), поднятия тяжестей.
При наличии признаков нестабильности позвоночно-двигательного сегмента и тенденции к рецидивированию болей целесообразно ношение корсета в течение нескольких дней. Однако следует помнить, что длительное ношение корсета может приводить к ослаблению мышц.
После полного купирования боли и устранения дискомфорта необходимо начинать специальные занятия ЛФК с научением больного правильным движениям без увеличения нагрузки на позвоночник, укрепления мышц спины и шеи. Как правило, позитивное влияние оказывают курс (7-10 процедур) квалифицированно проведенного массажа, плавание в теплой воде.
Важным компонентом лечения является назначение анальгезирующих препаратов, которые необходимо принимать курсом (по часам), не дожидаясь усиления боли. Чаще всего используют анальгин, парацетамол, седалгин.
В первые дни при острейшем болевом синдроме используют смеси, содержащие, наряду с аналгетиками, дегидратирующие (противоотечные), противовоспалительные, миорелаксирующие, седативные средства.
Анальгин (1-2 мл 50% раствора) и анальгетики других групп — баралгин (5-10 мл), новокаин (от 20 до 100 мл 0,5% раствора) часто сочетают с назначением гидрокортизона (20-40 мг), лазикса (20-40 мг), эуфиллина (10 мл 2,4% раствора), транквилизаторов (реланиум 1-2 мл), витамина В12(до 2000 мкг на одно введение).
Капельное введение этих смесей (в различных совместимых сочетаниях) можно проводить 2 раза в сутки. Применение новокаина возможно в различном разведении и его производные: тримекаин (0,5-0,25%), совкаин (0,5-10%); лидокаин (0,5; 1; 2%)
Примерные составы смесей:
- Раствор анальгина 50% — 1,0 Но-шпа — 2 г Лазикс — 40 мг Раствор новокаина 0,25% — 100,0 Физ. раствор — 150,0 — в/в капельно
- Баралгин — 5,0 Реланиум — 2,0 Дексазон — 4 мг Новокаин — 0,25% — 50,0 Глюкоза — 5% — 200,0 — в/в капельно
- Анальгин 50% — 2,0 В12 — 1000 мкг Но-шпа — 2% — 2,0 Реопирин — 5,0 — в/м
Дегидратирующий (противоотечный) лечебный комплекс показан главным образом при выраженном корешковом синдроме. Наиболее часто в данной ситуации используют салуретики быстрого действия или дексазон. Единого мнения по поводу эффективности данных препаратов нет.
К препаратам комбинированного действия (в том числе с выраженным анальгезирующим эффектом) относятся нестероидные противовоспалительные средства (НПВС).
Чаще всего из этой группы используются следующие препараты: диклофенак (вольтарен; дикловит); ортофен; ибупрофен; индометацин; пироксикам; кетопрофен (артрозилен, кетонал); кеторолак (долак); лорноксикам (ксефокам).
Их действие основано на неселективном ингибировании циклооксигеназы, в результате чего блокируются реакции арахидонового каскада и нарушается синтез простагландинов. Это приводит к уменьшению повреждения клеточных мембран, что тормозит прогрессирование воспалительного процесса.
Препараты этой группы оказывают выраженное противовоспалительное, противоревматическое, анальгезирующее, жаропонижающее, антиагрегантное действие. Разнообразие форм выпуска диклофенака обеспечивает удобство его использования.
Выпускаются таблетки вольтарен по 25 и 50 мг, таблетки пролонгированного действия 100 мг, растворы для инъекций в ампулах по 3 мл (25 мг/1 мл), ректальные суппозитории 50, 100 мг и по 25 мг для детей. Обычно вольт-арен назначают внутрь по 25-50 мг 2-3 раза в сутки (но не более 150 мг/сут). При достижении терапевтического эффекта используют 50 мг в сутки. Свечи назначают по 50 мг 2 раза в сутки, крем для наружного применения «вольтарен эмульгель» — 1 % втирают в кожу над очагом поражения (2-4 г) 2 раза в день (используют для усиления эффекта с другими лекарственными формами).
При приеме per os существует непосредственный повреждающий эффект диклофенака на клетки слизистой желудка с повреждением митохондрий и разобщением окислительного фосфорилирования.
Поэтому при наличии признаков поражения желудка и 12-перстной кишки отдается предпочтение свечевым формам диклофенака, таким, например, как суппозитории дикловит (выпускаются по 50 мг). Показано, что продолжительность действия суппозиториев дикловит больше продолжительности действия таблетированных форм.
Это позволяет сократить число приемов препарата в день, что имеет немаловажное значение, особенно для пожилых больных.
Суппозитории дикловит применяются обычно 2 раза в день (монотерапия) или в комбинированной терапии: в течение дня больной получает инъекции или таблетки, а на ночь — суппозитории, что создает лучший терапевтический эффект благодаря более равномерному и длительному поддержанию концентрации препарата в крови. Для наружного применения выпускается 1% дикловит-гель.
Курс лечения препаратами группы НПВС определяется врачом в зависимости от тяжести заболевания, но обычно не превышает 7-14 дней.
Также используются селективные ингибиторы циклооксигеназы 2-го типа (ЦОГ 2): найз (нимесулид); целекоксиб (целебрекс); мелоксикам (мовалис). Рекомендуется использовать адекватные дозы НПВС коротким курсом (не более 5-7 дней).
В ряде случаев (если больному противопоказано пероральное использование этих препаратов в случае геморрагического синдрома, язвенной болезни ЖКТ) показаны внутримышечные инъекции НПВС. Также эти препараты можно использовать в виде мазей (например, фастум-гель) или в виде ректальных свечей (например, кетопрофен).
Следует еще раз подчеркнуть, что при парентеральном или ректальном применении НПВС диспепсические явления возникают реже, чем при приеме таблетированных форм, однако, по данным большинства исследователей, риск развития язв и эрозий снижается незначительно.
При необходимости проведения короткого курса НПВС лицам с высоким риском эрозивно — язвенных поражений желудка и 12-перстной кишки (пожилого возраста, имеющих в анамнезе язвенную болезнь, страдающих заболеваниями сердечно-сосудистой системы, принимающих кортикостероиды и антикоагулянты) целесообразно для защиты ЖКТ комбинировать НПВС с блокаторами Н2-гистаминовых рецепторов (ранитидин 150-300 мг/сут., фамотидин 40 мг/сут.), ингибиторами протонного насоса (омепразол 20 мг/сут., лансопразол 30 мг/сут. и др.) или синтетическим аналогом простагландинов мизопростол (100-200 мг 3-4 р. д.). Появление диспепсии или эрозивно-язвенных осложнений требует срочной отмены НПВС и выбора для лечения комбинации других препаратов с анальгезирующим, противовоспалительным и улучшающим микроциркуляции действием.
Селективные ингибиторы ЦОГ 2-го типа, например, мовалис, целекоксиб, реже приводят к побочным действиям со стороны ЖКТ, чем традиционны НПВС. Целекоксиб доказал свою эффективность при остеоартритах и анкилозирующем спондилите.
В то же время, при вертеброгенных болевых синдромах его эффективность достоверно не установлена.
По мнению ряда исследователей, препарат может служить средством выбора при плохой переносимости традиционных НПВС, наличии в анамнезе язвенной болезни желудка и 12-перстной кишки, а также при необходимости длительного применения НПВС.
Оптимальное сочетание высокой эффективности и безопасности характеризует использование мовалиса, все более широко применяющегося при лечении как остеартрозов и артритов, так и болевых синдромов вертеброгенного и мышечного генеза.
В последнее время, при появлении инъекционной формы мелоксикама, рекомендуется использование так называемой «ступенчатой» терапии мовалисом: в остром периоде ежедневно в течение 3-6 дней, в зависимости от выраженности болевого синдрома, назначаются инъекции — в/м по 15 мг (1 ампула) в сутки, затем переходят на таблетированную форму препарата также по 15 мг 1 раз в день. Если выраженность болевого синдрома не уменьшается в течение 3-4 дней, лечение может быть усилено назначением средств, оказывающих тормозящее воздействие на кору и лимбические структуры головного мозга, например хлоралгидрат (не более 2 г в клизме) или опиоидных синтетических анальгетиков, например трамадол (трамал). Данный препарат обладает выраженным анальгезирующим эффектом, стимулируя опиатные рецепторы, снижает обратный синаптический захват норадреналина и серотонина. Дозировка индивидуальна, в зависимости от интенсивности и характера болей. В среднем используют 50-100 мг/сут., при очень интенсивных болях — не более 400 мг/сут. Таблетки или капсулы (по 50 мг) принимают внутрь не разжевывая, запивая небольшим количеством воды. Раствор для инъекций выпускают в ампулах по 1 мл (50 мг) или 2 мл (100 мг). Удобна форма выпуска в суппозиториях (100 мг). Необходимо помнить, что в период лечения следует воздерживаться от управления автомобилем, (так как изменяется скорость реакции), а при длительном применении больших доз возможно развитие лекарственной зависимости. Только при непереносимых болях прибегают к наркотическим препаратам (опий в свечах, леоран, фенадон, промедол).
Наряду с системным введением анальгетиков, при болевом и мышечно — тоническом синдроме хороший эффект оказывают местные аппликации, проводимые на основе димексида (водный раствор 10-30-50%). Димексид разводят 0,5-2% раствором новокаина из расчета 1 к 2.
Учитывая способность димексида «проводить» активное лекарственное вещество в глубь тканей, целесообразно включение в раствор для аппликации гидрокортизона [димексид 5 мл + новокаин 0,5% 10 мл + гидрокортизон (для в/суставных введений) 2,5 мл (75 мг)] в течение 5 дней один раз в день, а затем вольтарена [димексид 5 мл + новокаин 0,5% 10 мл + вольтарен 3 мл] в течение 5 дней 1 раз в день. Для аппликаций 5-слойную марлю пропитывают соответствующим раствором и накладывают на проекцию болевых точек (под местную тепловую повязку) на 30-40 мин 1 раз в день. Общий курс местных аппликаций составляет 10 процедур: 5 — с гидрокортизоном и 5 — с вольт-ареном.
В практике достаточно часто применяются новокаиновые паравертебральные блокады. Паравертебральная блокада — собирательное понятие. Оно указывает лишь на то, что блокада производится в непосредственной близости от позвоночника. Паравертебральная блокада может быть внутрикожной, подкожной, мышечной, периневральной и так называемой «корешковой».
Иногда паравертебрально блокируются ганглии пограничного симпатического ствола. Необходимо учитывать преимущественную локализацию патологического процесса при дискогенных пояснично-крестцовых радикулопатиях.
Одним из важных общих положений является то, что остеохондроз позвоночника особенно часто сопровождается раздражением или более выраженной стадией компрессии L1 и S1 корешков.
Указанное обстоятельство связано с повышенной травматизацией пояснично-крестцового диска, а также с тем, что межпозвоночное отверстие на этом уровне особенно узко (1-3 мм против 5 мм для вышележащих позвонков) и канатик здесь полностью закрывает отверстие. Паравертебральная корешковая блокада показана при радикулопатиях.
Применяют 0,5-1% раствор новокаина или смесь его с эмульсией гидрокортизона, реже — другие лекарственные средства. Смесь гидрокортизона с раствором новокаина готовят непосредственно перед употреблением. Обычно используют 50-75 мг гидрокортизона и до 100 мл новокаина (в зависимости от числа используемых для блокады точек и физического состояния больного).
Необходимо иметь и чистый раствор новокаина нужной концентрации. Новокаин используют для подготовительной анестезии, а его смесь с гидрокортизоном — для введения непосредственно в область канатиков. Методика паравертебральной блокады изложена в специальных руководствах. Инъекции повторяют через 2-3 дня, всего 3-5 инъекций на курс. Наряду с новокаином, можно использовать его различные производные: тримекаин (0,5-0,25%), совкаин (0,5-10%); лидокаин (0,5; 1; 2%).
Уменьшению выраженности болей могут способствовать местнораздражающие и отвлекающие средства (наружное применение мазей, содержащих НПВС (например, упоминавшиеся выше дикловит-гель, вольтарен-эмульгель и др.
), лидокаинового крема, бетаникомилона, финалгона, никофлекса, эс-пола, эфкамона, тигровой мази, змеиных и пчелиных ядов, анузола, бантина, местное использование перцового пластыря) и местные рефлексотерапевтические и физиотерапевтические воздействия.
Воздействие на мышечно-тонический (мышечно-тонический) компонент боли включает постизометрическую релаксацию, массаж и лечебную гимнастику, включающую упражнения на укрепление мышечного корсета или растяжение спазмированных мышц.
Позитивное влияние оказывают блокады триггерных и болезненных точек несколькими мл раствора местного анестетика и/или кортикостероида. Используют также орошения болезненной зоны хлорэтилом с последующим растяжением мышц.
При затяжной миофасциальной боли, обусловленной вторичными мышечно-тоническими реакциями, назначают миорелаксанты, например сирдалуд (тизанидин). Сирдалуд — миорелаксант центрального действия.
Стимулируя пресинаптические а2-адренорецепторы, он подавляет выделение возбуждающих аминокислот из промежуточных нейронов спинного мозга, что приводит к угнетению полисинаптической передачи возбуждения в спинном мозге, осуществляющей регуляцию тонуса скелетной мускулатуры.
Сирдалуд эффективен в отношении острых болезненных мышечных спазмов и хронических спазмов спинального и церебрального происхождения. Выпускается в таблетках по 2 и 4 мг. Для купирования болезненного мышечного спазма сирдалуд назначают внутрь по 2-4 мг 3 раза в день, в тяжелых случаях — дополнительно на ночь 2-4 мг.
С осторожностью препарат назначают пациентам с почечной и печеночной недостаточностью. Во время лечения следует воздерживаться от работы, требующей быстрых психомоторных реакций. Из других препаратов этой группы используют баклофен 30-75 мг/сут., диазепам 10-40 мг/сут., тет-разепам (миоластан) 50-150 мг/сут. или комбинации миорелаксантов с анальгетиками (миалгин). Длительность такого лечения составляет около 2 нед.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Источник: https://ilive.com.ua/health/medikamentoznoe-lechenie-osteohondroza-pozvonochnika_112195i16094.html
Виды, симптомы и лечение остеохондроза спины
Опорно-двигательный аппарат — самая важная часть нашего организма. Нередко недомогание со стороны спины вызывают потребность обратиться к врачу.
Причиной регулярных болей поясницы, скованности движений и мышечных спазмов является остеохондроз спины — заболевание костно-хрящевых тканей, а также костно-мышечного аппарата, вызванное различными факторами воздействия на организм.
Остеохондроз спины — проблема, с которой сталкиваются очень многие
Этиология и патогенез остеохондроза
Остеохондроз спины проявляется постепенно, поражая в скрытой форме все новые зоны позвоночного столба. Вначале происходят изменения в структуре хрящевых дисков позвонков: они теряют эластичность, пространство между позвонками уменьшается, и нервные окончания спинного мозга подвергаются ущемлению.
Пациент начинает испытывать боли в спине.
Впоследствии изменения настигают менее крупные элементы позвоночной структуры, происходит развитие разрастаний костных тканей дегенеративного характера, препятствующих подвижности позвоночника, здоровые клетки хрящей разрушаются, болезнь поражает кости и связки.
Как побочное действие, деформирование позвонков провоцирует рост нагрузки на органы и артерии. Это обусловлено спецификой кровоснабжения — смещение сегментов позвоночника вызывает сдавливание позвоночной артерии и является, в конечном итоге, причиной серьёзного нарушения кровотока в ЦНС.
Изначально пациент начинает испытывать боль в спине
Основная проблема, вызывающая нарушение формирования позвоночника и процесс возникновения остеохондроза – дефицит питания и снижение кровоснабжения тканей костной структуры. Причинами же развития являются многие факторы внешнего, внутреннего воздействия и поведенческих процессов человека.
К эндогенным (внутренним) причинам относятся:
- генетические факторы наследственности;
- нарушение обмена микроэлементов (фосфора и кальция);
- особенности тканей хрящей;
- возрастные изменения организма;
- лишний вес;
- ортопедические заболевания.
Известно множество факторов, которые могут спровоцировать развитие заболевания
В результате экзогенных (внешних) причин и образа жизни остеохондроз развивается в следствии:
- низкого уровня физического развития спинных мышц;
- травм позвоночника;
- неправильной осанки, сколиоза;
- систематической неправильной или неудобной позы;
- несбалансированного меню питания, употребления жирной вредной пищи;
- неравномерных физических нагрузок, перегрузки спины;
- вредные привычки;
- постоянные стрессы.
Скрытую форму остеохондроза могут проявить резкое поднятие тяжестей, прыжки, падение, которые спровоцируют микротравму позвоночного диска и ущемление нервного корешка.
Именно тогда пациент может впервые ощутить резкую простреливающую боль. В дальнейшем болевой синдром возвращается снова и снова с разной интенсивностью. Поражённые клетки нервных стволов сигнализируют о необходимости срочного медицинского вмешательства.
Классификация болезни, основные стадии
В медицине классифицируют остеохондроз в зависимости от зоны поражения отделов позвоночника:
- шейный;
- грудной;
- поясничный и крестцового отдела.
Остеохондроз спины классифицируют в зависимости от зоны поражения
Основные стадии развития заболевания:
- Начало развития остеохондроза – в фиброзном кольце образуются микротрещины, теряется влага из костной и хрящевой ткани. Этап проявляется малозаметным дискомфортом в одной из зон позвоночника после физической нагрузки или неудобного положения тела.
- Дают о себе знать первые болевые приступы. На второй стадии диски подвергаются протрузии, уменьшается межпозвонковое пространство дисков и фиброзная капсула разрушается, защемляются нервные корешки. Боль сигнализирует о процессе нарушения в хрящевой ткани обмена веществ и её разрушении. Игнорирование второй стадии остеохондроза становится толчком в воспалении хряща и, как следствие, ущемление нервных волокон, кровеносных и лимфатических сосудов.
- На третьей стадии заболевания, поражённые позвонки деформируются, хрящевая ткань стирается. При грамотном активном лечении есть возможность приостановить дальнейшее разрушение хрящевых клеток и искривление позвоночника. Но в будущем поддерживающая терапия и уход станут постоянными попутчиками больного для нормальной физической деятельности.
- Запущенный остеохондроз, перешедший в последнюю четвёртую стадию развития, нередко становится причиной инвалидности. Все разрушительные процессы имеют необратимый характер: значительное смещение позвоночной структуры, уплотнение тканей хрящей, патологическое разрастание костной ткани. Больной испытывает острые, порой нестерпимые, боли при каждом движении.
Симптомы
Признаки развития суставного остеохондроза легко спутать с другими аналогичными по симптоматике заболеваниями. Также симптомы проявления для отдельного сектора позвоночной структуры имеют характерные особенности.
Болевые ощущения — первый симптом развития патологии
К основным симптомам остеохондроза относятся:
- скованность при движении, скрип, похрустывание или тяжесть;
- боль в зоне локализации воспаления (шейной, грудной или поясничной) разной интенсивности и характера;
- онемение конечностей;
- мышечная слабость, нарушение работоспособности;
- болевые приступы, отдающее по нервным каналам в связанные части тела (в плечо, лопатку, ногу).
Шейный остеохондроз
Остеохондроз шейного сектора выражается в следующих недомоганиях:
- боль в шее или затылочной части головы;
- головокружения;
- шум в ушах, нарушение слуховых функций и зрения;
- неповоротливость шеи после сна или долгого сохранения однотипной позы;
- болезненные ощущения при повороте головы.
При шейном остеохондрозе могут наблюдаться головокружения и болезненные ощущения при повороте головы
Появление первых болевых ощущений наблюдается в области затылка и похожи на головные. Воспалённые хрящи давят на нервные волокна, провоцируют спазмы сосудов.
Грудной остеохондроз
Развитие остеохондроза грудного типа может долго маскироваться под сердечно-сосудистые заболевания. Его характерные симптомы:
- нарушение тактильных ощущений и онемение конечностей;
- покалывание в межрёберном пространстве;
- боли в области сердца, нарушение сердечных ритмов;
- ограничение дыхательных функций, тяжесть в грудине;
- нарушение работы ЖКТ (панкреатит, вздутие живота);
- отдающая боль в лопаточную зону.
Грудной остеохондроз
Поясничный остеохондроз
Прогрессирующий поясничный остеохондроз в запущенной форме может привести к инвалидности. Воспалённая зона позвоночника купирует поступление в нижние конечности необходимых микроэлементов для полноценного функционирования суставов и мышц. Защемление клеток нервного ствола становятся причиной невыносимой боли в спине и обращению к медикаментозной терапии.
К главным симптомам поясничного остеохондроза относятся:
- онемение нижних конечностей;
- ощущение ломоты в мышцах, слабость;
- озноб;
- мышечные спазмы;
- дисфункция половой системы;
- боль может быть резкой или ноющей в области поясницы, отдающей в ногу.
Ноющие боли в пояснице при остеохондрозе
Диагностика
В среднем в России на 1 000 жителей приходится 20 человек с диагностированным остеохондрозом. Такое заболевание, как остеохондроз, сложно поддаётся диагностике на ранних стадиях. Его симптоматика достаточно скрыта и проявляется явно уже только на 2–3 стадии, когда приходит время для серьёзного медикаментозного лечения.
При появлении подозрения на развитие остеохондроза в первую очередь необходимо прибегнуть к консультации специалиста и провести комплексное обследование для дифференциальной диагностики и уточнения диагноза.
Медики применяют три стандартных вида диагностики:
- Неврологическая.
- Инструментальная.
- Лабораторная.
Неврологическое первичное обследование больного проводит врач невролог, определяя категорию нервных структур, задетых болезнью. Также в целях исключения болезней другого характера с аналогичными признаками пациента могу направить на рентген, УЗИ, МРТ и ЭКГ.
Лабораторная (Анализы)
Лабораторная диагностика носит консультативно – вспомогательное значение. Анализы крови выявляют повышение скорости оседания эритроцитов и понижение уровня кальция.
Это означает протекание патологических процессов в организме, но не указывает на специфику их развития.
Поэтому этот метод входит в комплексное обследование пациента и его результаты расшифровываются на базе остальных медицинских данных.
Пациенту следует сдать кровь на анализ
Инструментальная
Диагностика с использованием профессионального оборудования предоставляет самые точные результаты о заболеваниях разной природы. Основными средствами исследования являются:
- Рентгенография – выявляет анатомические изменения в костных, хрящевых, нервных тканях.
- МРТ – магниторезонансная томография. Позволяет визуализировать происходящие процессы в костных и мягких тканях, сосудах и нервных волокнах.
- КТ (компьютерная томография) – аналогична МРТ, но оказывает лучевое облучение.
- Электромиография – способна расшифровать неврологическую симптоматику.
МРТ и рентген используют для получения точных данных
Традиционное лечение
Схема лечения остеохондроза традиционна.
Её составляющие – медикаментозная терапия средствами различного направления: НПВС, хондропротекторы, анальгетики, гормональные средства и поддерживающие витаминные комплексы.
Помимо нагрузки на организм медикаментами в борьбе с остеохондрозом применяют физиотерапию, мануальную терапию, рефлексотерапию, оперативное вмешательство, массаж и профилактические мероприятия.
В первую очередь назначается медикаментозное лечение
Медикаментозная терапия
Прекратить боли в спине по причине остеохондроза навсегда моментально невозможно, но лечебная терапия медикаментами даст пояснице передышку. Мощные анестетики и препараты противовоспалительного направления (НПВС) предоставят обезболивающий эффект и запустят процесс борьбы с воспалением в позвоночных отделах. Незаменимые препараты лечения при остеохондрозе спины:
- Хондропротекторы – активные вещества, которые возвращают эластичность хрящевой ткани и подвижность позвонкам – «Структум», «Артра», «Дона», «Ферматрон», «Терафлекс».
- Миорелаксанты – смягчающие спазмы мышечной структуры – «Сирдалуд», «Мидокалм».
- Сосудистые — улучшающие циркуляцию кровотока и обменные процессы – «Цераксон», « «Актовегин», «Кавинтон».
- Витаминные комплексы и антиоксиданты – «Нейровитан», «Мильгамма».
Только при использовании правильно подобранного терапевтического комплекса можно достичь положительной динамики и сохранять результат на долгое время.
В лечении остеохондроза спины используют разные формы медикаментов:
- Наружные средства: мази, кремы, гели.
- Препараты для внутреннего потребления: капсулы, таблетки.
- Медикаментозные инъекции.
Оперативное вмешательство
К сожалению, существуют случаи остеохондроза, когда время лечения упущено и медикаменты не дают ожидаемого результата, а болезнь прогрессирует. Тогда единственным решением остаётся оперативное вмешательство. Главными причинами для операции являются:
- Удаление межпозвонковой грыжи, сдавливающей спинной мозг.
- Сокращение межпозвонковой щели до 1/3 исходного размера.
В некоторых случаях проводят оперативное вмешательство
Направление на хирургическое вмешательство может быть выписано врачом на основании полной диагностической картины пациента и наличии прямых показаний для удаления патологического недостатка.
В хирургии позвоночника ведущее место занимает метод дискэктомии – оперативное удаление диска с деформацией. Инструментами могут служить микродискэктомия, система B-Twin, или лазерная вапоризация ядра.
Реабилитация после операции на позвоночник составляет полгода.
Гимнастика
Отличная поддерживающая терапия для лечения остеохондроза – гимнастика или ЛФК. Регулярное проведение комплекса упражнений помогут:
- Укрепить мышечный корсет – это необходимо для равномерной нагрузки на позвоночник.
- Обеспечить стимуляцию кровообращения для насыщения костных и мышечных тканей.
- Выработать правильность осанки.
Гимнастика оказывает положительное влияние на организм
Важно помнить, что упражнения должны быть подобраны с учётом диагноза и соответствовать следующим принципам:
- Регулярность выполнения.
- Плавность движений, отсутствие рывков.
- При возникновении болезненных ощущений нужно уменьшит нагрузку или прекратить упражнение.
- Следить за самочувствием.
Физиотерапия
Физиотерапия показана пациентам при остеохондрозе спины для снятия воспаления и проводится в местах сосредоточения болезни. Курсы процедур способствуют:
- Повышению резистентности организма.
- Восстановлению обмена веществ в поражённом секторе.
- Снятию боли и отёка.
- Улучшению циркуляции кровеносных сосудов.
Физиотерапевтические упражнения способны снять воспаление
Для выбора физиотерапевтического метода лечения остеохондроза нужно чётко определить желаемый результат. В основном применяют:
- Лазеротерапию.
- Ультразвуковое воздействие.
- Электростимуляцию.
- Магнитотерапию.
Диета
Единого варианта диеты для пациентов с остеохондрозом не существует. Однако врачи пришли к единому согласию, что продукты следующих категорий употреблять с данным диагнозом категорически не рекомендуется:
- Супы на жирных бульонах.
- Свинина и другое жирное мясо.
- Животные жиры птиц (гусятина, утятина).
- Кофе, кофеиносодержащие крепкие напитки.
Питание пациента должно быть легким
Кроме того, в меню ограничивают употребление алкоголя и сладостей.
Для примера рациона питания можно взять диету по Певзнеру №15. Она включает все жизненно важные макронутриенты, минералы, витаминные продукты и углеводы. Энергетическая ценность правильного меню должна быть на уровне 2600- 2700 ккал, что равняется 85–90г белка, 350–400г углеводов и 90–95г жиров.
Таким образом, идеальное меню больного остеохондрозом представляет сочетание сбалансированных некалорийных продуктов, насыщенных витаминами и минералами. Приёмы пищи делят на маленькие порции по 6 раз.
Народное лечение
Народные средства часто используются в домашних условиях для снятия воспалительных процессов, избавления от болевых и мышечных спазмов и общего укрепления организма. Существует множество рецептов отваров и настоев народной медицины, которые применяются тремя основными способами:
- растирания;
- компрессы;
- ванны из трав.
Для растираний можно применять средства народной медицины
Каждодневное применение позволяет избавиться от дискомфорта за 10–14 дней. Условно народные средства можно разделить на системные и местного влияния на организм.
Системные средства
Для воздействия на весь организм и позвоночник можно применять натуральные сборы системного направления в виде отваров.
Примером положительного эффекта является действие отвара из тысячелистника, который обезболивает, борется с процессом воспаления и успокаивает.
Местные средства
К местным средствам народных рецептур относятся мази, настои для компрессов и растирания.
Эти средства нужно смешать по рецептуре и наносить на воспалённую зону, но только при отсутствии аллергии на компоненты и повреждении кожных покровов.
Среди популярных составов особое внимание уделяют медовым компрессам, имбирной мази на настойке календулы аптечной, смеси из трав подорожника и шалфея, растиранию хреном с водкой.
Для выбора эффективного способа и рецепта нужна консультация лечащего врача, так как методы лечения в домашних условиях являются лишь составляющей частью общей терапии и оказывают только вспомогательное действие.
Профилактика
Лечебная терапия заболеваний спины не может иметь продолжительный успех без профилактических мероприятий. Даже самое эффективное и дорогостоящее лекарство не гарантирует возврат симптомов в результате возвращения к повседневным нагрузкам организма. Поэтому положительный эффект необходимо закреплять и поддерживать, используя несколько несложных правил:
- Не поднимать тяжести от 10 кг.
- Следить за равномерным распределением нагрузки на мышцы спины.
- Соблюдать рациональность и сбалансированность в питании.
- Принимать общеукрепляющие витамины и активные добавки (мукополисахариды).
- Выработать режим смены отдыха и труда.
- Поддерживать физическую активность.
Помните, что данная категория заболевания носит скрытый характер протекания. Поэтому при поставленном диагнозе остеохондроз спины нельзя пускать на самотёк болезнь даже при отсутствии явных симптомов. Выполнение всех рекомендаций врача и домашний уход позволяют вернуться в обычный рабочий строй после лечения более быстро, но для предотвращения обострения необходим постоянный контроль.
Источник: https://revmatolog.net/osteohondroz/spiny-vidy-simptomy-i-lechenie