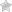Эволюция протезирования представляет собой длительную и легендарную историю: от примитивных истоков до сложных современных конструкций. Как и в развитии любой другой области, некоторые идеи и изобретения работали и успешно развивались, в то время как другие остались на обочине истории и устарели.
Длинный и извилистый путь к компьютеризированным протезам начался около 1500 г. до н.э. Чтобы оценить, как далеко человечество зашло в области протезирования, для начала нам стоит посмотреть на опыт древних египтян.
Египтяне были пионерами ортопедической техники. Их «рудиментарные» протезы были сделаны из ткани, и считается, что их носили больше для чувства «цельности», чем ради их протезных функций.
Первый функциональный протез большого пальца ноги, принадлежащей особе дворянского рода, был найден в Египте. Согласно данным ученых, он был создан в период 950-710 гг. до н.э.
Протез состоял из двух деревянных частей, которые скреплялись кожаной нитью через отверстия, просверленные в древесине. Кожаный ремешок крепил палец к ноге с помощью кожаных нитей.
Сложно переоценить значение пальцев в жизни человека, но примечателен тот факт, что первый реальный пример протезирования относится именно к ним, а не к тем частям тела или конечностям, которые могут казаться более важными – например, рукам или ногам. Существует предположение, что на создание такого протеза египтян вынудила важность традиционных египетских сандалий в гардеробе знатной женщины, которые невозможно было носить, не имея большого пальца.
Это внимание к эстетической привлекательности протезов является довольно распространенным явлением среди древних устройств и даже может быть более важным, чем их функциональность.
424 г. до н.э. – 1 г. до н.э.
В результате раскопок в 1858 году в итальянском городе Капуя была найдена первая искусственная нога, которую сделали приблизительно в 300 г. до н.э. Она сделана из бронзы и железа, с деревянным сердечником, которую, по-видимому, носили ниже колена. Существует точная копия этого протеза, которую можно увидеть в Музее науки в Лондоне.
Самый известный случай в древнеримской истории протезирования описан римским ученым Плинием Старшим, и связан с генералом Марком Сергием, который считается первым документально подтвержденным носителем искусственной конечности. Во второй Пунической войне Сергий потерял правую руку и получил протез, сделанный из железа, чтобы тот мог держать свой щит и продолжать битву.
В истории Древней Греции также сохранились сведения об успешном протезировании. В 424 году до н.э. древнегреческий историк Геродот писал о персидском провидце, который был приговорен к смерти, но ампутировал себе ногу и сделал деревянный протез, чтобы пройти почти 50 километров пути до следующего города и таким образом скрыться от преследования.
Темные века (476-1000 гг.)
В этот период человечество продвинулось в протезировании и создавало более сложные устройства, чем ручной крюк или деревянная нога.
Большинство протезов в то время выполняли больше эстетическую функцию и были сделаны для того, чтобы скрыть уродства или травмы, полученные в бою.
У рыцарей были протезы для рук, которые позволяли держать щит и для ног, чтобы можно было закрепить ее в стремени, с небольшим вниманием к функциональности. В то время носить протезы вне битвы могли себе позволить только очень богатые люди.
Проектированием и созданием искусственных конечностей в темные века в основном занимались торговцы и оружейники. Но кроме них развитию протезирования способствовали и люди других профессий. Так, например, часовщики были особенно полезны для добавления сложных внутренних функций с помощью пружин и зубчатых колес.
Эпоха ренессанса (1400-1800 гг.)
Эпоха возрождения открыла новые перспективы для искусства, философии, науки и медицины. В это время произошло возрождение в истории протезирования зубов: их изготавливали преимущественно из железа, стали, меди и дерева.
Ранние 1500-е
История протезирования всегда переплетается с историей войн и жизнью солдат, которые ведут борьбу. Примеры из Средневековья показывают, насколько медленно развивалась эта область – железные руки, которые изготавливали для рыцарей, были не более продвинутыми, чем те, что использовал генерал Сергий тысячу лет назад.
В 1508 году у немецкого наемника Гетца фон Берлихингена была пара технологически продвинутых железных рук, сделанных после того, как он потерял правую руку в битве при Ландсхуте. Ими можно было управлять с помощью пружин, подвешенных на кожаных ремешках.
Около 1512 года итальянский хирург, путешествуя по Азии, обратил внимание на человека с двусторонней ампутацией рук, который мог снять шляпу, открыть свой кошелек и поставить свою подпись с помощью протеза. Еще одна история того времени связана с серебряной рукой, которая была сделана для турецкого султана Хайреддина Барбароссы, воевавшего с испанцами в Бужи.
С середины до конца 1500-х годов
Французский армейский цирюльник Амбруаз Паре, по мнению многих ученых, является отцом современной хирургии ампутации и ортопедических конструкций.
В 1529 году он ввел современные процедуры ампутации в медицинском сообществе, а в 1536 году сделал навесные протезы для верхних и нижних конечностей.
Он также модифицировал искусственную ногу ниже колена, добавив к ней регулируемые ремни безопасности, управление блокировкой колена и другие технические особенности, которые используются в современных устройствах.
Его работа продемонстрировала первое истинное понимание того, как должен работать протез. Коллега Паре – Лоррен, французский слесарь, сделал один из самых важных вкладов в этой области, используя в изготовлении протеза кожу, бумагу и клей вместо тяжелого железа.
Большая часть работы Паре отменила многие из широко распространенных медицинских верований того времени, часть из которых приносила больше вреда, чем пользы.
Например, Паре установил, что если наносить масло к месту огнестрельного ранения или любой другой раны не приводит к исцелению, как считалось ранее, а на самом деле оказывает негативное воздействие.
То же касается и прижигания – еще одного распространенного метода, который казался Паре неэффективным. Вместо этого Паре пользовался перевязкой артерий, и стал, возможно, первым врачом, который проводил эту операцию.
XVII-XIX вв.
В 1696 году Питер Вердайн разработал первый протез ноги ниже колена без дополнительной фиксации, который позже станет основой для современного протезирования суставов и корсетных устройств.
В 1800 году лондонец Джеймс Поттс разработал протез, изготовленный из деревянного стержня со стальным коленным суставом и шарнирной ногой, которая крепилась кетгутовыми нитями от колена до лодыжки.
Впоследствии такой протез будут называть «ногой Англси» в честь Генри Уильяма Пэджета – первого человека, удостоенного титула маркиза Англси, который потерял ногу в битве при Ватерлоо и воспользовался изобретением Поттса.
В 1839 году Уильям Селфо завез этот протез в США, где он стал известен как «нога Селфо».
В 1843 году сэр Джеймс Сайм открыл новый метод ампутации лодыжки, не приводящий к ампутации до бедра. Этот подход приветствовался в сообществе инвалидов-ампутантов, поскольку это означало, что появилась возможность ходить не с протезом, заменяющим всю ногу, а только лишь с искусственной ступней.
В 1846 году Бенджамин Палмер решил улучшить положение дел для пациентов с ампутацией нижней конечностей и доработал «ногу Селфо», добавив переднюю пружину, сгладив внешний вид и прикрыв сухожилия, чтобы имитировать естественные движения.
Дуглас Блай изобрел и запатентовал «анатомическую ногу доктора Блая» в 1858 году, которую он называл «наиболее полным и успешным изобретением из когда-либо созданных среди искусственных конечностей». А уже в 1863 году Дюбуа Пармли изобрел усовершенствованный протез с присоской, полицентрическим коленом и множеством шарниров.
Позже Густав Герман предложил использовать алюминий вместо стали, чтобы сделать протезы легче и функциональнее. Такое легкое устройство пришлось ждать до 1912 года, когда Марсель Дезуттер, известный английский летчик, потерявший ногу в авиакатастрофе, не сделал первый алюминиевый протез при помощи своего брата-инженера Чарльза.
Прогресс, которого достигли в своем развитии технологии протезирования за 300 лет, оказался незначительным. Однако достижения в хирургии и ампутации в середине XIX века позволили врачам сформировать культю таким образом, чтобы она была более восприимчива к присоединению протеза. Протезы не сильно улучшились, но жизнь становилась все более удобной для тех, кто носил их.
Переход к современности
По мере того, как продолжалась гражданская война в США, количество ампутаций росло катастрофически быстро, что заставляло американцев усиленно развиваться в области протезирования.
Джеймс Хангер, один из первых ампутантов гражданской войны, разработал то, что он позже запатентовал как Hanger Limb – протез, изготовленный из бочарных клепок и металла, который имел шарнирные суставы в области колена и лодыжки.
Hanger Limb оказалась на тот момент самой передовой технологией в истории протезирования, и основанная Хангером компания продолжает оставаться лидером в этой области.
В отличие от гражданской войны, Первая мировая не способствовала особенному прогрессу в этой области. Несмотря на отсутствие технических достижений хирурги и военные осознавали важность обсуждения технологии и разработки протезов. В конечном итоге это привело к формированию американской ассоциации протезирования и применения ортопедических изделий (AOPA).
После Второй мировой войны ветераны были недовольны отсутствием технологичных решений и требовали улучшения. Тогда правительство США заключило сделку с военными компаниями для улучшения протезов, а не оружия.
Это соглашение открыло путь к разработке и производству современных протезов.
Новые устройства намного легче – изготавливаются из пластика, алюминия и композитных материалов, чтобы обеспечить пациентов наиболее функциональными устройствами.
В 1970-х годах изобретатель Исидро М.
Мартинес оказал огромное влияние на индустрию протезирования, когда разработал протез нижней конечности, который, вместо того, чтобы попытаться повторить движения природной конечности, был ориентирован на улучшение походки и уменьшение трения. Снижая давление и делая ходьбу более комфортной, Мартинес, который сам был инвалидом, улучшил жизнь многих будущих пациентов.
Наиболее резкое различие между современными искусственными конечностями и теми, что были сделаны в прошлом, находится на границе между протезом и той частью тела, к которой он будет крепиться.
В прошлом система подвески для протезов конечностей была сделана из кожаных или тканных ремней, а паз был деревянным или металлическим, облицованным тканью. Большинство современных протезов сочетают в себе пластиковое гнездо и присоски.
Они тщательно утепляются и предотвращают повреждение той части конечности, к которой крепится.
Современные разъемы также облегчают надевание и снимание протеза. Это особенно полезно, когда человек носит несколько протезов. Например, спортсмены могут иметь несколько протезов для бега, катания на лыжах, езды на велосипеде и другой физической деятельности.
Чаще всего, они не похожи визуально на человеческие конечности. Это тщательно продуманная конструкция из пластика, резины и углеродного волокна, которые пропорционально приспособлены к телу.
Они тщательно контролируются и проверяются во время соревнований, чтобы гарантировать, что не используются никакие дополнительные преимущества, например, более длинная конечность.
В дополнение к более легким устройствам появление микропроцессоров, компьютерных чипов и робототехники в современных приборах предназначено для возвращения пациентов к жизни, вместо того, чтобы просто обеспечить базовую функциональность или более привлекательный вид. Современные протезы способны имитировать функцию утраченной конечности точнее, чем когда-либо прежде.
Источник: https://se7en.ws/istoriya-implantiruemoy-tekhniki-prot/
Эндопротезирование коленного сустава. История эндопротезирования
Эволюция эндопротезирования коленного сустава. Предшественником современных технологий эндопротезирования можно считать резекционную и интерпозиционную артропластику. В 1826 г. Barton предпринял попытку резекции анкилозированного сустава с положительным ближайшим результатом. В 1861 г.
Ferguson сообщил об успешном сохранении движений в коленном суставе на протяжении 5 лет после интерпозиции мягких тканей между резецированными суставными поверхностями. В конце XIX и в начале XX в.
интерпозиция аутологичных мягких тканей, а также аналогичных материалов животного происхождения, между суставными поверхностями для предотвращения анкилоза стала получать широкое распространение. Некоторые хирурги использовали и более твердые материалы: стекло, резину, кость. В частности Gluck первым предложил в 1891 г.
двухполюсный петлевой протез из слоновой кости, фиксируемый при помощи цемента из канифоли, пемзы и гипса, а в 1894 г. – однополюсной колпачок из слоновой кости с интрамедуллярной ножкой, имплантируемый в большеберцовую кость.
Типичными проблемами, возникающими после интерпозиционной артропластики коленного сустава, были укорочение нижней конечности, выраженный воспалительный процесс, инфекционные осложнения и повторное анкилозирование. Это побудило хирургов к изучению возможности использования альтернативных материалов, в частности металла и пластмасс.
В 1938 г. Venables и Stuck впервые использовали для артропластики кобальт-хромовый стальной сплав, который не подвергался коррозии и обладал высокой износостойкостью. В 1940 г. Campbell и Boyd, а в 1942 г.
Smith-Petersen предложили кобальт-хромовые колпачковые эндопротезы для мыщелков бедренной кости.
Позже к модели Smith-Petersen для усиления фиксации протеза была добавлена ножка, что несколько улучшило ближайшие результаты.
В конце 40-х годов XX в. появились первые попытки применения полимерных материалов для интерпозиции между суставными концами бедренной и большеберцовой костей: Samson использовал целлофан, Kuhn и Potter – нейлон, a Taylor – флюон.
В 1950 г. Marquart сообщил о применении стального, а чуть позже De Palma – акрилового однополюсного имплантата для плато большеберцовой кости.
Macintosh предложил металлические полированные имплантаты различных размеров и толщины для медиального и латерального мыщелков большеберцовой кости, а также оригинальную технику их применения: после минимальной резекции плато за счет подбора оптимальной толщины корригировалась деформация конечности, а блоки удерживались in situ натяжением коллатеральных и крестообразных связок коленного сустава. Позже McKeever, пытаясь улучшить стабильность фиксации, добавил к данной конструкции короткий интрамедуллярный киль по нижней поверхности.
В 1952 г. Rocher использовал акриловый колпачковый протез для мыщелков бедренной кости, а в 1954 г. Kraft и Levinthal – акриловый эндопротез дистальной трети бедренной кости с интрамедуллярной металлической ножкой для замещения дефекта после резекции гигантоклеточной опухоли.
Однополюсные эндопротезы для мыщелков бедренной и большеберцовой костей позволяли достигнуть удовлетворительных ближайших результатов, однако довольно быстро наступало асептическое расшатывание, сопровождающееся выраженным болевым синдромом. Высоким оставался и уровень инфекционных осложнений.
В XX в. первые удачные попытки одновременно заменить и бедренную и большеберцовую суставные поверхности были предприняты Walldius и Shiers, разработавшими и применившими полностью связанные петлевые конструкции с интрамедуллярными ножками и металло-металлической парой трения.
Ножки бедренных компонентов не имели вальгусного отклонения и, таким образом, данные имплантаты были универсальными для правого и левого коленного сустава, и предназначались для бесцементной фиксации. В 1958 г.
Valldius к своему эндопротезу добавил передний фланец, замещающий надколенниковую борозду, а длину интрамедуллярных ножек увеличил до 10 см.
У эндопротеза, предложенного позднее, длина большеберцового компонента составляла 15 см, а бедренного – 17,5 см.
Однако простой петлевой шарнир не мог воспроизвести сложную серию движений, возникающих в коленном суставе во время нормального цикла ходьбы, так как поперечная ось, вокруг которой происходит сгибание и разгибание в коленном суставе, не фиксирована, а постоянно меняется, описывая кривую в форме запятой. Кроме этого, сгибание и разгибание сопровождаются качением и скольжением между мыщелками бедренной и большеберцовой костей.
В дополнение к сгибанию и разгибанию в коленном суставе происходят отведение – приведение, а также ротация внутрь и наружу.
Поэтому после имплантации петлевых протезов процент раннего асептического расшатывания и инфекционных осложнений был довольно высок. В дальнейшем протезы петлевого типа совершенствовались и в настоящее время их современные цементные модификации используются у пациентов с выраженной нестабильностью коленного сустава и при ревизионном эндопротезировании.
Следующим шагом в развитии эндопротезирования коленного сустава стало появление шарнирных конструкций, замещающих бедренно-большеберцовое сочленение, которые имитируют полицентрическую ротацию и позволяют ротационные движения при сгибании.
Так, Gunston для создания эндопротеза использовал низкофрикционную концепцию Chanly: пара трения кобальт-хромовый стальной сплав – полиэтилен, фиксация компонентов при помощи костного цемента. Схожие конструкции в 70-х годах были разработаны Sheehan, а также Walker и соавт.
Ранние результаты применения эндопротезов данного типа превосходили петлевые конструкции, однако отдаленные результаты оставляли желать лучшего.
Важным этапом эволюции эндопротезирования коленного сустава стало появление трехполюсных эндопротезов коленного сустава, которые были представлены в 1973 г. в США lnsall и соавт. и в Великобритании Freeman и Swanson.
Имплантаты данного типа предназначены для замещения как бедренно-большеберцовых, так и бедренно-надколенниковых суставных поверхностей и до настоящего времени с небольшими модификациями используются в большинстве тотальных замещений коленного сустава.
Первые отечественные петлевые модели эндопротезов коленного сустава
В РНИИТО им. Р.Р. Вредена проблема эндопротезирования коленного сустава стала активно изучаться с 1991 г. в 10-м отделении, где под руководством проф. К.А.
Новоселова были спроектированы и разработаны современные модели имплантатов, проведены их клинические испытания, усовершенствование и затем налажено промышленное серийное производство металлополимерного тотального эндопротеза коленного сустава с полицентрическим шарниром в НПО «Феникс».
Классификация
Современные модели эндопротезов коленного сустава по количеству восстанавливаемых суставных поверхностей можно разделить следующим образом:
- тотальные;
- одномыщелковые;
- эндопротезы бедренно-надколенникового сочленения.
Тотальное эндопротезирование коленного сустава
Трехполюсные эндопротезы в зависимости от выраженности механической связи между бедренным и большеберцовым компонентом условно разделяют на:
- несвязанные;
- полусвязанные;
- полностью связанные.
Наиболее часто имплантируемые в настоящее время эндопротезы коленного сустава можно отнести к категории полусвязанных или частично-связанных, в которых конструктивно заложено ограничение подвижности в одной или более осях движения. Степень «связанности» варьирует в очень широких пределах. Она определяется соотношением формы бедренного компонента и пластмассовой части большеберцового компонента в трех плоскостях, в которых происходят движения в суставе.
Необходимо избегать избыточной ротации большеберцового компонента внутрь, так как это может привести к наружному подвывиху надколенника. При правильном ротационном положении середина большеберцового компонента проецируется на одной линии с внутренним краем бугристости большеберцовой кости и первым межпальцевым промежутком стопы.
При выраженных фронтальных деформациях после минимальной резекции большеберцовой кости на ее внутреннем или наружном мыщелке может сохраняться зона дефекта. Если высота дефекта кости менее 5 мм и он занимает до 50% поверхности внутреннего или наружного мыщелка большеберцовой кости, то рекомендуется его замещение костным цементом, при необходимости с армированием винтами.
Если высота дефекта составляет 6-10 мм и он превышает по площади 50% соответствующего мыщелка, то показана его алло- или аутопластика с использованием материала, оставшегося после выполнения спилов бедренной и большеберцовой костей. Костные трансплантаты обычно фиксируют винтами.
Если дефект более 10 мм высотой и отсутствует возможность выполнения костной пластики, то могут быть применены:
- металлические подкладочные модульные блоки или клинья, фиксируемые к большеберцовому компоненту;
- смещение уровня резекции дистально, с использованием максимально толстого полиэтиленового вкладыша;
- латерализация или медиализация большеберцового компонента в сторону от зоны дефекта до 3-4 мм.
В случае замены надколенника производят резекцию его суставной поверхности в соответствии с толщиной пателлярного компонента, подготавливается отверстие для ножки имплантата.
После завершения спилов бедренной и большеберцовой костей удаляют остеофиты на задних частях мыщелков бедренной кости и внутрисуставные тела из задних частей капсулы, после чего при помощи специальных шаблонов еще раз проверяют симметричность сгибательного и разгибательного промежутков.
Величина коррекции оси конечности, амплитуда движений и стабильность сустава могут быть оценены и во время пробной сборки, после установки всех примерочных компонентов эндопротеза соответствующих размеров. При необходимости на этом этапе выполняют дополнительную мобилизацию мягких тканей.
Если разгибательный промежуток уже, чем сгибательный, то коленный сустав будет либо нестабильным в положении сгибания, либо сохраниться сгибательная контрактрура. Нестабильный коленный сустав в положении сгибания приводит к выраженным затруднениям при ходьбе вверх и вниз по лестнице, а также при подъеме из положения сидя.
Ограничение разгибания коленного сустава вызывает относительное укорочение нижней конечности и усиливает нагрузку на бедренно-надколенниковое сочленение при ходьбе, поэтому для изолированного увеличения разгибательного промежутка необходимо произвести повторную резекцию дистальной части мыщелков бедренной кости, обращая внимание на то, чтобы не повредить зоны прикрепления коллатеральных связок. Перед повторным выполнением спилов нужно проверить тщательность удаления остеофитов из задних частей мыщелков бедренной кости и внутрисуставных тел. Если после дополнительной дистальной резекции разгибательный промежуток по-прежнему остается узким, то следует осторожно продолжить мобилизацию задней части капсулы от бедренной кости, принимая во внимание близость сосудисто-нервного пучка.
Если сгибательный промежуток меньше разгибательного, то коленный сустав нестабилен при разгибании или, чаще, ограничено сгибание. Данная ситуация является наиболее частой причиной разгибательной контрактуры после тотального эндопротезирования коленного сустава.
Как правило, это возникает при контракции ЗКС или выборе слишком большого размера бедренного компонента эндопротеза. При этом во время пробной сборки эндопротеза можно заметить, как по мере сгибания полиэтиленовый вкладыш приподнимается и выталкивается кпереди.
Для увеличения сгибательного промежутка рекомендуется постепенная мобилизация большеберцового прикрепления ЗКС до тех пор, пока коленный сустав не достигнет полного сгибания.
После релиза тонус связки должен остаться достаточным для предотвращения заднего подвывиха голени, в противном случае необходимо использовать модель эндопротеза, предусматривающую заднюю стабилизацию.
Если после мобилизации ЗКС сгибательный промежуток остается слишком узким, то тогда следует уменьшить размер бедренного компонента, проведя повторные резекции, которые удалят дополнительный слой с задних частей мыщелков бедренной кости. Последним вариантом является увеличение угла наклона спила плато большеберцовой кости кзади, но не более чем до 7°.
Если как при разгибании, так и сгибании сохраняется остаточная тугоподвижность с минимальным по толщине вкладышем, это означает либо недостаточную резекцию костной ткани или, реже, неправильную мобилизацию мягких тканей. В данной ситуации следует выполнить дополнительную резекцию большеберцовой кости, так как это равномерно увеличит как сгибательный, так и разгибательный промежутки.
Для обеспечения нормальной кинематики коленного сустава крайне важно соблюдение высоты суставной линии. Ее анатомические ориентиры: 2 см проксимальнее верхушки малоберцовой кости, 1 см дистальнее нижнего полюса надколенника и 3 см дистальнее медиального надмыщелка бедренной кости.
Источник: http://doctoroff.ru/endoprotezirovanie-kolennogo-sustava
Из истории эндопротезирования тазобедренного сустава
Протезирование тазобедренного сустава имеет длинную историю. В ней много интересных событий, фактов, открытий и изобретений. Мы думаем, что нашим пациентам интересно будет узнать, как проходила эволюция этой операции, которую сейчас в нашей клинике великолепно делают профессиональные доктора.
Первые операции по замене бедренного сустава не были полной заменой сустава, это была гемиартопластика и частичная замена поврежденных частей сустава. Результаты были неудовлетворительными.
В конце XIX, начале XX века хирурги использовали различные ткани: части широкой фасции бедра, кожу, мочевой пузырь свиньи, подслизистый слой между головкой бедренной кости и вертлужной впадиной, однако, результаты неутешительные.
1891 г. — Немецкие хирурги использует слоновую кость для замены головки бедренной кости, пораженной туберкулезом.
1925 г. — американский хирург Мариус Смит-Петерсен создал первый имплантат для артропластика из стекла. Стекло является биосовместимым материалом, однако, весьма хрупким, поэтому вскоре имплантаты начали ломаться. Позднее Мариус Смит-Петерсена и Филипп Уайлс тестирует протезы из нержавеющей стали, которые в последствии использовались на протяжении нескольких десятилетий.
1930-е гг. – Мариус Смит-Петерсен и Филипп Уайлс провели первую операцию по замене тазобедренного сустава имплантатом из нержавеющей стали. Операцию провели в госпитале Миддлсекс в Великобритании.
Имплантат фиксировали с помощью болтов и винтов.
Медицинская история пациента была утрачена во время Второй мировой войны, однако, сообщается, что один пациент, прошедший данную операцию, носил данный протез более 35 лет!
1938 — доктор Джен Джадет и доктор Роберт Джадет разработали имплантат на ножке с гладкой, скользящей поверхностью из акрила, однако, после имплантации он быстро «расшатывался».
1947 — Чарльз Скотт Венейбл используется материал под названием «виталлиум» для создания имплантатов тазобедренного сустава. Первоначально виталлиум использовали в стоматологии. Материал не вызвал патологических изменений или электролиза кости.
Частичная замена тазобедренного сустава
1939 г.— Фредерик Томпсон из Нью-Йорка и Остин Т. Мур из Южной Каролины разработали протез бедренной ножки.
Ножку Томпсона крепили к кости с помощью костного цемента, при этом стало возможно сохранить «природную» вертлужную впадину. Имплантат мог вращаться внутри впадины таза. Однако, хрящи и кости начинали плохо функционировать после установки имплантата бедренной ножки, поэтому часто приходилось проводить повторную операцию.
Имплантат Остина Мура практически не отличался от протеза Томпсона. Его крепили бесцементным способом, в ножке было небольшое отверстие, куда имплантировали кусочек кости. Благодарю этому, через несколько недель после операции протез начинал срастаться с костью.
Сегодня имплантаты Томпсона и Остина Мура используются при частичной замене бедренного сустава, в основном у пациентов с переломом бедренной кости около головки.
1940 г. — Гарольд Болман впервые провел операцию по замене тазобедренного сустава с использованием имплантата из виталлиума. Металлическая головка крепилась к телу кости с помощью гвоздя.
1953 г. — британский хирург Джордж МакКи впервые установил протез тазобедренного сустава с металлическими подкладкой и оболочкой.
Он был учеником Филиппа Уайлса, поэтому имплантат являлся модификацией протеза Томпсона, который крепился с помощью костного цемента на шейку бедра.
Результат операции был многообещающим: пациенты перестали испытывать боль, однако, вскоре имплантаты начали расшатываться и ломаться.
Поверхностное эндопротезирование
При поверхностном эндопротезировании бедренная впадина должна быть выполнена из тонкого материала, на разработку и изготовление этой части имплантата потребовалось много усилий.
1925 г. — Мариус Смит-Петерсен (США) впервые изготовил имплантат для артропластики из стекла. Протез представлял собой полую полусферу с скользящей поверхностью, в которую входила головка бедренной кости. Стекло не вызывало отторжение в человеческом организме, однако хрупкий материал не справился с нагрузкой на сустав.
1950 г. — сэр Джон Чарнли создал протез вертлужной впадины для поверхностного эндопротезирования из тефлона. Он прослужил всего 2 года.
1960 – 1980 гг.: много неудачных операций по поверхностному эндопротезированию, причины следующие:
- Асептическое расшатывание частей эндопротезов
- Металлоз, приводящий к потере костей и отказу работы органов.
- Технические ошибки, во время операции
- Проблемы разработки и изготовления имплантатов
- Неправильные хирургические техники
Полиэтилен
Ранее операции по поверхностному эндопротезированию с использованием полиэтиленовых имплантатов чаще всего заканчивались неудачей. Чаще всего из полиэтилена делали протезы вертлужной впадины, ломаясь, он приводил к заражению кости. Это явление получило название остеолиза: оно ослабляло кости, что приводило к расшатыванию имплантата.
1971 г. — Фримен и Фуруя создали имплантат с головкой бедра из полиэтилена и металлической вертлужной впадиной. Из-за быстрого износа такого вида имплантата, они решили поменять материалы местами: сделать головку бедра из металла и вертлужную впадину из пластика, это несколько улучшило показатели износостойкости протеза, однако проблему полностью не решило.
1978 г. — В Бирмингеме была проведена артропластика по Вагнеру с использованием металло-пластикового протеза. В ближайшие 5-7 лет 55% имплантатов подлежали замене из-за расшатывания компонентов, разрушения головки бедра и низкой износостойкости материалов.
1990 г. – изобретение сверхвысокомолекулярного полиэтилена (СВМПЭ) позволило значительно улучшить износостойкость имплантатов и снизить риск остеолиза.
О современном этапе истории эндопротезирования мы расскажем в следующей публикации.
Источник: http://dvizheniebezboli.ru/about/news/Iz-istorii-endoprotezirovaniya-tazobedrennogo-sustava/
История развития практики эндопротезирования
Немного об истории развития эндопротезирования суставов (коленный и тазобедренный сустав в частности)
Эндопротезирование суставов стало настоящим прорывом в области лечения травм и заболеваний опорно-двигательного аппарата.
В случаях, когда сустав сильно разрушен в результате заболевания или травмы, а консервативное лечение (НПВП, ФТЛ, кинезитерапия) не приносит облегчения, эндопротезирование является эффективным и зачастую единственным способом восстановления утраченных функций конечности путем замены пораженного сустава искусственным.
Из истории эндопротезирования тазобедренного сустава
Первые опыты замены тазобедренного сустава начались еще в 30-е годы 19 века. Тогда протезы создавались из таких необычных материалов, как слоновая кость, рога быков и носорогов, каучук и даже кокосовые орехи.
Однако из-за несовершенства технологии и неподходящих материалов, операции не приводили к ожидаемому успеху. В 1891 году немецкому врачу Глюку все же удалось создать первый удачный протез тазобедренного сустава.
Через сорок лет после этого, в 1932 году, американец Смит-Петерсон запатентовал колпачковый эндопротез головки бедра из стали. Еще через несколько лет английские хирурги Уайлз и Мур провели первую в мире полную замену тазобедренного сустава эндопротезом из виталиума (сплава из кобальта, хрома и молибдена) пациенту с опухолью кости.
С появлением полимеров в протезировании тазобедренного сустава произошла настоящая революция. В 1946 году братья Джудит из Франции создали эндопротез из акрила, однако он оказался хрупким, поскольку не выдерживал активные статические и динамические нагрузки. Эксперименты Дж.
Чанли, А. Томпсона, Дж. Макки, советских врачей-ортопедов К.М. Сиваша, Я. Л. Цивьяна, А. В. Каплана и многих других оказались более удачными, и к середине 1970-х годов конструкция и методы установки тазобедренного протеза были приближены к современным технологиям.
Интересные факты создания искусственного коленного сустава
Эндопротезирование коленного сустава также имеет более 120-летнюю историю. В 1826 г. английский хирург Дж.
Бартон с целью образования нового сустава провел остеотомию верхней челюсти, успех этой операции вдохновил французского врача Вернея, который в 1863 году использовал суставную сумку, в качестве прокладки между двумя обнаженными суставными поверхностями. В 1894 году была проведена удачная атропластика коленного сустава с использованием мышечной прокладки.
В 1940 году Кэмпбелл представил общественности монографию, где описывал восстановление коленного сустава металлическими пластинами, однако особых результатов достигнуто не было. В 1960-х годах хирург МакКивер провел значительное количество удачных операций по замене плато большеберцовой кости коленного сустава пластинами из хромокобальтового сплава.
Настоящая полная замена коленного сустава была сделана с помощью подвесного эндопротеза, сконструированного по принципу шарнирного сустава, в 1957 году. С 1968 года операции по эндопротезированию коленного сустава стали проводиться повсеместно.
В настоящее время эндопротезы тазобедренного и коленного суставов представляют собой очень высокотехнологичные искусственные органы. Современные эндопротезы изготавливаются из кобальт-хром-молибденового или титанового сплавов, высокопрочной керамики и ультравысокомолекулярного полиэтилена.
Благодаря новейшим технологиям производства современные эндопротезы обладают очень высокой прочностью и биосовместимостью.
Эндопротезирование позволяет пациентам снова обрести радость и легкость движений и наслаждаться активной жизнью.
Источник: https://orthodes.ru/blog/blog_4.html
История эндопротезирования | Принцип Чанли (цементное эндопротезирование)
История эндопротезирования берёт своё начало в 18 веке. В те времена было приложено много усилий для улучшения или восстановления функции болезненных деформированных суставов. Долгое время единственным эффективным методом лечения было артродезирование сустава.
Начало замещению собственного сустава на искусственный положил ТЕМИСТОКЛЕС ГЛЮК в 1890 году в Берлине, когда использовал коленный сустав из слоновой кости при лечении туберкулёзного гонита (Gluck 1890). В качестве фиксирующего цемента он использовал смесь из канифоли, гипса и пудры из пемзы.
Следующий шаг в развитии эндопротезирования сделал СМИТ-ПЕТЕРСОН 1917 и 1923 годах (Smith-Petersen 1939, 1948). Он устанавливал сферический колпачок из кобальт-хромового сплава (виталиум) на разрушенную головку бедренной кости. Осложнениями этого метода явились некрозы, вызывающие разрушение головки и шейки бедра (рис.1,2). Первая успешная имплантация бесцементного тотального эндопротеза тазобедренного сустава была проведена ВАЙЛСОМ в 1938 году (Wiles 1958). Закрепление стальной чашки эндопротеза осуществлялось двумя шурупами. Головка протеза также была изготовлена из стали. Она фиксировалась с помощью специального винта, проведённого через шейку бедра.
В 1946 году братья ДЖИН и РОБЕРТ ЖУДЕ открыли новую эру в эндопротезировании тазобедренного сустава (Judet und Judet 1950). С помощью гемипластики, он заменяли повреждённую головку бедренной кости на головку из плексигласа. Искусственная головка фиксировалась в шейке бедра посредствам стального штифта, расположенного в её центре. Большая скорость износа имплантата приводила к возникновению реакций тканевой несовместимости и, как следствие, расшатыванию конструкции. В этой связи метод не нашёл широкого применения (рис.3,4).
В 1940 году АУСТИН МУР из Атланты предложил названный его именем протез головки с окончатой ножкой (Moore und Bohlmann 1943) (рис.5,6). Однако, все протезы, при установке которых заменялась лишь головка бедра – монополярные эндопротезы, не явились окончательным решением всех проблем эндопротезирования, поскольку со временем медленно происходила протрузия (проваливание) головки протеза в малый таз через вертлужную впадину, которая «протиралась» этой головкой.
Первый по-настоящему пригодный эндопротез тазобедренного сустава – тотальный эндопротез — предложил в 1951 году Г.К. Мак-Кей из Норвиджа сначала из нержавеющей стали, затем сплава хрома и кобальта (McKee 1951). Чашка сустава крепилась к костям таза с помощью металлических штифтов (рис.7). MERLE D`AUBIGNE (Merle d`Aubigne und Postel 1954), GOSSET (Gosset 1950) а также RETTIG (Rettig 1952) и LANGE (Lange 1951) изготовляли протезы из плексигласа, устанавливаемые в костномозговой канал. Эти протезы находили клиническое применение вплоть до 60 годов.
В 1959 году английским врачом сэром ДЖОНОМ ЧАНЛИ (рис.8) была разработана «исходная модель» для всех современных эндопротезов тазобедренного сустава. Чанли скомбинировал маленькую металлическую головку сначала с тефлоновой чашкой. Так как тефлон оказался непригодным из-за значительного истирания, его вскоре заменили на полиэтилен. В связи с получением очень хороших результатов использования, этот протез и до сегодняшнего дня является признанным эталоном (рис.9). С введением ЧАНЛИ (Charnley 1960) так называемого принципа „Low-Friction“ в комбинации с использованием метилметакрилата в качестве костного цемента, получило стремительное развитие так называемое цементное эндопротезирование. Применение метилметакрилата в качестве костного цемента позволило достичь стабильности имплантата непосредственно в момент установки. Наряду с успешным развитием цементного эндопротезирования, проводились исследования по установке бесцементных имплантатов. Первые тотальные бесцементные эндопротезы были имплантированы ВАЙЛСОМ в 1938 году в Лондоне (Wiles 1953). МАК-КЕЙ в 1952 году имплантировал бесцементную чашку на шурупах (McKee 1951, 1970).
В СССР, разработанный СИВАШОМ в начале 60 годов бесцементный тотальный эндопротез, получил широкое распространение преимущественно в странах восточной Европы (Sivash 1969) (рис.10).
Благодаря успехам в разработке макро- и микроповерхностей, а также биоактивной керамики, которые дают возможность стабильной связи эндопротеза и кости («врастание кости в эндопротез»), с 70х годов прошлого столетия бесцементное эндопротезирование тазобедренного сустава заняло подобающее место среди высокоэффективных ортопедических операций наряду с цементным эндопротезированием (Kienapfel 1994).
Принцип Чанли и его успех (цементное эндопротезирование)
Существенной проблемой эндопротезирования была необходимость стабильной фиксации чашки эндопротеза в вертлужной впадине и бедренного компонента в канале бедра. Хотя определённые успехи в эндопротезировании уже были достигнуты, однако, до конца 50-х годов XX-го века ни одного нормально функционирующего эндопротеза тазобедренного сустава не было.
Поэтому, можно с уверенностью говорить, что в то время любая установка искусственного сустава была лишь на стадии эксперимента. Окончательный прорыв в эндопротезировании совершил английский хирург сэр Джон Чанли, впервые использовав при эндопротезировании костный цемент и полиэтилен (Ungethüm und Blömer 1987). Надёжная фиксация бедренного и вертлужного компонента с помощью костного цемента стала решающим фактором, обеспечившим успех эндопротезирования тазобедренного сустава (рис.11). Трущаяся пара металл-пластик (сначала тефлон, потом полиэтилен) существенно снизила скорость изнашивания компонентов эндопротеза. Применение полиэтиленовой чашки в качестве трущейся поверхности для головки эндопротеза позволило улучшить скольжение и износостойкость. Бедренный компонент был снабжён головкой low-friction, диаметром 22 мм, которая способствовала ещё меньшему износу (Draenert et al. 1999). Чанли основал первую исследовательскую лабораторию прикладной хирургии. В этой лаборатории он занимался вопросами и проблемами эндопротезирования. Есть информация, что первые инструменты для исследования трения он изготовил в своём гараже. Чанли первым исследовал механизм, биомеханику и патологию тазобедренных суставов. В связи с этим его считают основателем эндопротезирования (Draenert et al. 1999). Использование метилметакрилата, который уже применялся в стоматологии с 60 годов, привело к снижению действующего на кость давления и срезывающей силы. Причиной этого стало увеличение поверхности соприкосновения импланта и кости. Кроме того, впервые стала возможной первичная стабильность имплантата. До сегодняшнего дня полиметилметакрилат, частично изменённый в своём составе (добавление антибиотиков, изменение вязкости), с изменённой техникой изготовления (добавление мономеров и вакуумный замес) и аппликации (промывание костного ложа под давлением, аппликация цемента под давлением, ретроградное введение цемента) применяется с бесспорным успехом. Бесцементное протезирование. Уже описанные разработанные до Чанли бесцементные эндопротезы тазобедренного сустава, были на время вытеснены имплантатами с цементной фиксацией. Только позднее вновь возник интерес к имплантатам с бесцементной фиксацией. Причиной стала потенциально более высокая долговечность бесцементного имплантата, а также простота ревизионного вмешательства. Первичная стабильность бесцементного протеза значительно ниже, чем при использовании цементного имплантата. Однако отсутствие цемента даёт возможность лучшей и долговечной связи между имплантатом и костью, «врастание» имплантата в кость. Первая установка бесцементного протеза была проведена P. Weils в 1938 году в Лондоне. Фиксация чашки происходила по средствам двух шурупов, в то время как головка укреплялась с помощью винта, проведённого через шейку (Wiles 1958, Scales 1967). Более поздние модели ограничивались лишь фиксацией ножки протеза в проксимальном отделе бедра (Moore 1943, Judet 1950 und 1952). Так же в качестве гемиартропластики (монополярные эндопротезы) планировалось использование протезов, изготовленных из сплавов металлов (Moore 1952, Thompson 1954). В1968 году Ring имплантировал бесцементный имплант, в котором чашка была привинчена к тазу, а головка от эндопротеза Мура, фиксированного в костно-мозговом канале. Эта модель находит применение до сегодняшнего дня. Первые бесцементные протезы, установленные в большом количестве, были протезы Сиваша в Советском Союзе в 60-х годах, которые изготавливались из сплава Ti6AI4-V (Siwash 1969). Эти протезы получили особое распространение в Восточной Европе. Успех бесцементной артропластики зависит от достижения адекватной первоначальной фиксации. Для этого ножка протеза подгоняется точно по кости. Этим достигается так называемым press-fit – способ установки имланта методом тугой посадки. Костная интеграция, следующая за первичной фиксацией, соответствует вторичной фиксации. В идеальном случае после достижения достаточной первичной и вторичной стабильности, появляется более физиологичная передача растяжения и сжатия на смежное костное ложе. Также является важным применение биосовместимого материала с наиболее пригодной поверхностной структурой. При этом поверхность металла должна быть увеличена в тех местах, где необходимо прочное прирастание кости к протезу. Такая возможность предоставляется при использовании так называемых принципов «макропрофилирования» (размер пор >= 0,5 мм) и «микропрофилирования» (размер пор < 0,5 мм) поверхности имплантата. Этого дизайна протеза достиг в 1974 году MITTELMEIER, что соответствовало принципу «макропрофилирования». Сегодня для «микропрофилирования» используют протравливание поверхности протеза или обработку струёй песка, чтобы придать поверхности шероховатость. Также используется внедрение по наружной поверхности протеза шариков или четырехгранников (рис.12). Следующей возможностью для увеличения поверхности, является покрытие титанового протеза биоактивной керамикой, такой как, например, гидроксиаппатит, который является неорганической составляющей костной ткани. Сегодня в мире имеется более 800 типов бесцементных протезов. Форма и длина ножки протеза различна. По форме бывают прямые и анатомические протезы. Основная часть ножки может быть круглой или плоской. Классические протезы устанавливаются в области метафиза и диафиза бедра. Так называемые протезы с укороченной ножкой устанавливаются только в области метафиза. Существуют также эндопротезы шейки бедра, фиксация которых в кости ограничена, соответственно, лишь шейкой (рис.13-15).
Различают два типа бесцементных чашек – ввинчивающиеся чашки, и чашки press-fit. Данные типы чашек подразумевают различные способы достижения первичной стабильности. Ввинчивающиеся чашки имеют на своей наружной поверхности резьбу. Эти чашки вкручивают в кость подобно винту (рис.16).
Чашки press-fit работают по принципу кнопки (на одежде). Костное ложе для чашки разрабатывается фрезой несколько меньшего размера, чем сама чашка (как правило, на 2 мм). Чашка, соответственно, несколько больше, чем это «отверстие».
В это отверстие она впрессовывается как кнопка («застёгивается») за счет эластических свойств вертлужной впадины (рис.17). По форме, среди прочих, различают полусферические чашки, чашки со сглаженным полюсом, чашки low-profile (полусферические чашки со сглаженным экватором) и эллиптические чашки.
Так же как и ножки протеза, чашки несут на своей поверхности макро и микропрофилирование.
Автор профессор Андреас Рот (Andreas Roth, Eisenberg, Germany), перевод Сиротин И.В.
replaced.ru
Источник: http://replaced.ru/endoprotezirovanie/38-istoriya-endoprotezirovaniya
 Немного об истории развития эндопротезирования суставов (коленный и тазобедренный сустав в частности)
Немного об истории развития эндопротезирования суставов (коленный и тазобедренный сустав в частности)