Чрезвертельные переломы являются типичным и часто встречающимся повреждением у пожилых людей. Обычно к перелому приводит падение на бедро, причем эта травма чаще всего происходит в домашних условиях. Плоскость перелома расположена экстракапсулярно в области проксимального отдела бедра между большим и малым вертелом.
Чрезвертельные переламы разделяют на устойчивые, когда линия перелома идет от большого вертела косо вниз к малому вертелу, не нарушая медиальной опорной поверхности бедренной кости, и неустойчивые, когда по задне-медиаль-ной поверхности встречаются дополнительные фрагменты.
Главным критерием устойчивости является возможность восстановления дуги Адамса с компрессией. Такая возможность долж! 1а Быть определена уже в предоперационный период, так как от Это1 О зависит выбор фиксатора.
Отрывной перелом малого вертела не нарушает статики дуги Адамса и не переводит перелом в группу неустойчивых.
Клиника и диагностика
Проксимальный отломок вследствие тяги ягодичной мышцы смещается вверх, дистальный отломок — кнаружи. Движения в тазобедренном суставе болезненны, ограниченны. Для диагностики необходимо проведение рентгенологического обследования в двух проекциях.
В редких случаях при ясной клинической картине, но неясных рентгенограммах следует провести томографическое обследование. Учитывая старческий возраст пациентов, необходимо обращать внимание на наличие сопутствующих заболеваний.
Целесообразно в связи с возрастом пациента обсудить проблему ухода за ним с родственниками.
Лечение
Консервативное лечение, а следовательно — длительная иммобилизация пациентов приводит к высокой смертности. Сегодня ужас перед данным повреждением исчез, так как в большинстве случаев после оперативного лечения пациента быстро мобилизуют, а затем социально реабилитируют.
Пациентам с устойчивыми чрезвертельными переломами остеосинтез следует производить пластиной под углом 95 При устойчивых переломах с отрывом верхушки большого вертела рекомендуют анатомическую репозицию с легкой вальгизацней и фиксированием пластиной иод углом 130 °.
К неустойчивым переломам (А^, А,) относят переломы с повреждением задне-медиального кортикального слоя бедренной кости. Фрагмент варьирует в размерах и, как правило, включает малый вертел. При таких переломах нет возможности восстановить дугу Адамса с компрессией, поэтому остеосинтез производят пластиной под углом 1301
При многооскольчатом чрезвертельном переломе (А2) после репозиции отломков с вальгизацней производят остеосинтез пластиной под углом 130 «, перелом большого вертела фиксируют маллеолярнымп винтами или методом 8-образ —
11011 ПРОВОЛОЧНОЙ ПСТЛИ.
При чрезвертельном переломе с дополнительным боковым или передним отломком репозиция облегчается предварительным введением в шейку бедренной кости клинка пластины под углом 130″. Если боковые или передние фрагменты велики, то для их фиксации применяют отдельные компрессирующие винты.
При трудном для репозиции переломе с обратной линией излома репозицию также производят с помощью клинка пластины.
Клинок пластины вводят в головку бедренной кости, саму пластину после вытяжения конечности по оси фиксируют к дистальному отломку через продолговатое отверстие.
После окончательной репозиции вводят винты в другие отверстия пластины. При дефекте кости производят пластику снонгиозной тканью.
Остеосинтез динамическим бедренным винтом РН5
В последние годы для остеосинтеза чрезвертельных, межвертельных, подвертельных переломов, а также латеральных переломов шейки бедра рекомендуют пластины с динамическими (скользящими) винтами.
В отличие от других жестких имилантатов для остеосннтеза проксимального отдела бедра, принимающих нагрузку на себя, конструкция пластин с динамическими винтами позволяет переносить часть нагрузки на кость.
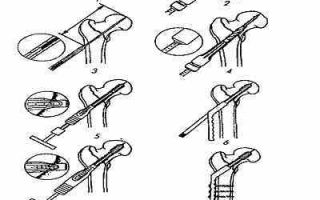
Скольжение винта в цилиндре пластины дисталь-но и латералыю при резорбции кости по линии перелома предупреждает миграцию винта в сторону вертлужной впадины и перфорацию ее винтом. Техника применения динамических винтов приведена на рис. 9.16.
Положение больного на операционном столе на спине. Производят прямой латеральный разрез от верхушки большого вертела вниз. Широкую фасцию рассекают по линии кожного разреза, латеральную часть четырехглавой мышцы отодвигают кпереди.
Репозицию перелома производят за счет вытяжения конечности но длине, абдукции и внутренней ротации. Перелом временно фиксируют спицами так, чтобы они не мешали введению динамического винта.
По вентральной поверхности шейки бедра в головку вводят спицу, по которой контролируют переднюю поверхность шейки.
Па 2 см кзади и приблизительно на 2,5 см ниже ската большого вертела в латеральном кортикальном слое рассверливают отверстие 2-миллиметровым сверлом и через него с помощью иаправителя вводят спицу в центр головки бедра до субхондрального слоя.
Точное введение направляющей спицы — самый важный этап операции. Если при выполнении операции спица выпадает, то ее следует ввести вновь с помощью центрирующей втулки.
Положение направляющей спицы нужно проверить рентгенологически в двух проекциях. Без ортопедического стола боковой снимок можно получить при сгибании нош в коленном суставе под углом 90 °, аддукции на 300 и легкой наружной ротации.
С помощью специальной шкалы измеряют длину спицы, введенной в проксимальный отдел бедра. Так как винт не дол-Жен Доходить до линии сустава 10 мм, то из показателя дли —
Ны спицы вычитают это число. Устанавливают ограничитель сверла на нужную глубину и по спице рассверливают отверстие для винта и цилиндра пластины. Метчиком через короткую центрирующую втулку нарезают резьбу для винта, контролируя глубину его введения по шкале метчика.
Скрепляют динамический винт и промежуточный стержень соединительным винтом. С помощью специальной отвертки, применяя центрирующую втулку, вводят динамический винт в головку бедра так, чтобы его конец был на уровне латерального кортикального слоя. Цилиндр пластины с помощью импактора плотно насаживают на конец винта.
Соединительный винт и промежуточный стержень удаляют, пластину фиксируют к метадиафизу винтами. Импакция по линии перелома достигается при скольжении винта в отверстии цилиндра пластины.
В некоторых случаях для создания компрессии по линии перелома в отверстие динамического винта через цилиндр пластины вводят компрессирующий винт.
Затягивание винта производят осторожно, так как при остеопорозе можно легко сорвать резьбу в кости.
В послеоперационный период с первых дней назначают изометрическую и дыхательную гимнастику. Ходьбу с помощью костылей и частичной нагрузкой конечности разрешают с 5-7-го дня. При стабильной фиксации полная нагрузка разрешается через 6 нед.
Имплантаты удаляют через год после операции, у пациентов старшего возраста фиксаторы можно не удалять.
При подвертельных переломах применяют остеосинтез пластинами под углом 950 и 130 °.
Источник: http://humam.ru/lechenie-perelomov/chrezvertelnye-perelomy.html
Операции на костях. виды операций на костях трепанация кости секвестрэктомия остеотомия резекция кости остеосинтез остеопластика способы остеосинтеза. — презентация
1 ОПЕРАЦИИ НА КОСТЯХ
2 ВИДЫ ОПЕРАЦИЙ НА КОСТЯХ Трепанация кости Секвестрэктомия Остеотомия Резекция кости Остеосинтез Остеопластика СПОСОБЫ ОСТЕОСИНТЕЗА Костный шов Металлический остеосинтез Остеосинтез костным трансплантатом Остеосинтез сшивающими аппаратами Склеивание костей Ультразвуковая сварка костей Компрессионно-дистракционный остеосинтез
3 ВНУТРИКОСТНЫЙ ОСТЕОСИНТЕЗ Различают открытый и закрытый внутрикостный остеосинтез.
При закрытом — после сопоставления обломков с помощью специальных аппаратов вводят через небольшой разрез вдали от места перелома по проводнику через костномозговой канал длинный полый металлический стержень. Проводник удаляют и рану зашивают.
При открытом внутрикостном остеосинтезе зону перелома обнажают, обломки репонируют в операционной ране, а затем вводят стержень в костномозговой канал.
4 НАКОСТНЫЙ ОСТЕОСИНТЕЗ Костные фрагменты устанавливают в заданном положении, добиваясь точного сопоставления их концов. Укладывают пластинку и прижимают ее к кости костодержателем. Фиксируют пластинку винтами вначале лишь к одному фрагменту.
Затем с помощью специального приспособления создают компрессию фрагментов и привинчивают пластинку к другому фрагменту.
Это способ применяется при переломах различной локализации и вида: оскольчатых, косых, винтообразных, поперечных, околосуставных и внутрисуставных вне зависимости от формы и изгиба костномозгового канала.
5 ЧРЕСКОСТНЫЙ ОСТЕОСИНТЕЗ Выбираются винты с таким расчетом, чтобы конец немного выходил за пределы диаметра кости. Оба кортикальных слоя должны быть просверлены сверлом, диаметр которого на 1мм меньше диаметра винтов.
После этого отверстие наружного кортикального слоя должно быть рассверлено до наружного диаметра винта. Благодаря этому техническому приему лопасти винта завинчиваются только в противоположном кортикальном слое, а шляпка винта прижимает один отломок к другому, т.е.
обеспечивается их взаимная компрессия.
6 КОСТНЫЙ ШОВ Связывание отломков проволокой из нержавеющей стали, два или четыре шва которой затягивают специальными щипцами и закручивают для плотного соприкосновения отломков. Этот вид остеосинтеза обычно применяют при косых переломах с большой поверхностью излома.
7 НАРУЖНЫЙ ОСТЕОСИНТЕЗ При этом методе применяют дистракционно-компрессионные аппараты. В зависимости от назначения и конструктивных особенностей аппараты подразделяются на три основные группы: Для репозиции, для фиксации, для репозиции и фиксации. Наиболее широкое применение нашли конструкции третьей группы.
С учетом конструктивных особенностей, выделяют пять подгрупп аппаратов: аппараты, в которых воздействие на костные отломки осуществляется скобами или гвоздями, упирающимися в кость (аппарат Синило); аппараты, в которых гвозди, введенные в кость фиксируются одним концом на консольной опоре (аппарат Lambotte); аппараты, воздействующие на кость при помощи стержней (Anderson); аппараты, в которых воздействие на кость осуществляется пи помощи тонких спиц, проведенных в незамкнутых опорах (аппараты Гудуашури, Сиваша); аппараты, в которых действие на кость осуществляется при помощи натянутых тонких спиц, фиксированных на замкнутых опорах (аппараты Демьянова, Елизарова).
8 КОМПРЕССИОННО- ДИСТРАКЦИОННЫЙ ОСТЕОСИНТЕЗ АППАРАТОМ ЕЛИЗАРОВА
9 Аппарат состоит из разъемных колец и полуколец с замками, в которых натягиваются тонкие спицы. Кольца соединяются между собой телескопическими штангами с резьбой. Для соединения штанг при несоответствии диаметра колец применяют различные дырчатые насадки.
При помощи дрели через кость проводят по 2 спицы во взаимно перекрещивающихся направлениях. После проведения всех спиц один из замков на каждом кольце снимают, а второй ослабляют; аппарат раскрывается, как книга, и надевается на конечность.
Кольца вновь соединяют, а спицы слабо закрепляют в спицедержателях. Проверяют крепление замков на кольцах и приступают к натягиванию спиц. Один конец спицы закрепляют наглухо, загибают и откусывают кусачками, а на второй надевают спиценатягиватель с упором за кольцо аппарата.
Спицу натягивают и закрепляют во втором спицедержателе, после чего спиценатягиватель снимают.
10 КОСТНАЯ ПЛАСТИКА Показания к костной пластике: замедленная консолидация переломов, псевдоартрозы, костные дефекты. Три вида костных трансплантатов: аутотрансплантат, аллотрансплантат (кость трупа человека) и ксенотрансплантат (кость животного).
Декортикация Рассекают мягкие ткани до кости. Надкостницу рассекают Т- или Н-образно и не отслаивают. С помощью острого долота отделяют ее вместе с тонкими кортикальными пластинками. R. Judet и J. Judet рекомендуют таким образом обработать 2/3 окружности кости.
Затем костные пластинки вновь прикладывают вместе с надкостницей к кости и накладывают швы на мягкие ткани. Костно-надкостничные пластинки, сохраняющие связь с надкостницей и мягкими тканями, являются источником костеобразования и поэтому способствуют формированию костной мозоли.
Декортикацию часто сочетают с одним из видов устойчивого остеосинтеза.
11 КОСТНАЯ ПЛАСТИКА ПО ФЕМИСТЕРУ Обнажают область ложного сустава, причем рубцы и надкостницу рассекают вместе и субпериостально обнажают отломки кости. Рубцовую ткань между ними не удаляют. На обнаженную поверхность отломков укладывают аутотрансплантат без периоста и покрывают его надкостницей ложа, ничем не фиксируя. Метод Фемистера в последнее время практически оставлен.
12 КОСТНАЯ ПЛАСТИКА СКОЛЬЗЯЩИМ ТРАНСПЛАНТАТОМ ПО ХАХУТОВУ Делают продольный разрез через область ложного сустава. Поднадкостнично выделяют доступную поверхность кости. Концы фрагментов кости освобождают от рубцовой ткани и освежают долотом и кусачками.
Электропилой или острым остеотомом от концов фрагментов формируют два пластинчатых трансплантатаодин длинный (1215 см) на большом фрагменте, другой короткий на меньшем. Более длинный трансплантат смещают через линию ложного сустава в ложе извлеченного из кости трансплантата.
Таким образом, длинный трансплантат перекрывает зону ложного сустава. Короткий трансплантат укладывают в дефект, образовавшийся после смещения длинного трансплантата. Трансплантаты фиксируют циркулярными кетгутовыми швами.
После операции накладывают гипсовую повязку до сращения кости.
13 ИНТРАМЕДУЛЛЯРНАЯ КОСТНАЯ ПЛАСТИКА Суть его состоит в плотном введении костного трансплантата в костномозговые каналы костных фрагментов.
Разъединив фрагменты, трансплантат сначала почти полностью внедряют в костномозговой канал более длинного фрагмента. Затем выступающий конец трансплантата погружают в канал подведенного под углом другого фрагмента и исправляют ось конечности.
С помощью секвестральных щипцов частично перемещают трансплантат в короткий фрагмент кости.
14 ИНТРА-ЭКСТРАМЕДУЛЛЯРНАЯ КОСТНАЯ ПЛАСТИКА ПО ЧАКЛИНУ Метод внутренней и наружной фиксации Основным биологическим фактором для регенерации является наружный трансплантат, а внутренний выполняет в основном фиксирующую функцию.
15 КОСТНАЯ ПЛАСТИКА ПО ТИПУ «ВЯЗАНКИ ХВОРОСТА» ПО ВОЛКОВУ В соответствии с размером и формой костного дефекта заготавливают несколько (58) пластин аллокости с таким расчетом, чтобы после введения в костномозговой канал эти пластины углубились на 36 см за пределы костной полости.
Ввести их нужно плотно, чтобы они там заклинились. Аналогичные пластины укладывают экстрамедуллярно и крепко связывают кетгутовыми нитями. Пластины должны плотно прилегать друг к другу. Затем вокруг трансплантатов плотно ушивают окружающие мышцы. Операцию заканчивают наложением гипсовой повязки.
16
17 АДГЕЗИВНЫЙ УЛЬТРАЗВУКОВОЙ ОСТЕОСИНТЕЗ Сущность ультразвуковой сварки костей (ультразвукового адгезивного остеосинтеза) заключается в том, что электрические колебания, вырабатываемые генератором, подают на обмотку магнитостриктора, который преобразует их в механические.
Механические колебания трансформируются с помощью волновода- концентратора и передаются на смесь адгезивного цианоакрилатного мономера с наполнителем, помещенную в область перелома.
Под действием механических колебаний ускоряется полимеризация мономера и формируется полимерный конгломерат, соединяющий костные фрагменты.
18
Источник: http://www.myshared.ru/slide/454269/
Интрамедуллярный остеосинтез переломов вертельной области бедренной кости у больных старшей возрастной группы
Авторы:
- А. И. Городниченко Центральная клиническая больница с поликлиникой и Учебно-научный медицинский центр Управления делами Президента РФ, Москва
- О. Н. Усков Центральная клиническая больница с поликлиникой и Учебно-научный медицинский центр Управления делами Президента РФ, Москва
- И. И. Платонов Центральная клиническая больница с поликлиникой и Учебно-научный медицинский центр Управления делами Президента РФ, Москва
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2013;(6): 55-58
Просмотрено: 1867 Скачано: 369
Переломы проксимального отдела бедренной кости являются одними из наиболее часто встречающихся переломов в пожилом и старческом возрасте. Согласно прогнозам, к 2025 г. в мире ежегодное количество наблюдений переломов проксимального отдела бедренной кости составит 2,6-3,94 млн, а к 2050 г. увеличится до 4,5-6,3 млн [4, 7].
За более чем 20-летний период с момента внедрения в широкую хирургическую практику для лечения перелома вертельной области бедренной кости коротких интрамедуллярных фиксаторов последние претерпели множество усовершенствований.
Первым фиксатором, состоящим из короткого интрамедуллярного гвоздя и проксимального блокирующего винта большого диаметра, введенного ретроградно в шейку бедренной кости, был Гамма-гвоздь фирмы «Howmedica» (сейчас «Stryker») [5, 9].
Преимуществами перед скользящим бедренным винтом являлись минимально инвазивный доступ и лучшая биомеханическая фиксация перелома [1, 2]. В 2005 г. фирмой «Smith&Nephew» был предложен фиксатор TRIGEN INTERTAN (рис. 1),
Рисунок 1. Фиксатор TRIGEN INTERTAN («Smith&Nephew»). в конструкции которого нашли отражение современные требования к интрамедуллярным гвоздям для лечения перелома проксимального отдела бедренной кости [13, 15]. Основными отличиями нового фиксатора являлись два интегрированных винта, введенных в шейку и головку бедренной кости, которые уменьшали неконтролируемое послеоперационное укорочение шейки бедренной кости и ее прорезывание одним шеечным элементом с развитием варус-коллапса (рис. 2, а),Рисунок 2. Осложнения интрамедуллярного остеосинтеза переломов проксимального отдела бедренной кости. а — прорезывание винта. предотвращали ротационные смещения головки (рис. 2, б)Рисунок 2. Осложнения интрамедуллярного остеосинтеза переломов проксимального отдела бедренной кости. б — ротационное смещение. или возможного при введении двух раздельных шеечных элементов Z-эффекта (рис. 2, в).Рисунок 2. Осложнения интрамедуллярного остеосинтеза переломов проксимального отдела бедренной кости. в — Z-эффект. Трапециевидная форма проксимального отдела гвоздя обеспечивала дополнительную стабильность и устойчивость к варус-коллапсу, а расщепленная форма дистального конца помогала предотвратить околопротезные переломы бедренной кости и уменьшить болевой синдром, вызванный избыточным давлением на стенку костномозгового канала со стороны дистального конца гвоздя [3, 10].
Цель настоящего исследования — анализ результатов лечения перелома вертельной области бедренной кости у больных старшей возрастной группы, которым была выполнена операция интрамедуллярного остеосинтеза перелома фиксатором фирмы «Smith&Nephew».
За период с 2010 по 2012 г.
в Центральной клинической больнице с поликлиникой Управления делами Президента РФ были оперированы 45 больных старшей возрастной группы с переломом вертельной области бедренной кости, которым был выполнен интрамедуллярный остеосинтез перелома фиксатором фирмы «Smith&Nephew», из них у 34 (75,6%) на фоне сопутствующего остеопороза. Показаниями к остеосинтезу являлись переломы вертельной области бедренной кости типов 31 А1, А2 и А3 по классификации АО/ASIF (Ассоциация остеосинтеза, Швейцария) [12]. Средний возраст больных с переломом вертельной области бедренной кости составил 87,6 года.
Фиксатор обладает необходимой стабильностью и способен обеспечить достаточную жесткость остеосинтеза на весь период лечения.
Также следует отметить, что интрамедуллярный гвоздь позволяет использовать преимущества закрытой методики внутрикостного остеосинтеза, заключающиеся в отсутствии необходимости обнажения места перелома, безопасности, а также в минимальной травматизации мягких тканей и кости, что предотвращает дополнительное нарушение кровообращения и развитие инфекционных осложнений [6, 8, 14].
Применение интрамедуллярного остеосинтеза позволяло осуществлять оперативное вмешательство в максимально ранние сроки после поступления больных в стационар, что значительно улучшало результаты лечения и снижало возможные послеоперационные осложнения.
В пред- и послеоперационном периоде с целью профилактики тромбоэмболических осложнений всем больным назначали низкомолекулярные гепарины и эластичное бинтование нижних конечностей. Кроме того, всем больным выполняли цветовое дуплексное сканирование глубоких вен нижних конечностей для выявления тромбов.
В нашей клинике распространены методы эпи- и перидуральной анестезии, что позволило у больных старшей возрастной группы избежать гиповентиляционных осложнений и психических нарушений в раннем послеоперационном периоде.
Комплексное лечение больных старшей возрастной группы с сопутствующим остеопорозом включало применение препаратов кальция, витамина D3 и группы бисфосфанатов, что способствовало не только ускорению реабилитации, но и профилактике новых переломов другой локализации [11].
В послеоперационном периоде для достижения благоприятного результата лечения основное внимание уделяли лечебной физкультуре и реабилитационным мероприятиям.
С первого дня после операции проводили упражнения по изометрическому напряжению четырехглавой мышцы бедра оперированной конечности, начинали пассивные движения в тазобедренном и коленном суставах с увеличением их амплитуды в последующие дни по мере снижения интенсивности болевого синдрома. Все больные старшей возрастной группы занимались по разработанной в клинике специальной программе физических упражнений, направленной на ускоренное восстановление, что позволило сократить сроки реабилитации и улучшить качество жизни больных в послеоперационном периоде.
Интраоперационная летальность и послеоперационные осложнения у наблюдавшихся нами больных отсутствовали. Средняя продолжительность операции составила 30 мин, средняя кровопотеря — 80 мл. В связи с минимальной кровопотерей во время операции не было необходимости в переливании препаратов крови и кровезаменителей.
Дополнительной внешней иммобилизации после операции не требовалось. Большинство оперированных пациентов отмечали исчезновение или значительное уменьшение болевого синдрома, что дало им возможность в ближайшие дни после операции самостоятельно себя обслуживать и восстановить опороспособность конечности.
Больных выписывали на амбулаторное лечение через 10-12 дней после операции.
Для оценки исходов лечения мы использовали клинические и рентгенологические данные обследования больных до и после операции. Сроки наблюдения составили от 6 мес до 3 лет с момента операции. Отдаленные результаты изучены у 35 (77,8%) человек.
При анализе результатов мы использовали шкалу Харриса, по которой отличный результат (более 90 баллов) получен у 12 (34,3%), хороший (80-89 баллов) — у 14 (40%) и удовлетворительный (70-79 баллов) — у 9 (25,7%) человек.
Неудовлетворительных результатов не было.
Применение при переломах вертельной области бедренной кости интрамедуллярного фиксатора обеспечило сокращение продолжительности оперативного вмешательства и интраоперационной кровопотери и дало возможность начать раннюю активизацию больных в послеоперационном периоде с восстановлением опороспособности поврежденной конечности.
Фиксатор позволил в максимально короткое время после травмы создать стабильный остеосинтез перелома, что способствовало предотвращению развития шока и снижению числа тромбоэмболических осложнений.
На основании нашего опыта лечения больных старшей возрастной группы с переломом вертельной области бедренной кости можно утверждать, что метод интрамедуллярного остеосинтеза может быть применен у пострадавших с чрез-, меж- и подвертельными переломами бедренной кости, но особенно показан больным пожилого и старческого возраста, а также долгожителям с тяжелыми сопутствующими заболеваниями и выраженным остеопорозом. Стабильный остеосинтез вертельных переломов бедренной кости позволил сократить сроки пребывания больных в стационаре, уменьшить период реабилитации и повысить качество жизни больных в послеоперационном периоде.
Для иллюстрации полученных результатов приводим клиническое наблюдение.
Больная Н., 90 лет, была доставлена в стационар через 1 ч после травмы. После клинического и рентгенологического обследования установлен диагноз: чрезвертельный перелом правой бедренной кости со смещением отломков или по классификации АО/ASIF — 31А2 (рис. 3, а).
Рисунок 3. Рентгенограммы левого тазобедренного сустава больной Н., 90 лет, до операции (а). Через 2 дня после поступления произведен интрамедуллярный остеосинтез перелома (рис. 3, б).Рисунок 3. Рентгенограммы левого тазобедренного сустава больной Н., 90 лет, после интрамедуллярного остеосинтеза (б). Пациентка выписана на амбулаторное лечение через 10 дней после операции с дозированной опорой на правую ногу (рис. 3, в).Рисунок 3. Рентгенограммы левого тазобедренного сустава больной Н., 90 лет, также внешний вид больной через 9 дней после операции (в).
Таким образом, на основании нашего опыта хирургического лечения переломов вертельной области бедренной кости в старшей возрастной группе можно сделать заключение, что применение интрамедуллярного фиксатора дает возможность избавить больных от боли, вернуть опороспособность, и полностью восстановить функцию оперированной конечности. При переломе вертельной области бедренной кости оперативное вмешательство следует проводить в экстренном порядке и создавать стабильный остеосинтез костных отломков в анатомически правильном положении. Применение интрамедуллярного остеосинтеза при вертельных переломах бедренной кости позволяет получить у большинства больных (74,3%) отличные и хорошие результаты при неукоснительном соблюдении методики операции и проведении восстановительного лечения. Использование современных малотравматичных фиксаторов сокращает сроки стационарного лечения, период реабилитации, улучшая качество жизни больных и возвращая их к активной жизнедеятельности. Результаты исследования позволяют рекомендовать современный фиксатор фирмы «Smith&Nephew» для лечения больных с переломом вертельной области бедренной кости, особенно пострадавших старшей возрастной группы с сопутствующим остеопорозом.
Разработанная в клинике специальная программа физических упражнений, направленная на ускоренную реабилитацию больных старшей возрастной группы, позволила сократить сроки восстановления, улучшить качество жизни больных в послеоперационном периоде и вернуть их к прежней жизнедеятельности.
Источник: https://www.mediasphera.ru/issues/khirurgiya-zhurnal-im-n-i-pirogova/2013/6/030023-12072013610
Вертельный перелом бедра
Вертельные переломы являются самыми частыми переломами бедра у пожилых и старых людей. Женщины получают эти переломы в 3-5 раз чаще, чем мужчины. Причем у старых людей чаще встречаются вертельные переломы, а у пожилых людей — шеечные переломы.
Большая частота возникновения вертельных переломов у старых людей, как считает А.В. Каплан, зависит от резкого проявления в этом возрасте остеопороза вертелов, в губчатом веществе которых образуются большие «пустоты».
А корковый слой вертелов очень истончается и становится слабым и хрупким.
Механизм вертельных переломов у пожилых и старых людей такой же, как механизм медиальных переломов шейки бедра, и связан обычно с падением на область большого вертела или с нетяжелым ушибом этой области.
Клинические симптомы вертельных переломов:
- резкие боли в области тазобедренного сустава и в верхней трети бедра;
- значительная припухлость и деформация проксимальной части бедра в области большого вертела;
- значительная наружная ротация ноги, наружный край стопы прилегает к постели;
- относительное укорочение ноги на 2-4-6 см в зависимости от степени смещения дистального фрагмента, анатомическое укорочение отсутствует;
- положительный симптом «прилипшей пятки». Подтверждает диагноз и определяет вид вертельного перелома рентгенограмма тазобедренного сустава и верхней трети бедра в передне-задней проекции.
Принципы лечения вертельных переломов
Вертельные переломы дают высокую летальность у пожилых и старых людей. Длительное вынужденное положение пожилых и старых больных на спине может привести к тяжелым легочным и сердечно-сосудистым осложнениям.
Если больной, получивший вертельный перелом, страдает старческим маразмом, выраженными расстройствами сердечно-сосудистой и дыхательной систем или еще до получения перелома не вставал с постели, то у него применяется, как при шеечных переломах, ранняя мобилизация для спасения жизни.
Оперативное лечение вертельных переломов
Для многих больных пожилого и особенно старого возраста консервативное лечение на скелетном вытяжении невозможно, так как они не выносят длительного вынужденного положения в постели.
Высокая летальность при консервативном лечении вертельных переломов послужила основанием к применению оперативного лечения, так как операция позволяет быстро активизировать больных и предупреждает осложнения.
Оперативное лечение вертельных переломов заключается в малотравматичном остеосинтезе перелома современными металлофиксаторами.
Источник: https://volynka.ru/Diseases/Details/284
Остеосинтез вертельных и подвертельных переломов бедренной кости на современном этапе
ОСТЕОСИНТЕЗ ВЕРТЕЛЬНЫХ И ПОДВЕРТЕЛЬНЫХ ПЕРЕЛОМОВ БЕДРЕННОЙ КОСТИ НА СОВРЕМЕННОМ ЭТАПЕ
А.В. Фролов, Н.В. Загородний, А.Ю. Семенистый
Кафедра травматологии и ортопедии 13-я городская больница Российский университет дружбы народов ул. Велозаводская, 1/1, Москва, Россия, 115280
Лечение больных с вертельными и подвертельными переломами бедренной кости является актуальной проблемой, особенно у людей пожилого и старческого возраста. Данная патология составляет 17—24% переломов всех костей скелета.
На сегодняшний день существуют различные имплантаты для остеосинтеза переломов вертельно-подвертельной зоны. Основными являются система динамического бедренного (мыщелкового) винта (ДБВ) и интрамедулляр-ные фиксаторы (ИМФ), которые все чаще применяются в травматологических отделениях нашей страны.
Цель нашего исследования — изучение результатов хирургического лечения внесуставных переломов проксимального отдела бедренной кости.
Основную группу составили больные пожилого и старческого возраста, получившие травму при падении, т.е. все переломы возникли в результате низкоэнергетического воздействия.
Вертельные и подвертельные переломы у пациентов молодого и среднего возраста возникали в результате высокоэнергетической травмы, как правило, при падении с высоты или в ДТП. Все больные были доставлены в стационар с давностью травмы от 2 часов до 7 дней.
С 2003 по 2007 год оперировано 243 больных с вертельными и подвертельными переломами бедренной кости. Женщин — 173 (71,2%), мужчин — 70 (28,8%). Средний возраст больных составил 70,9 лет.
Для определения типа перелома мы использовали классификацию AO/ASIF. Переломов типа 31А1.1-3 — 54 больных (22,2%), 31А2.1-3 — 157 больных (64,6%), 31А3.1-3 — 32 больных (13,2%).
Для определения типа подвертельных переломов также использовали классификацию Seinscheimer. Все операции были произведены на ортопедическом столе, с проведением закрытой репозиции перелома.
Оперативное вмешательство и репозиция выполнялись под контролем электронного оптического преобразователя (ЭОП).
Для выполнения остеосинтеза мы использовали следующие имплантаты: ин-трамедуллярные фиксаторы — 203, динамические бедренные (мыщелковые) винты — 40. Среднее время операции: ДБВ — 56,6 мин. (от 35 мин. до 135 мин.), ИМФ — 40,2 мин. (от 25 мин. до 170 мин.). Объем кровопотери: ДБВ — от 50 мл до 600 мл, ИМФ — от 30 до 350 мл. Мы использовали различные типы интраме-
дуллярных штифтов для остеосинтеза переломов вертельно-подвертельной зоны бедренной кости: штифт Gamma 3 (TGN) производства фирмы «Stryker», штифты производства фирмы «Synthes»: PFN и PFNA. Данные штифты являются схожими по конструкции, однако имеют существенные различия.
Штифт TGN имеет один шеечный винт, штифт PFN — шеечный винт и антиротационный винт, штифт PFNA — спиральное лезвие (клинок). Диаметр проксимального отдела штифта составляет от 15,5 mm (TGN) до 17 mm (PFN, PFNA). Вальгусная кривизна составляет от 4° до 6°. Все штифты представлены в стандартной и длинной модификациях.
Длинные ИМФ мы применяли для остеосинтеза оскольчатых подвертельных, подвертельно-диафизарных и патологических переломов.
Оперативное вмешательство мы выполняли в кратчайшие сроки с момента поступления больного в стационар. Средний предоперационный койко-день составил 2,4 дня. Средний койко-день: ИМФ — 16,8; ДБВ — 19,0; летальность: ИМФ — 1 (1,06%); ДБВ — 3 (3,2%).
Принципы реабилитации после операции. С первого дня проводилась активизацию пациентов в постели. С 2—5-го дня обучали ходьбе при помощи костылей или ходунков. Величина нагрузки на оперированную конечность зависела от примененного фиксатора и вида перелома.
Интрамедуллярные фиксаторы — полная нагрузка с первых дней при всех типах переломов, динамический бедренный винт — при простых переломах (31А1.1,А1.
2) полная опора в первые дни после операции, при нестабильных переломах — через 1,5—2 месяца при наличии рентгенологических признаков текущей консолидации.
Отдаленные результаты были прослежены у 102 пациентов в сроки от 6 месяцев до 2,5 лет. Оценка проводилась по данным контрольных рентгенограмм, которые были выполнены в сроки 2—6—12 месяцев после операции, наличию болевого синдрома, возможности самостоятельно передвигаться.
Были получены следующие результаты ИМФ: 62 больных; хорошие — 28 (90,3%); удовлетворительные — 3 (9,7%). ДБВ: 50 больных; хорошие — 46 (88,5%); удовлетворительные — 5 (9,6%); неудовлетворительные — 1 (1,9%).
Осложнения при применении ИМФ мы наблюдали в 6 случаях (миграция шеечного винта — 2, спирального лезвия — 1, периоперационный перелом бедра — 1, поверхностное нагноение раны — 2), при применении ДБВ — 4 случая (потеря первичной репозиции, поверхностное нагноение раны).
Летальность от ТЭЛА составила (2,3%) — (2), острого инфаркта миокарда — (1). Таким образом, наименее травматичное вмешательство и наиболее стабильная фиксация всех типов вертельных и подвертельных переломов мы достигали при применении интрамедуллярных фиксаторов.
При использовании динамических бедренных винтов стабильность фиксации переломов с нарушением целостности медиальной стенки оказалась ниже, что приводило к потере репозиции, и также являлось недостаточным для нагрузки весом тела в раннем послеоперационном периоде.
OPERATIVE TREATMENT OF INTERTROCHANTERIC AND SUBTROCHANTERIC FRACTURES
A.V. Frolov, N.V. Zagorodniy, A.U. Semenistiy
Department of traumatology and orthopaedics Moscow City Hospital № 13 Russian People’s Friendship University
Velozavodskaya str., 1/1, Moscow, Russia, 115280
The incidence of intertrochanteric and subtrochanteric fractures is about 17—24% in structure of skeletal trauma. The dynamic hip screw and interlocking intramedullary nails are standard implants for the trochanteric fractures treatment.
We treated 243 patients with proximal femoral fractures with the DHS, DCS, PFN, PFNA and TGN from 2003 to 2007. The mean age was 70,9 years. The long-term results were observed in 102 patients, at the period 3—6—12 months after operation.
The intramedullary interlocking nailing provides stable fixation of all types of inter and subtrochanteric femoral fractures.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Источник: https://cyberleninka.ru/article/n/osteosintez-vertelnyh-i-podvertelnyh-perelomov-bedrennoy-kosti-na-sovremennom-etape