Реактивный артрит (РА) – серьезное воспалительное заболевание суставов, возникающее вследствие перенесенной инфекции. Считается оно вторичным, т.к. возникает не самостоятельно, а как следствие перенесенного бактериального, вирусного заболевания.
Реактивный артрит является достаточно распространённым явлением и составляет 40-50% от всех ревматических заболеваний детей.
Реактивный артрит у детей Комаровский Е.О., известный педиатр, считает сложно диагностируемой болезнью из-за стертости клинической картины, отсутствия признаков инфекции в анамнезе.
Также реактивный артрит легко спутать с другими видами воспаления суставов.
Однако в отношении данного заболевания необходима особая настороженность, так как помимо опорно-двигательной системы, оно может поражать и другие органы (сердце, почки).
Виды реактивного артрита у детей
По виду возбудителями реактивный артрит у детей можно разделить на:
- Вирусный. Причиной данного вида являются вирус гепатита, цитомегаловирус, паротит, герпес, ортомиксовирусы и др. Также началом артрита у ребенка могут послужить прививки от гепатита и краснухи.
- Постстрептококковый. После перенесенных бронхита, пневмонии, вызванных стрептококком, через 1-2 месяца появляются признаки артрита, причем поражаются чаще всего крупные суставы (коленный, тазобедренный)
- Лаймская болезнь. Возникает после укуса клеща в весенне-летний период, после чего происходит заражение организма бактериями рода Borrelia. Протекает она тяжело, при этом чаще всего мишенью становятся кожные покровы и нервная система ребенка.
- Септический. Появляется после генерализованного заражения крови, на фоне сниженного иммунитета. Проявляется лихорадкой, тошнотой и рвотой, поражением кожи.
- Туберкулезный. После контакта носителем палочки Коха, ребенок может заболеть внелегочной формой туберкулеза. Поражаются при этом чаще всего один коленный или тазобедренный сустав.
- Гонококковый. Данный вид артрита может передаваться трансплацентарным путем, от матери ребенку, а так же при ведении подростками беспорядочных половых связей. Обнаруживают недуг часто на запущенной стадии.
- Ювенильный артрит. Возникает у детей до 16 лет. Данный вид проявляется у лиц с антигеном HLA-B27, а также при иммунологических изменениях и носит наследственный характер. Особенностью является ассиметричное поражения нескольких суставов ног.
Симптоматика
Симптоматика реактивного артрита у детей строится из следующих признаков:
1. Общеклинические признаки:
- Лихорадка (периодические повышения температуры тела до 38-39 С).
- Тошнота, в некоторых случая рвота.
- Головокружение и головная боль.
- Вялость, повышенная утомляемость.
- Проявление первых признаков заболевания спустя несколько недель после перенесенной инфекции.
- Снижение аппетита, резкое снижение веса.
Лихорадка у ребенка
2. Суставные изменения:
- Чаще происходит поражения суставов ног (коленных, голеностопных), редко–плечевые и лучезапястные суставы, крестцовый и поясничный отделы.
- Асимметричное поражение сочленений (боль с одной стороны).
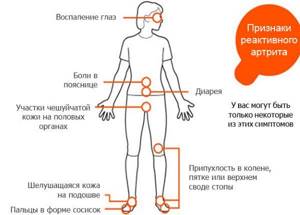
- Недуг проявляется всеми признаками воспаления: отеком тканей, ноющей болью в покое и выраженной острой болью во время движений, покраснением и изменением температуры кожных покровов над воспаленным суставом, как и при ревматоидном артрите.
- Периодически появляющаяся хромота.
- Одновременно могут быть задействованы до четырех суставов.
- Характерным признаком является деформирующее поражение первого пальца, а также увеличение в размерах пальцев стоп за счет отека и покраснения кожи.
Частым проявлением реактивного артрита у детей бывает синдром Рейтера.
Начинается он через 2-3 недели после перенесенного инфекционного заболевания и сопровождается признаками:
- Уретрит. Выраженность симптомов может быть различна, у мальчиков чаще бывает воспаление крайней плоти, перерастающее в фимоз. У девочек возможно развитие вульвовагинита и цистита. Данные изменения могут иметь место и до появления признаков заболевания суставов, что затрудняет диагностику.
- Конъюнктивит. Как правило, воспаления глаз, при грамотном лечении, быстро проходит, но имеет тенденцию к рецидивированию.
- Артрит, который проявляется болезненность и воспалением в пораженных суставах. Имеет периоды обострения и ремиссии.
В некоторых случая при реактивном артрите могут возникать изменения кожи ладоней и стоп, а также воспалительные заболевания ротовой полости (гингивит, стоматит). При тяжелом или хроническом течении болезни (протекающее полгода и более) у детей могут возникать поражения позвоночного столба с дальнейшим развитием ювенильного анкилозирующего спондилоартрита.
Видео: Симптомы реактивного артрита
Диагностика
Существуют определенные критерии, при наличии которых можно поставить диагноз реактивный артрит:
- Осмотр, сбор анамнеза, наличие перенесенного инфекционного заболевания за несколько недель до появления первых симптомов. Часто, из-за скрытого течения инфекции и отсутствия возбудителя в анализах, диагностика бывает затруднена.
- Клиническая картина, соответствующая реактивному артриту детей и ее особенности (асимметрия заболевания, деформация и воспаления большого пальца стопы).
- Лабораторные исследования: наличие патогенных микроорганизмов в анализах крови, мочи или кала на стерильность. Также за инфекционный характер заболевания говорит обнаружение в крови антител к патогенным возбудителям. Дополнительно сдаются ревмопробы (С-реактивный белок), биохимический анализ крови (АЛТ, АСТ, протеинограмма, КФК, КФК-МВ, сиаловые кислоты), анализ на выявления антигена HLA-B27 при подозрении на наследственный характер заболевания.
- Инструментальные методы исследования. Обязательным является рентген пораженного сустава, по которому можно судить о стадии и характере заболевания. Также проводятся УЗИ сустава, магнитно-резонансная томография, артроскопия с возможным заборов синовиальной жидкости на анализ. Дополнительные методы помогают провести дифференциальную диагностику и более точно поставить диагноз.
Необходимо сказать пару слов о дифференциальной диагностике реактивного и ревматоидного артритов.
При явной схожести симптоматики, реактивный артрит поражает лиц более молодого возраста, мишенью являются крупные суставы, наличие в 70-80 % HLA B27 антигена в анализе крови.
При ревматоидном артрите всегда определяются маркеры ревматического воспаления (С-реактивный белок, ревматоидный фактор).
Обнаружение у ребенка признаков синдрома Рейтера (уретрит, конъюнктивит, артрит), позволяет с высокой вероятностью поставить диагноз реактивный артрит. При этом необходимо незамедлительно обратиться к врачу-педиатру для более детального осмотра и обследования артрита, считает известный педиатр Комаровский.
Лечебные мероприятия
Тактика лечения реактивного артрита включает несколько этапов:
1) Этиотропное лечение заключается в назначении препаратов, уничтожающих возбудителя заболевания. Обычно, это антибиотики широкого спектра действия (макролиды, цефалоспорины, фторхинолоны). Если же возбудитель известен, назначается антибиотик, направленный на конкретно его уничтожение. Курс антибиотикотерапии составляет 10-14 дней.
2) Патогенетическое лечение основано на применении препаратов, стимулирующих иммунитет (иммуноглобулины). Обычно проводится при затяжном или хроническом течении болезни.
- 3) Симптоматическое лечение реактивного артрита, как и при ревматоидном артрите, представляет собой лекарства, которые убирают основные симптомы недуга.
- К ним относятся:
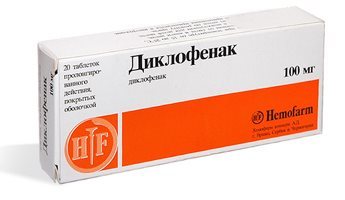
- Нестероидные противовоспалительные средства (диклофенак, ибупрофен);
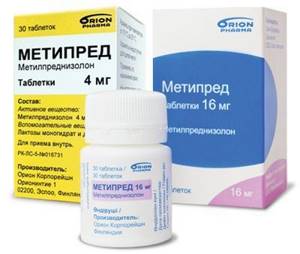
Гормональные препараты (глюкокортикоиды- метипред), которые назначаются курсами и отменяются по мере стихания обострения. Также гормональные препараты можно вводить внутрь сустава.
4) В тяжелых случаях возможно назначения иммуносупрессоров в период обострения (препаратов, угнетающих иммунные реакции организма).
5) Физиолечение. В период ремиссии рекомендовано применение электрофореза, лазерной и магнитной терапии. Широкое применение также нашли комплексные упражнения в лечебной гимнастике, плавание под контролем профессионалов.
Также в этой статье вы можете узнать как лечить артрит коленного сустава у детей.
«Несмотря на простоту упражнений, проводимых в период стихания обострения реактивного артрита у детей, занятия по лечебной физкультуре должны проводиться только по назначению специалиста и под его строгим контролем»- Комаровский Евгений Олегович.
Профилактика
Специфической профилактики данного заболевания не существует, однако выполнение некоторых правил помогает снизить риск возникновения реактивного артрита у детей.
К ним относятся:
- профилактика заболеваний передающихся половым путем у беременных и планирующих зачатие ребенка женщин и их своевременное лечение;
- ведение здорового образа жизни, занятие спортом;
- налаживание доверия и контакта с ребенком, проведение ознакомительных бесед на тему полового воспитания;
- соблюдение правил личной гигиены (мытье рук, гигиенические процедуры, поддержание чистоты в доме);
- правильное сбалансированное питание подростка;
- укрепление естественного иммунитета организма (закаливание, спорт);
- своевременное лечение инфекционных заболеваний;
- определение гена HLA-В27 у родителей при подозрении на возможность наследственной передачи болезни;
- регулярные профилактические осмотры педиатра.
Источник: https://lechsustavov.ru/artrit/o-tom-kak-lechit-reaktivnyjj-artrit-u-detejj-komarovskijj-e-o.html
Реактивный артрит у детей: рассказывает кандидат медицинских наук
Воспалённые суставы — одна из самых существенных проблем педиатрии и детской ревматологии. Не так давно пристальное внимание было направлено на ювенильный ревматоидный артрит, но последнее время наблюдается тенденция к увеличению случаев других воспалительных патологий суставов у детей и подростков, включая реактивные артропатии.
Артрит — это заболевание, характеризующееся болью, скованностью, отёком в одном или нескольких суставах. Такая патология может также затрагивать другие внутренние органы и иммунную систему.
Артрит может развиваться спонтанно или постепенно. Существуют различные формы артрита; реактивный артрит является одним из них.
Это аутоиммунное состояние возникает как реакция на инфекцию в организме ребёнка.
Реактивный артрит у детей включает не только воспаление в суставах, но также поражает глаза и мочевой тракт. Обычно он возникает у взрослых, но иногда это состояние также затрагивает детей и младенцев. Реактивный артрит у последних обычно развивается из-за кишечной инфекции и воспаления горла.
Реактивный артрит был описан немецким врачом Гансом Райтером в 1916 году, и какое-то время это заболевание было известно, как синдром Рейтера. Этот эпоним больше не используется из-за деятельности Рейтера как нацистского военного преступника, а также потому, что он не первый описал заболевание и исказил его механизм возникновения и развития.
Механизм реактивного артрита у детей ещё не изучен полностью. Врачи по всему миру пытаются обнаружить первопричину этой болезни. Сложность поиска кроется в том, что маленькие пациенты не всегда точно могут сказать, что и как у них болит.
Инфекционные причины
У детей реактивный артрит развивается спустя несколько недель после урогенитальной или кишечной инфекции.
Возбудители инфекции, которые чаще всего связаны с развитием реактивного артрита у детей:
- уреаплазма;
- хламидия;
- сальмонеллы;
- иерсинии;
- кампилобактер;
- шигеллы.
Кроме того, у отдельной группы детей реактивный артрит развивается после респираторной инфекции, что определяет значимость и распространенность этих инфекций среди детей. Есть семейные случаи артрита после респираторных инфекций у нескольких детей в семье. Основные причины такого артрита — стрептококки, Chlamydia pneumoniae и Mycoplasma pneumoniae.
Генетический фактор
Считается, что генетический фактор играет определенную роль, особенно у детей и младенцев. Существуют определенные генетические маркеры, гораздо чаще встречающиеся у детей с реактивным артритом, чем у здорового населения.
Например, ген HLA-B27 обычно наблюдается у пациентов с реактивным артритом.
Однако даже у детей, у которых есть генетический фон, предрасполагающий их к развитию болезни, воздействие определенных инфекций необходимо для инициирования начала заболевания.
Симптомы
Реактивный артрит у детей обычно развивается спустя 2 — 4 недели после инфекции мочеполовой системы или кишечного тракта (или, возможно, хламидийной респираторной инфекции). Около 10% пациентов не имеют предшествующей системной инфекции. Классическая триада симптомов — неинфекционный уретрит, артрит и конъюнктивит — встречается только у одной трети пациентов с реактивным артритом.
В большом проценте случаев реактивного артрита, конъюнктивит или уретрит произошли за несколько недель до того, как родители обратились к специалисту. Они могут не сказать об этом, если специально не спросить. У многих детей наблюдались заболевания опорно-двигательной системы. Неясные, казалось бы, несвязанные жалобы могут иногда затушевывать основной диагноз.
Начало реактивного артрита обычно острое и характеризуется недомоганием, усталостью и лихорадкой.
Основной признак — несимметричный, преимущественно нижний, олигоартрит (одновременное поражение 2 — 3 суставов). Миалгию (боль в мышцах) можно заметить на ранней стадии. Иногда отмечается асимметричная артралгия (боль в суставах) и суставная жёсткость, в первую очередь в коленях, лодыжках и стопах (запястья могут быть ранней мишенью).
Суставы обычно нежные, теплые, опухшие, а иногда и красные. Выше указанные симптомы могут возникать первоначально или спустя несколько недель после появления других признаков реактивного артрита. Сообщается также о мигрирующей или симметричной вовлеченности суставов. Артрит обычно является ремиссионным и редко приводит к серьёзному ограничению функциональной активности.
Мышечная атрофия может развиваться в симптоматически тяжелых случаях.
Боль в пояснице возникает у 50% пациентов. Боли в пятках также распространены.
Реактивный артрит после инфекции мочевой системы и ЖКТ может проявляться первоначально как уретрит с частым или нарушенным мочеиспусканием и выделениями из мочеиспускательного канала; этот уретрит может быть мягким или незамеченным. Урогенитальные симптомы, вызванные инфекцией мочеполового тракта, обнаружены у 90% пациентов с реактивным артритом.
В дополнение к конъюнктивиту офтальмологические симптомы реактивного артрита включают покраснение, жжение и боль в глазах, светобоязнь и понижение зрения (редко).
Пациенты могут иметь мягкие рецидивные боли в животе после эпизода диареи.
Диагностика реактивного артрита
Диагноз реактивного артрита клинический, основанный на результатах истории болезни физикального обследования. Никакое лабораторное исследование или визуальные методы не диагностируют реактивный артрит. Не разработаны конкретные тесты или маркеры.
Существует система подсчета очков для диагностики реактивного артрита. В этой системе наличие 2 или более из следующих пунктов (1, из которых должен относиться к состоянию опорно-двигательной системы ребёнка) позволит установить диагноз:
- асимметричный олигоартрит, преимущественно нижних конечностей;
- воспалительный процесс в пальцах, боль в пальцах ног или пятке;
- острая диарея в течение 1 месяца после начала артрита;
- конъюнктивит или ирит (воспаление радужной оболочки глаза);
- уретрит.
Для подтверждения наличия воспаления в организме будет полезен анализ крови, в частности обращают внимание на скорость оседания эритроцитов, которая в острой фазе обычно заметно повышается, но позже возвращается к эталонному диапазону, когда воспаление стихает.
Ревматоидный фактор, присутствующий обычно при ревматоидном артрите у детей, отрицателен при реактивном артрите. Анализ крови на маркер гена HLA-B27 бывает полезным, в особенности при диагностике у пациентов с заболеванием позвоночника.
Прочие исследования могут быть назначены для устранения других возможных заболеваний с похожими симптомами.
Рентгенография позвоночника или прочих суставов поможет обнаружить характерные воспалительные изменения в этих областях, но обычно до тех пор, пока патология не достигнет поздней стадии.
Иногда есть области нетипичных кальцификаций в точках, где сухожилия крепятся к костям, указывая на раннее воспаление в этих местах.
Пациенты с воспалением глаз могут потребовать офтальмологической оценки для документирования степени воспаления в радужной оболочке.
Для выявления присутствия инфекций в кишечнике может быть выполнено культивирование стула. Аналогичным образом, анализ и культивирование мочи бывают необходимы для обнаружения бактериальной инфекции в мочевом тракте. Хламидии следует искать в каждом случае реактивного артрита.
Иногда нужно исследовать жидкость воспаленного сустава. Суставная жидкость будет исследована на лейкоциты и бактерии (для проверки на наличие инфекции).
Не существует целительного средства от реактивного артрита. Вместо этого лечение реактивного артрита у детей направлено на облегчение симптомов и основано на тяжести симптомов. Почти 2/3 пациентов имеют самоограничивающийся курс и не нуждаются в лечении, помимо поддерживающей и симптоматической терапии.
НПВП (например, индометацин (разрешен с 14 лет) и напроксен (от года)) являются основой терапии реактивного артрита. Было показано, что этретинат / ацитретин уменьшает требуемую дозу НПВП.
Сульфасалазин (детям от 5 лет) или метотрексат могут использоваться для пациентов, которые не испытывают облегчения при НПВП после 1 месяца применения или имеют противопоказания к ним.
Кроме того, резистентный к сульфасалазину реактивный артрит может быть успешно пролечен метотрексатом.
Лечение антибиотиками назначается для уретрита, но, как правило, не для реактивного артрита, спровоцированного кишечной инфекцией. При реактивном артрите, индуцированном Chlamydia, некоторые данные свидетельствуют, что долгая комбинированная антибактериальная терапия может быть эффективной стратегией лечения.
Специфичное лечение симптомов
Артрит
Воспаленные суставы лучше всего лечить аспирином или другими противовоспалительными препаратами короткого и длительного действия (например, индометацин, напроксен).
В одном из исследований у пациента пропали симптомы после 3-месячного курса аспирина, дозировка постепенно снижалась, и в конечном итоге препарат отменялся. Сообщается, что сочетание НПВП эффективно в тяжелых случаях.
Никакие опубликованные данные не свидетельствуют, что любой НПВП более эффективен или менее токсичен, чем другой.
В соответствии с результатами посева может потребоваться короткий курс антибиотиков; однако лечение не может повлиять на течение болезни. Долгосрочное применение антибиотиков для лечения симптомов суставов не дает никаких установленных преимуществ.
Конъюнктивит и увеит (воспаление сосудистой оболочки глаза)
Преходящий и мягкий конъюнктивит обычно не лечится. Мидриатики (например, атропин) с местными кортикостероидами могут вводиться пациентам с острым увеитом. Пациентам, с повторяющимся конъюктивитом может потребоваться системная терапия кортикостероидами и иммуномодуляторами для сохранения зрения и предотвращения глазных болезней.
Уретрит и гастроэнтерит
Антибиотики используются для лечения уретрита и гастроэнтерита, в соответствии с результатами посева и антибактериальной чувствительности.
В целом, уретрит можно лечить 7 — 10-дневным курсом эритромицина или тетрациклина. Антибиотикотерапия энтерита остаётся предметом дискуссий.
Никакие данные не указывают на то, что антибактериальная терапия выгодна для реактивного артрита, индуцированного инфекцией кишечного тракта.
Долгосрочная антибактериальная терапия может быть оправдана в случаях постстрептококкового реактивного артрита; однако в настоящее время это спорная тема.
Большинство случаев реактивного артрита длится недолго. Симптомы постепенно отступают спустя несколько недель или месяцев. Лечение направлено на избавление ребёнка от боли и облегчение его передвижения.
Отдых и сон являются важным аспектом лечения. Через несколько дней мягкие физиотерапевтические упражнения помогут улучшить движение.
Оценка статьи:
(Пока оценок нет) Загрузка…
Источник: https://kroha.info/health/disease/reaktivnyj-artrit-u-detej
Реактивный артрит у детей: симптомы и лечение
Здравствуйте, дорогие читатели. В настоящее время врачи все чаще диагностируют у детей разного возраста реактивный артрит. Это воспаление суставов, которое происходит на фоне перенесенной инфекции, причем у взрослых недуг встречается намного реже.
Содержание:
Реактивный артрит у детей симптомы и лечение которого должны знать родители протекает тяжело и способен вызвать серьезные осложнения.
Только своевременно назначенная терапия способна полностью победить патологию, поэтому советую обязательно при первых ее признаках обращаться к доктору.
Как проявляется болезнь?
Реактивный артрит возникает чаще у мальчишек, однако девочки тоже подвержены такому риску. Врачи до сих пор не знают, почему страдают именно дети. Код по МКБ 10 у реактивных артропатий – М 02. Имеется несколько гипотез возникновения недуга.
- Согласно одной из них артрит коленного либо тазобедренного сустава формируется вследствие хламидийной инфекции, поражающей мочеполовую систему.
- Вторая говорит, что болезнь вызывают бактерии, приводящие к воспалению пищеварительной системы (энтероколит).
Организм в попытке защитить себя, активно вырабатывает антитела, которые, циркулируя в крови, проникают в околосуставную жидкость. Иммунная система при этом не справляется с бактериями, вследствие чего дает сбой. Именно из-за этого сбоя формируется реактивный артрит.
Однако это может произойти не с каждым ребенком. Огромную роль играет наследственность.
Посмотрите в этом видео на что еще нужно обратить внимание:
У тех, кто предрасположен к этому заболеванию, инфекция распространяется очень быстро и в результате этого также быстро образуются антитела. Сустав повреждается на фоне ослабленной иммунной системы.
Такая проблема может появиться даже у еще не рожденных деток. В итоге патология будет врожденной и при малейших нарушениях иммунитета проявит себя в полной мере.
Причины недуга
Врачи считают, что активирующими факторами являются:
- Проблемы с кишечником.
- Урогенитальные инфекции.
- Травмы, растяжения.
- Интоксикации.
- Недолеченные ОРВИ, гриппы, ангины и прочие простудные недуги.
Также болезнь может образоваться из-за:
- Несбалансированного питания.
- Плохих бытовых условий.
- Переохлаждения.
- Низкого иммунитета.
- Частых стрессов.
- Несоблюдения личной гигиены.
- Вакцинация ребенка.
Выявлено, что реактивный артрит зависит от возрастной категории ребенка. Малыши зачастую страдают от этой патологии вследствие кишечной инфекции.
Школьники младших классов заболевают после перенесенных ОРВИ. Подростки страдают на фоне урогенитальных инфекций.
Общая симптоматика
- Подволакивание ножки во время ходьбы, хромота, нарушение походки.
- Ребенок гладит пальчики, придерживает одной рукой другую.
- Малыш может резко перестать ходить.
- Он будет стараться не двигать конечностью.
Симптомы патологии на фоне кишечной инфекции
Классификация артропатии по МКБ 10, сопровождающейся шунтом кишечника имеет код М 02.0. Постдизентерийная артропатия – код М 02.1.
Когда реактивный артрит вызван кишечной инфекцией, то у ребенка, в первую очередь возникнет понос. Стул будет с примесью слизи, крови.
Помимо этого может заболеть правы бок (боль схожа с ощущениями при аппендиците), сильная тошнота, болезненные ощущения в суставах, мышцах.
Диагностируется артрит спустя 1-3 недели после того, как произошло инфицирование. Чаще всего вначале страдает один сустав на ноге. Однако через какое-то время появляется новый очаг воспаления.
Температура будет повышаться до 39 градусов, кожа вокруг крупных суставов покроется сыпью, а около голеней появится узловатая эритема. Это происходит из-за того, что воспаляются сосуды кожи и подкожно-жировая клетчатка. Эритема исчезнет сама даже без лечения спустя пару недель.
Если причиной кишечной инфекции стали энтеробактерии, то могут возникнуть проблемы с сердцем: кардит, миокардит, миоперикардит.
Симптомы, вызванные урогенитальной инфекцией
Уже спустя пару недель после инфицирования у ребенка повысится температура до 38.5 градусов. После появятся признаки конъюнктивита и уретрита. Может развиться цистит, простатит.
У девочек также может возникнуть уретрит в сочетании с вульвовагинитом. Иногда у мальчиков диагностируется воспаление головки пениса.
Спустя месяц-полтора на фоне вышеперечисленных патологий развивается артрит. За пару дней до возникновения воспаления ребенок почувствует боль в суставе (зачастую только на ноге). Чуть позже патология распространится на другие суставы.
Очаги воспаления при средней степени тяжести недуга появляются в 4-5 суставах. Кожа в проблемном месте обретает синюшний оттенок, сустав начнет сильно болеть, особенно по ночам.
На фоне всего этого может появиться стоматит или глоссит. При артрите на теле, в частности на подошвах стоп, ладонях наблюдаются разные высыпания.
Симптомы, вызванные вакцинацией и ОРВИ
Эти патологии могут привести к увеличению лимфоузлов, появлению узловатой эритемы. Каждый третий ребенок страдает от проблем с сердцем: миокардита, миокардиодистрофии, аортита.
Если при этом у малыша слабый иммунитет, может развиться:
- плеврит;
- воспаление легких;
- полиневрит;
- воспаление почек;
- гломерулонефрит;
- пиелонефрит.
Когда реактивный артрит возникает на фоне вакцинации (код по МКБ 10 – М 02.2), то начальные симптомы будут заметны в течение месяца. Начнут воспаляться суставы, будет высокая температура.
Детки, как правило, беспокойные, мало кушают, плохо спят. Иногда болезнь проходит сама спустя пару недель.
Отмечу, что не всегда эти симптомы говорят о наличии патологии. В 2-3 года (до 5 лет) и с 8 до 12 лет дети активно растут. В это время у них часто болят суставы.
Если вы не видите прочих признаков артрита и ранее ваше чадо не болело, то поводов для беспокойства нет.
Лечение патологии у детей
Клинические рекомендации будут такими. Когда причиной болезни стали хламидии, то ее надо лечить антибиотиками (тетрациклины, фторхинолоны, макролиды).
Макролиды – менее токсичные лекарства. Положительный эффект после их применения возникает уже на 7-10 день.
Вот названия самых эффективных медикаментов:
- Азитромицин;
- Джозамицин;
- Рокситромицин;
- Вильпрафен.
Грудных детей до полугода лечат чаще всего Кларитромицином, который изготавливается в виде суспензии. Тетрациклинами и фторхинолонами лечат подростков (детей старше 12 лет).
- Когда артрит вызван кишечными инфекциями внутримышечно или внутривенно назначаются аминогликозиды (Гентамицин, Амикацин).
- Если вылечить болезнь не получается, то детям будут назначены иммуномодуляторы (Тактивин, Полиоксидоний, Ликопид), но только совместно с антибиотиками.
- Чтобы сократить болевые ощущения и облегчить общее состояние ребенка, назначают нестероидные противовоспалительные лекарства (Нимесулид, Диклофенак, Ибупрофен, Мелоксикам).
Когда боль становится нестерпимой, то прибегают к гормональным медикаментам, которые вводят непосредственно в сустав. Иногда назначают Метилпреднизолон, но только коротким курсом (3 дня). Вводится препарат внутривенно.
В случае если на фоне высокой иммунной активности развился спондилоартрит, то допустимо применение Сальфасалазина или Метотрексата.
Какие могут быть последствия?
Продолжается реактивный артрит у детей не более одного года. Легкие формы недуга проходят спустя несколько недель и даже дней.
Никаких негативных последствий болезнь не оставляет. После выздоровления суставы полностью излечиваются и начинают функционировать в полной мере.
Однако если инфекция вернется либо будут другие активирующие факторы, то это приведет к рецидиву артрита.
Если у ребенка часто рецидивирует болезнь, то прогноз будет таким: скорее всего у него разовьется ювенильный спондилоартрит. Неблагоприятный исход возможен у пациентов с сопутствующими поражениями сердца (эндокардит, перикардит, миокардит).
Меры профилактики
Главное вовремя выявлять и лечить инфекционные болезни, соблюдать все рекомендации доктора, не заниматься самолечением ребенка. Также советую вам почитать о ревматоидном артрите у детей.
Только в этом случае ваше чадо будет здоровым! Удачи вам!
- Грамотное питание для здоровья позвоночника и суставов: 10 необходимых компонентов питания для здорового позвоночника
- Вас беспокоит остеохондроз? Рекомендуем ознакомиться с этими эффективными методами лечения остеохондроза
- шейного
- грудного
- поясничного
, и отделов без лекарств.
- Не дает покоя боли, вызванные артрозом коленных или тазобедренных суставов? Бесплатная книга
«Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе»
поможет вам справиться с недугом в домашних условиях, без больниц и лекарств.
- Бесплатные книги:
«ТОП-7 вредных упражнений для утренней зарядки, которых вам следует избегать»
и
«7 главных ошибок в фитнес-тренировках новичка дома и в тренажерном зале»
— прочитав эти книги, вы узнаете, как отличаются особенности построения тренировок для новичков по сравнению с тренировками для людей, кто уже давно занимается фитнесом.
- Бесплатный уникальный обучающий курс
«Секреты лечения поясничного остеохондроза»
от дипломированного врача ЛФК, разработавшего уникальную систему восстановления всех отделов позвоночника, которая помогла уже более 2000 клиентам!
- Простые приемы для снятия острой боли при защемлении седалищного нерва
смотрите в этом видео
Источник: http://krepkiesustavy.ru/artrit/reaktivnyy-u-detey-simptomy-i-lechenie/
Реактивный артрит у детей: причины, симптомы и лечение
Количество случаев реактивных артритов у детей резко возросло за последнее время. Воспаление сустава принято считать реактивным, если оно развивается не самостоятельно, а из-за какой-либо инфекции организма, вызванной микробами или вирусами. На первом месте находится хламидийная инфекция мочеполовых путей, на втором – кишечные заболевания.
В ответ на микроорганизмы у ребенка вырабатываются защитные комплексы – антитела, а они повреждают собственные клетки организма. Инфекционные заболевания заразны, ребенок может получить возбудителя воздушно-капельным, воздушно-пылевым, контактным путем.
Большую роль в возникновении артрита имеет состояние макроорганизма – снижение иммунитета, сопутствующие патологии. В группе риска находятся дети с наличием в генотипе гена HLA B27, т. е. это заболевание имеет наследственную отягощенность. Реактивный артрит опасен своими осложнениями, касающимися суставов (утрата их подвижности), поражением сердца.
Признаки реактивного воспаления сустава легко можно принять за начало тяжелого системного заболевания, и наоборот.
Симптомы
Симптомы реактивного артрита возникают, как правило, через несколько недель после острой респираторной или кишечной инфекции.
- При выяснении анамнеза оказывается, что за 1–3 недели до воспаления сустава ребенок перенес острое заболевание дыхательных путей, мочеполовой системы или кишечную инфекцию.
- Реактивный артрит не поражает много суставов, обычно один или два (до четырех).
- Несимметричный характер поражения.
- Чаще страдают суставы ног, особенно ступней. Палец так отекает, что напоминает сосиску и имеет синюшную окраску.
- Начало болезни острое, характерна лихорадка, слабость, отказ от игр.
- Выраженная боль в суставе. Ребенок прихрамывает (при поражении суставов ноги), держит ручку в здоровой (при артрите сочленений руки).
- Покраснение кожи в области сустава, отек и местное повышение температуры.
- Баллотирование надколенника, он как бы приподнят скопившейся в суставной полости жидкостью.
- Воспаление сухожилий у мест их крепления к кости (энтезопатия). Особенно часто страдает пяточный бугор, области остистых отростков позвоночника, подвздошных костей.
- Возможны боли в позвоночнике.
- В некоторых случаях бывает сыпь на коже, эрозии слизистой оболочки рта, воспаление наружных половых органов, глаз, сердца, периферических нервов. Синдром Рейтера – это уретрит (воспаление мочеиспускательного канала), конъюнктивит (слизистой глаза) и артрит.
- Длительность болезни от нескольких дней до нескольких недель. У некоторых детей заболевание становится хроническим.
Методы диагностики
В домашних условиях можно заподозрить реактивный артрит, если воспалению сустава предшествовало какое-либо инфекционное заболевание, а также судя по характерной клинической картине, описанной выше.
Далее следует показать ребенка врачу, не начиная самостоятельно никакого лечения, ведь точный диагноз реактивного артрита ставится только после проведения анализов и инструментальных исследований.
Все дети с подозрением на реактивный артрит должны быть направлены к ревматологу.
Этапы диагностики:
- Сбор анамнеза.
- Визуальный осмотр.
- Клинический анализ крови (возможно повышение количества лейкоцитов, СОЭ).
- Анализ мочи (также могут быть повышены лейкоциты).
- Ревмопробы (биохимический анализ крови на антистрептолизин О (антитела к стрептококку), СРБ, сиаловые кислоты, общий белок, фибриноген, мочевая кислота, циркулирующие иммунные коплексы), ревматоидный фактор.
- Мазки из мочеиспускательного канала, цервикального канала, конъюнктивы глаза (в случае перенесенной мочеполовой инфекции могут быть выделены хламидии.
- Посев кала на дизгруппу (после кишечной инфекции возможен высев патогенных микроорганизмов – сальмонелл, шигелл, иерсиний).
- Серологические реакции на выявление антител к возбудителям кишечных инфекций.
- Реакция иммунофлюоресценции на обнаружение антигенов хламидий в сыворотке крови и синовиальной жидкости.
- Иммуноферметный анализ – выявляет антитела к хламидиям в сыворотке крови и суставной жидкости.
- Анализ синовиальной жидкости. Может быть повышено количество различных видов лейкоцитов (нейтрофилов – при остром процессе, моноцитов и лимфоцитов – при хроническом).
- Выявление антигена HLA-B27 – в 90 % случаев.
- Рентгенография сустава. Признаки реактивного артрита – кисты в эпифизах, околосуставной остеопороз, воспаление надкостницы, мест крепления сухожилий.
- УЗИ сустава, МРТ – позволяет визуализировать мягкотканые структуры, не видимые на рентгене, наличие суставного выпота.
- Артроскопия – проводится при трудностях в выявлении возбудителя. Врач осматривает сустав изнутри и имеет возможность взять ткани для микроскопического исследования.
К врачу нужно обратиться немедля, если:
- у ребенка покраснение, отек, горячие кожные покровы в области сустава;
- если он жалуется на выраженную боль в суставе;
- при наличии лихорадки.
Методы лечения
- Основная цель лечения – борьба с инфекционным агентом. Для этого назначаются антибиотики. Выбор антибиотика осуществляет врач исходя из того, какая инфекция у ребенка, чувствительности возбудителя, а также учитывая особенности детского организма. Используются макролиды, реже фторхинолоны.
В помощь антибактериальным препаратам, чтобы снять воспаление, приходят нестероидные противовоспалительные средства (НПВС), а иногда и гормоны – глюкокортикоиды. Из НПВС применяются Мелоксикам, Диклофенак, Напроксен. Гормоны детям вводятся внутрисуставно при выраженном обострении, синовиите.
- При затяжном или хроническом течении процесса используются иммуномодуляторы – средства для нормальной работы иммунной системы (Полиоксидоний, Тактивин).
- Если же реактивный артрит постоянно обостряется, ограничена подвижность позвоночного столба, воспаляются места креплений сухожилий, то врач назначает препарат, подавляющий иммунитет, – Сульфасалазин.
- При затихании острого воспалительного процесса назначаются физиотерапевтические процедуры – электрофорез с различными лекарственными веществами, ультрафиолетовое облучение, магнитотерапия, лазеролечение, амплипульс.
- Курс лечебной физкультуры – направлен на восстановление подвижности в суставе.
Методы профилактики
Реактивный артрит у детей характеризуется несимметричным поражением нескольких суставов, летучестью болей.
Какой-либо специфической профилактики реактивного артрита не существует. К мерам предупреждения заболевания относятся:
- Ведение здорового образа жизни.
- Соблюдение ребенком правил личной гигиены (мытье рук после посещения общественных мест, перед едой).
- Своевременная санация очагов инфекции.
- Если родители больны хламидиозом, они должны лечиться.
- Выявление носителей гена HLA-В27 у родителей при планировании ребенка.
При появлении признаков реактивного артрита нельзя заниматься самолечением, следует рано обращаться к врачу.
К какому врачу обратиться
При появлении отека и боли в суставе ребенка необходимо показать ревматологу, поскольку такие симптомы могут наблюдаться при разных заболеваниях. Если одновременно поражаются глаза и уретра — следует посоветоваться с офтальмологом и урологом.
Источник: https://myfamilydoctor.ru/reaktivnyj-artrit-u-detej-prichiny-simptomy-i-lechenie/
Реактивный артрит у детей: симптомы и лечение, причины и последствия
В последнее время медики все чаще диагностируют у детей коварное заболевание – реактивный (не реакционный!) артрит. Как правило, эта болезнь развивается после перенесенной инфекции вирусного или бактериального характера. По наблюдениям специалистов, реактивный артрит чаще возникает у детей мужского пола и обусловлен неадекватной реакцией на возбудитель клеток иммунитета.
Что такое реактивный артрит?
Любое поражение суставов медики называют артритом. Реактивной считают разновидность заболевания, которая развивается не самостоятельно, а вследствие перенесенной инфекции.
Уберечься от заражения практически невозможно – микробы попадают в организм разными путями, а развитие осложнений возможно в любой период, когда иммунитет у ребенка ослаблен.
Задача медиков – своевременная диагностика болезни и правильно подобранная терапия.
Причины реактивного артрита у детей
Известно, что заболевание чаще возникает как осложнение хламидиоза и энтеровируса. Редко реактивный артрит у детей провоцируют инфекции верхних дыхательных путей.
Заразиться ребенок может в детском коллективе, от взрослых или во время игры с животными.
Организм вырабатывает особые антитела для борьбы с инфекцией, которые становятся причиной разрушения собственных клеток (суставов, кожи, слизистых оболочек, сердца) вследствие развития патологической реакции иммунитета.
Не стоит думать, что ребенок, переболевший одной из перечисленных инфекций, непременно получит последствия в виде заболевания суставов. Увеличивают вероятность развития осложнений следующие факторы:
- наследственность – наличие особого гена;
- ослабленный иммунитет;
- хронические болезни суставов.
Симптомы и диагностика заболевания
Первые проявления заболевания незначительны, поэтому диагностировать его достаточно сложно. Как правило, между перенесенной инфекцией и началом запуска процесса проходит от 10 суток до месяца. Начальные симптомы смазаны и напоминают простуду:
- слабость, субфебрильная температура тела (37,1–37,3°С);
- отсутствие аппетита;
- боль в мышцах, коленных суставах, пояснице.
Далее возможны следующие симптомы:
- Поражение слизистых оболочек. Отмечаются конъюнктивит, эрозии в полости рта. Возможны нарушения работы мочеполовой системы – уретрит, цервицит, баланит.
- Резкие боли в нескольких суставах. Обычно поражаются нижние конечности – колени, голеностопы, тазобедренные суставы, большой палец стопы. Важное отличие от иных разновидностей артрита – симптомы возникают асимметрично. Реактивный артрит коленного сустава у детей диагностируется чаще других типов.
- Комплекс подобных проявлений (конъюнктивит, артрит, уретрит) носит название «синдром Рейтера» и служит одним из признаков реактивного артрита.
- Кожа вокруг пораженного сустава краснеет, появляется отечность, локальное повышение температуры.
- Часто на ладонях и стопах ребенка возникает сыпь, склонная трансформироваться в плотный слой. Ногти на ногах мутнеют, становятся ломкими, разрушаются.
При диагностике заболевания врач производит внешний осмотр пациента, опрашивает родителей ребенка. Чтобы поставить диагноз, специалисту могут потребоваться следующие виды исследований:
- Рентген пораженных суставов (коленного, голеностопного). На снимке заметны поражения тканей, наличие излишков синовиальной жидкости и др.
- Общий анализ крови. В данном исследовании показательны такие особенности, как повышение СОЭ, уровень лейкоцитов.
- Микробиологический анализ. Часто доктор назначает исследование синовиальной жидкости, соскоба с уретры и конъюнктивы на наличие специфических антигенов.
- Анализ кала.
- Биохимический анализ крови.
Лечение реактивного артрита
Терапию реактивного артрита планирует врач – артролог, ревматолог или хирург. Лечение состоит из нескольких этапов:
- воздействие на первопричину заболевания с помощью антибиотиков;
- снятие болевого синдрома, уменьшение отечности;
- устранение нежелательных симптомов (покраснения кожи, сыпи на ладонях и стопах, лечение конъюнктивита, эрозий полости рта);
- укрепление защитных сил организма;
- профилактические методы.
Лечение основного инфекционного заболевания
Если заболевание имеет бактериальный характер (вызвано хламидиями), важно воздействовать на его первопричину. Выбор антибиотика зависит от чувствительности возбудителя, особенностей детского организма.
Чаще врач назначает лекарственные средства из макролидов – Азицин, Зинерит, Сумамед. Эти препараты обладают минимальной токсичностью и широким спектром действия.
В терапевтических дозах имеют бактериостатические свойства, в высоких – бактерицидные.
Специфической терапии болезней, вызванных энтеровирусом, не существует. После полного излечения основного заболевания (прекращения диареи, рвоты и устранения признаков интоксикации организма) доктор назначает симптоматическое лечение артрита.
Симптоматическая терапия
Основным способом терапии острого состояния ребенка является применение нестероидных противовоспалительных средств (НПВС) или гормонов (глюкокортикоидов).
НПВС назначают, чтобы снять воспаление, уменьшить болевой синдром, устранить отечность. Данный тип средств принимают перорально, в виде инъекций, наружно.
Гормоны показаны в случае, если другие способы терапии неэффективны. Врач может назначить следующие препараты:
| Название препарата | Тип | Показания | Способ применения |
| Диклофенак гель | НПВС | Воспалительные и дегенеративные заболевания суставов, болевой синдром. | Гель наносят на пораженные участки легкими втирающими движениями 3–4 раза в сутки. |
| Мелоксикам, таблетки | НПВС | Разные виды артрита, болезнь Бехтерева. | Детям до 12 лет по 0,25 мг препарата на 1 кг веса тела раз в день. Не более 15 мг в сутки. |
| Напроксен гель | НПВС | Боль в мышцах и суставах, дегенеративные заболевания суставов. | Наносить на чистую кожу 4–5 раз в день. Не применять детям до 3 лет. |
| Дексаметазон | Глюкокортикоиды | Применяют, если базовая терапия НПВС малоэффективна. | Инъекции раствора (4 мг/1 мл) назначают взрослым и детям от рождения. Доза препарата для введения в синовиальную сумку – 2–3 мг. |
Укрепление иммунитета
Эффективно использование следующих типов средств:
- адаптогенов (корень женьшеня, элеуторококк), витаминов;
- стимуляторов макрофагов (микробного или синтетического происхождения);
- стимуляторов Т-лимфоцитов (препараты тимуса, синтетические аналоги).
Если отмечается непрерывное обострение заболевания, переход его в хроническую форму, показана иммуносупрессивная терапия. Чаще всего в качестве лечебного средства назначается Сульфасалазин. Препарат пьют длительное время (год и более).
Во время терапии требуется систематический контроль над формулой крови (общий и биохимический анализ).
Реабилитационные мероприятия (ЛФК и физиотерапия)
После курса препаратов врач назначает ряд реабилитационных мероприятий. Среди них физиотерапия, лечебная физкультура. Физиотерапевтические процедуры включают в себя:
- Ультрафонофорез. На кожу наносят препарат (глюкокортикостероид или НПВС), предварительно смешанный с контактной средой (вазелином, глицерином). Сеанс проводится с помощью ультразвука, который помогает лекарству глубже проникать в суставы.
- СМТ-терапия. На пораженные участки воздействуют переменным током, который прошел предварительную модуляцию низкой частотой. Такие процедуры дают обезболивающий, сосудорасширяющий, нейростимулирующий, трофический эффект.
- Лечебные ванны (сероводородные, с солями Мертвого моря). Прохладная вода тонизирует, улучшает кровообращение, теплая и горячая расслабляет, снимает спазмы.
- Грязелечение. В составе грязей обнаружены биостимуляторы, минералы, неорганические и органические соединения. Грязи запускают трофику тканей, стимулируют кровоснабжение, оказывают противовоспалительное и регенераторное действие.
Лечебная физкультура (ЛФК) – комплекс упражнений, разработанный для конкретного пациента. Существуют унифицированные комплексы ЛФК, предназначенные для лечения определенных заболеваний или для устранения их последствий.
Народные рецепты как вспомогательные средства
Во время лечения реактивного артрита можно использовать народные способы восстановления здоровья суставов. Эффективны следующие мероприятия:
- Смазывание больных суставов мазью окопника. Смешать полстакана измельченных листьев и корней и 200 мл растительного масла. Поставить на медленный огонь и нагревать в течение получаса. Отвар остудить, процедить через марлю, добавить пчелиный воск (2 ст. л.), 10 капель витамина Е.
- Черную редьку и хрен измельчить на мясорубке, отжать лишний сок. Кашицу завернуть в марлю и приложить к суставу, который предварительно нужно смазать детским кремом. Компресс снять через 2 часа. При наличии покраснений, чувства жжения, появления зуда использовать этот рецепт не стоит.
Возможные последствия заболевания
Большинство детей, переболевших реактивным артритом, при правильном лечении выздоравливают полностью. У четвертой части маленьких пациентов заболевание переходит в хроническую форму.
Это означает, что болезнь приобретает вялотекущий характер с возникающими обострениями.
У 5% больных она переходит в тяжелую форму, которая со временем приводит к деструктивным изменениям суставов и позвоночника.
Профилактика реактивного артрита у детей
Избежать заболевания непросто. Первичная профилактика направлена на выполнение мероприятий по защите ребенка от инфекций (хламидий и энтеровируса):
- соблюдение режима дня;
- рациональное питание;
- закаливание;
- своевременная санация очагов инфекций (ран, язв, любых повреждений кожи);
- терапия хламидиоза у родителей.
Существует и вторичная профилактика заболевания. Предупредить рецидив у детей, которые уже переболели реактивным артритом, можно, соблюдая правила:
- контролировать состояние ребенка и при первых же признаках заболевания обращаться к врачу;
- показывать пример здорового образа жизни;
- выполнять рекомендации ревматолога.
Источник: https://www.deti34.ru/bolezni/ortopediya/reaktivnyj-artrit-u-detej-lechenie.html

 Лихорадка у ребенка
Лихорадка у ребенка