Физиологическая незрелость или серьезное заболевание?
В статье будет рассказано о врожденном пороке развития опорно-двигательного аппарата, а именно – о дисплазии тазобедренного сустава – симптомов данного заболевания, факторах риска, вероятных причинах возникновения, а также методах лечения и показаниях для проведения хирургического вмешательства.
Если установлен диагноз недоразвитие тазобедренного сустава у новорожденных лечение требуется в обязательном порядке, однако в зависимости от возраста выявления патологии, тяжести состояния – существуют различные методики коррекции, большая часть из которых направлена на нехирургическое восстановление полноценности данного сочленения.
Болят суставы? «Хрустит» позвоночник?
Боли — предвестник страшных патологий, которые за год-два могут усадить в коляску и сделать из вас инвалида. Главный врач Гольцман: полностью восстановить СУСТАВЫ и СПИНУ просто, самое главное…
>
Что такое дисплазия
Дисплазия или неразвитость суставов у новорожденных является самой частой врожденной ортопедической патологией данного возраста и подразумевает наличие нарушенного роста и развития всех костей, участвующих в формировании сочленения.
Термин является собирательным, поэтому для начала разберемся, какие состояния входят в это понятие:
- дисплазия вертлужной впадины без подвывиха;
- сублюксация;
- полный вывих;
- тератологические формы патологии.
Важно! Дисплазией является незрелость не только костных элементов сустава, но и его капсулы, мышечного каркаса и связочно-сухожильного аппарата.
Этиология или что и кто тому виной
Здоровые ТБС у новорожденного характеризуется полноценным развитием двух главных структур – хрящевой основы вертлужной впадины (англ., acetabulum) и центрировано расположенной в ней головки бедренной кости. Изменение любого из этих элементов в процессе формирования или роста обуславливает дисплазию.
На сегодняшний день лидирующей теорией, объясняющей данный порок, считают нарушение первичной закладки плода и задержку роста уже нормально заложенного сустава. Не исключают также влияние на плод экзогенных и эндогенных веществ, что подтверждает повышенной частотой встречаемости данного нарушения в географических местностях с неблагоприятной экологической обстановкой.
Информирование и обучение родителей – важный шаг в предупреждении ДТС.
Факторы, влияющие на нарушение нормального развития данного сустава:
- Генетические факторы. Данная теория не подтверждена окончательно, однако увеличение частоты встречаемости тазобедренной дисплазии при наличии двух наследственных особенностей имеет место быть. К первому такому изменению относят генетически детерминированную генерализованную слабость суставов. Ко второму – плоскую вертлужную впадину. Открытым остается вопрос об односторонности процесса при наличии одного из вышеперечисленных наследственных факторов.
- Гормональные причины. Считают, что повышение эстрогенов, прогестерона и релаксина у матери в последние недели гестации стимулируют слабость структуры суставов таза. В поддержку этой теории выступает низкая частота встречаемости дисплазии тазобедренного сустава (ДТС) у недоношенных новорожденных, которые не достигли пика повышения вышеперечисленных материнских гормонов.
- Внутриутробная диспозиция. Ягодичное предлежание плода благотворно влияет на развитие ДТС. Статистически наиболее подвержены данному виду патологического предлежания дети от первой беременности. Дополнительным фактором, влияющим на неправильное расположение головки бедра относительно вертлужной впадины, является олигогидрамнион – малое количество околоплодных вод.
- Факторы, влияющие постнатально. Самой важной причиной, чаще всего являющейся виновником того, что ТБС у новорожденных и грудничков стран постсоветского пространства недоразвиты – тугое пеленание детей.
Вторым фактором, играющего важную роль в формировании ДТС является ношение ребенка в позиции полного разгибания нижних конечностей в коленных и тазобедренных суставах с близко расположенными ногами.
Как утверждает доктор Комаровский девочки чаще страдают данным заболеванием, обходя мальчиков примерно в 7 раз. Все вышеперечисленные факторы риска требуют дополнительного внимания со стороны ортопедов.
Клинические проявления и ведение ребенка
Дисплазия у новорожденных в данный период жизни можно диагностировать лишь при осмотре ребенка ортопедом. В идеале это необходимо сделать сразу после рождения, однако такая практика трудновыполнима ввиду различных особенностей неонатального периода и организации здравоохранения.
Ранние проявления
Ряд физикальных тестов является скрининговыми методами исследования, которые позволяют выделить детей с патологией в суставе:
- Тест Ортолани. Проводит данное обследование врач-ортопед, который удерживает бедра ребенка большими пальцами, размещая остальные пальцы кисти в области больших вертелов бедренной кости. Нижние конечности сгибаются в ТБС под 90°, после чего медленно и без применения физической силы отводятся.
Здоровы сустав у новорожденных при тесте Ортолани отводится гладко почти до 90° без патологических звуков.
При ДТС абдукция бедра будет сопровождаться некоторым затруднением движения в латеральную сторону, но при приложении незначительной силы возникает мягкий щелчок, после которого нога отводится полностью. При этом щелчок, если и не слышен, то ощущается пальцами врача, расположенными в области большого вертела пораженной конечности.
- Тест Барлоу. Проводится аналогичным образом, что можно заметить в видео в этой статье. Большой палец кисти экзаменатора помещается в паховую область и, захватывая, таким образом, бедро, выполняются попытки по введению и выведению головки бедренной кости из вертлужной впадины.
В случае если при этом тесте ощущается «выскальзывание» головки – сустав считается нестабильным.
Физикальные методы обследования у детей с ДТС.
В случае если после вышеописанных тестов появляется подозрение на незрелые ТБС у младенца – следующий шаг это ультразвуковая диагностика (касается детей возрастом до 3 месяцев). С ее помощью можно визуализировать форму вертлужной впадины, а также по отношению к ней положение головки бедренной кости.
Поздние проявления
Если по какой-либо причине в первый год не было диагностировано у ребенка дисплазии, она обязательно проявит себя в старшем возрасте. Однако, при этом, к сожалению, уже появятся клинические признаки, которые подтолкнут мать к обращению к специалисту.
Незрелость ТБС у грудничков проявляется неравномерностью кожных складок на бедре.
- асимметрия ягодичных складок на двух ногах;
- наличие дополнительных кожных складок на медиальной поверхности бедра пораженной конечности;
- «щелканье» в суставе;
- тугоподвижность или, напротив, разболтанность сустава;
- сложность в одевании памперсов из-за недостаточной абдукции;
- признак Галеацци – визуальное укорочение нижней конечности с ДТС;
- легкая наружная ротация нижней конечности с ДТС.
На фото представлен признак Галеацци при дисплазии.
Важно! Несмотря на бытующее мнение, позднее хождение детей не является специфическим признаком дисплазии. Однако если до 18 месяцев ребенок не начал ходить – необходимо исключить нарушение развития тазобедренного сустава.
Походка Тренделенбурга или «утиная походка» является показателем запущенного случая дисплазии. Для диагностики заболевания у детей старше 3 месяцев (после появления ядер окостенения эпифизов бедренной кости) используют рентгенографию.
Признаки дисплазии на рентгенограмме:
- отсутствие или гипоплазия ядер окостенения головки бедренной кости у ребенка старше 3 месяцев;
- скошенность крыши вертлужной впадины (требует подсчета угла альфа);
- центрирование головки бедра без латеропозиции.
Рентгенограмма таза и суставов ребенка с дисплазией.
Лечение дисплазии
На сегодняшний день, к счастью, достаточно редки случаи позднего выявления данной патологии. Основой терапии является консервативное лечение при помощи специальных приспособлений, направленных на формирование вертлужной впадины и положения головки бедра в ней.
С этой целью ноги ребенка устанавливаются в постоянную позицию отведения. Тактика варьируется в зависимости от возраста ребенка.
Первые 3-6 месяцев жизни
При наличии свободного доступа к аппарату ультразвуковой диагностики и подтвержденной нестабильности в тазобедренном суставе, ребенку проводят установление шины на нижние конечности в позиции отведения и сгибания. Динамику восстановления проводят при помощи УЗД в установленные сроки для определения последующей тактики ведения ребенка с ДТС.
При отсутствии доступа к аппарату УЗД у детей с подозрением на дисплазию используют абдукционную подушку в течение первых 6 месяцев жизни. Если повторные осмотры выявили стабильность сустава – подушка снимается, но ребенок находится под наблюдением детского ортопеда еще некоторое время.
При нестабильности после полугода использования подушки у такого ребенка прибегают к применению шины до появления признаков нормального развития крыши вертлужной впадины и отсутствия симптомов ДТС (обычно в течение 3-6 месяцев).
Подушка, используемая для коррекции дисплазии.
Внимание! У 80-90% детей с нестабильностью в суставе при рождении происходит спонтанная коррекция в течение 2-3 недель, на протяжении которых ребенок находятся под наблюдением ортопеда.
В случае если при первом осмотре у ортопеда выявлено дислокацию тазобедренного сустава, его ядро мягко вправляют и накладывают шину для его коррекции.
Никогда нельзя прибегать к самостоятельному накладыванию шины у ребенка с ДТС без наличия соответствующих навыков, которыми обладает ортопед. Важно следовать основным трем правилам, которые предписывает инструкция при использовании шины.
- правильная коррекция сустава до наложения шины;
- избегание экстремальных положений;
- сохранение способности ребенка двигать ногами.
При неполноценной коррекции ТЗС перед установлением шины возможна травма зоны роста, расположенной на задней стенке вертлужной впадины и, соответственно, задержка развития нижней конечности.
Стремена Павлика – один из видов шин, используемых на сегодняшний день.
Возраст от 6 до 18 месяцев
При невозможности редуцировать дисплазию консервативными способами или запоздалом обращении к ортопеду в более зрелом возрасте ребенка, прибегают к хирургическому вмешательству. В таких случаях используют закрытую редукцию под общей анестезией и под контролем артрограммы. Применяют только у детей старше 3 месяцев.
После проведенной операции дополнительно накладывают шину для стабилизации сустава.
Постоянная дислокация в возрасте от 18 месяцев до 4 лет
У более взрослых детей закрытая редукция ядра тазобедренного сустава редко является успешной, из-за чего в большинстве случаев сразу прибегают к открытой операции, которая при выраженной дисплазии направлена на пластику.
После операции применяется иммобилизацию на период до 3 месяцев, по истечению которых гипс снимают для восстановления полноты движений в суставе.
Дислокация у детей старше 4 лет
Чем старше ребенок – тем тяжелее ему провести редукцию и стабилизацию в таком положении сустава, и тем выше риск осложнений. Аваскулярный некроз как неблагоприятное последствие проведенного оперативного вмешательства у детей старше 4-6 лет достигает 25% среди прооперированных.
Каждый случай в таком возрасте рассматривается строго индивидуально, так как наличие или отсутствие лечения может привести к ряду осложнений вплоть до инвалидизации пациента.
Внимание! Именно поэтому цена своевременной консультации ортопеда и лечения при наличии патологии, равна здоровой жизни ребенка.
Источник: https://vash-ortoped.com/sustavi/displazii/nedorazvitie-tazobedrennogo-sustava-u-novorozhdennyh-604
Незрелость тазобедренных суставов у новорожденных: признаки, лечение, последствия и профилактика
Незрелость ТБС – это запаздывающее развитие суставных структур, в частности, недоразвитие или отставание образования ядер окостенения. Простым языком, патология свидетельствует о том, что хрящевая ткань суставов вовремя не преобразовалась в кости.
Причины развития незрелости ТБС у детей
Чаще всего провоцирующими факторами, вызывающими патологию, являются проблемы течения беременности. Причинами незрелости тазобедренного сустава являются:
- отсутствие полноценного и сбалансированного питания женщины в период вынашивания младенца;
- дефицит кальция в организме будущей мамы;
- наследственная предрасположенность к болезни;
- беременность в позднем или очень раннем возрасте;
- поздний токсикоз;
- угроза прерывания беременности;
- возникновение инфекционных и вирусных заболеваний в период беременности;
- прием медикаментов во время гестации;
- осложнения во время родов;
- преждевременные роды;
- крупный плод;
- ягодичное предлежание малыша.
Спровоцировать дисплазию способно даже слишком плотное пеленание, в результате которого ножки ребенка оказываются чрезмерно прижатыми к телу, и тазобедренный сустав начинает формироваться неправильно.
Группа риска
Родителям новорожденного необходимо принести ребенка на осмотр к ортопеду и провести УЗИ при наличии достаточного количества предполагающих факторов. Одним из них считается пол малыша.
По мнению доктора Комаровского, девочки подвержены развитию незрелости ТБС почти в 10 раз чаще, чем мальчики. Это обусловлено физиологически высокой эластичностью связок женского таза, которые в большей степени подвержены растяжениям.
Кроме пола ребенка, к провоцирующим факторам относятся рахит, заболевания эндокринной системы, отсутствие грудного вскармливания, которые снижают скорость окостенения.
Физиологическая незрелость тазобедренных суставов у новорожденных недоношенных детей проявляется чаще, чем у малышей, родившихся в срок.
Классификация патологии
Врачи классифицируют незрелость ТБС по ряду основных признаков. Все критерии патологии объединяются в две группы: анатомический уровень повреждения сочленения и степень тяжести заболевания.
Формы
По виду повреждения сустава различают следующие формы гипоплазии:
- Ацетабулярная. Наблюдаются нарушения строения элементов тазобедренного сочленения. Чаще всего поражается лимбус и краевая поверхность. Строение сустава при этом сильно меняется. Подобные нарушения приводят к снижению объема движений.
- Эпифизарная. При развитии данной формы гипоплазии наблюдается существенное искажение углов разведения тазобедренных суставов. Ярко выражено нарушение подвижности элементов сочленения.
- Ротационная. Такая гипоплазия характеризуется нарушениями анатомического строения сустава. Проявлением патологии является отклонение основных структур, образующих тазобедренных сустав, от серединной кости, вследствие чего наблюдается изменение походки ребенка.
Незрелость тазобедренных суставов в 1 месяц зачастую наблюдается у большинства новорожденных, особенно у недоношенных. Поэтому обследование начинают проводить после того, как малышу исполнится 2 месяца. В это время уже можно делать выводы о динамике преобразования хрящей тазобедренного сустава.
Стадии
По степени тяжести врачи различают следующие виды дисплазии:
- В медицине легкая степень дисплазии называется предвывихом. При такой форме патологии не возникает сильных нарушений, которые могут привести к инвалидности.
- Среднетяжелую степень дисплазии называют подвывихом, которому характерен выход головки кости бедра за пределы сочленения при совершении активных движений. При второй стадии необходимо проведение лечения, иначе заболевание приведет к возникновению неприятных симптомов и осложнений.
- Врожденный вывих сустава зачастую провоцирует развитие контрактуры. При тяжелом течении патологии наблюдается выраженная деформация сочленения и нарушение его основных функций.
Лечение назначается в зависимости от стадии и типа незрелости.
Клинические проявления
Недоразвитый тазобедренный сустав у младенца проявляется следующей симптоматикой:
- Асимметрия ягодичных, паховых и бедренных складочек.
- Разная амплитуда движения суставов. Чтобы проверить этот показатель, нужно уложить ребенка на спину и согнуть ножки в коленных суставах. В норме конечности новорожденных детей достаточно гибкие, поэтому выполнить подобную манипуляцию получится без усилий. Затем нужно развести ножки малыша в стороны. Амплитуды бедер не должны значительно отличаться.
- Разная высота расположения коленей. Нужно положить малыша на спину, выпрямить ножки и согнуть. Колени должны располагаться примерно на одном уровне.
У детей старше года заболевание проявляется хромотой при ходьбе. Двусторонний вывих провоцирует изменение походки на «утиную». При надавливании на пяточную кость наблюдается подвижность оси конечности от стопы до бедра.
Все вышеуказанные признаки доступны для понимания родителей. Любое отклонение от нормы может быть признаком незрелости тазобедренного сустава. При первых проявлениях тревожной симптоматики следует проконсультироваться с врачом.
Диагностика
При наличии хотя бы одного из признаков болезни родители должны обратиться к детскому ортопеду. Симптоматика может и не означать, что у малыша появились проблемы со здоровьем. Однако только своевременная диагностика и лечение может свести к минимуму вероятность возникновения тяжелых осложнений болезни.
Определить наличие гипоплазии тазобедренного сустава у детей ортопед может с помощью следующих методов:
- Опрос матери. Врачу необходимо выяснить особенности течения беременности, наличие осложнений во время родов и присутствие генетической предрасположенности к патологии.
- Осмотр ребенка. Производится пальпация тазобедренного сустава, определяется угол разведения ножек, симметричность ягодичных и паховых складок, визуальное укорочение конечности, присутствие хруста и щелчков при сгибании.
- УЗИ бедер и ног. Наряду с высоким уровнем информативности, этот способ диагностики полностью безопасен для малыша. Использование УЗИ позволит точно определить наличие незрелости сустава и соответствие размера ядра окостенения возрасту маленького пациента. Даже минимальное отклонение от нормы может быть свидетельством развития патологического процесса.
- Рентген. Такой метод диагностики можно применять детям, достигшим трехмесячного возраста, для получения полной клинической картины течения заболевания.
После осмотра и инструментального обследования врач определяет степень и форму патологии. На основе полученных данных назначается соответствующее лечение.
Методы терапии
Раннее выявление патологии дает возможность назначить соответствующее лечение и реабилитационные мероприятия, которые позволят предотвратить прогрессирование заболевания и снизить вероятность развития осложнений.
Основная цель лечения недоразвитости тазобедренных суставов у грудничка – обеспечение правильного формирования всех элементов сочленения и сохранение их функциональных возможностей.
В зависимости от возраста пациента и специфических особенностей патологии ортопедами используется один из методов терапии:
- техника широкого пеленания;
- гимнастика и ЛФК;
- массаж;
- фиксация правильного положения сустава гипсовой повязкой;
- специальные ортопедические устройства: стремена Павлика, подушка Фрейка, шины Виленского и т.п;
- физиопроцедуры: УФ-излучение, магнитотерапия, электрофорез, парафиновые обертывания;
- операция.
Кроме физических методов воздействия на незрелый тазобедренный сустав врачи назначают применение биостимуляторов и комплексов поливитаминов для улучшения метаболизма.
Возможные осложнения и последствия
Игнорирование симптоматики патологии чревато развитием неблагоприятных последствий. Причиной осложнения также могут быть неграмотное или неэффективное лечение и длительность течения заболевания.
К неблагоприятным последствиям недоразвития тазобедренного сустава относятся:
- изменение длины ног;
- изменение походки;
- хромота;
- атрофия мышц больной ноги;
- гипертрофия мышц здоровой конечности;
- развитие лордоза, сколиоза и прочих нарушений осанки;
- смещение позвонков.
Во взрослом возрасте патология напомнит о себе остеохондрозом, плоскостопием или диспластическим коксартрозом.
Профилактические меры
Свести к минимуму вероятность развития проблем с тазобедренными суставами позволят следующие советы:
- следить за здоровым течением беременности;
- пользоваться специальными автомобильными креслами для перевозки ребенка;
- правильно держать малыша на руках;
- применять технику свободного пеленания;
- регулярно делать ребенку массаж и заниматься гимнастикой;
- посещать плановые осмотры у ортопеда.
Снизить риск проявления признаков заболевания можно даже при наличии наследственной предрасположенности малыша. Систематическое выполнение профилактических мероприятий способно существенно улучшить состояние ребенка.
Выздоровление малыша напрямую зависит от степени ответственности родителей. Чем раньше они обнаружат признаки патологии и обратятся к врачу, чем добросовестнее будут выполнять назначенные ортопедом процедуры, тем скорее восстановятся тазобедренные суставы ребенка.
Источник: https://NogoStop.ru/taz/nezrelost-nedorazvitost-tazobedrennyh-sustavov.html
Незрелость тазобедренного сустава у новорожденных: причины, симптомы и лечение заболевания
Когда у новорожденных обнаруживается незрелость тазобедренного сустава, у родителей появляется множество страхов. Эта патология действительно может привести к необратимым нарушениям, но стоит подробнее узнать о заболевании и вовремя начать терапию.
Что это за болезнь?
Под незрелостью подразумевается замедленное развитие костей таза и бедра по разным причинам. Ранее это нарушение определяли как дисплазия, но сейчас это патологии различают. Дисплазия – это деформация сустава, зачастую это врожденное состояние.
Без должного лечения незрелость тазобедренного сустава у новорожденных может перейти в его дисплазию, что более опасно для дальнейшей нормальной жизнедеятельности младенца.
Интересно! У новорожденных девочек физиологическая незрелость тазобедренных суставов развивается в 5 раз чаще, чем у мальчиков.
Данному недугу подвержено менее четверти всех новорожденных. В начальной стадии заболеванием является предвывих тазобедренной головки. Характерной особенностью служит то, что головка не удерживается в вертлужной впадине и неосторожное движение может привести к подвывиху или вывиху.
У только родившихся малышей кости еще не окостенели и их не настолько трудно привести в должное состояние. Но связки у детей очень эластичны и не в состоянии удерживать головку бедренной кости в одном положении, поэтому кость может сильно изменить свою форму.
Незрелость имеет несколько форм:
- Ацетабулярная (тип 2а по Графу) – неправильное строение вертлужной впадины, это нередкая врожденная патология. В первый месяц жизни она может проявляться у многих младенцев, при этом головка не сильно изменила нужное положение, массаж может помочь избавиться от нарушения. В 2 месяца вертлужная впадина становится более плоской.
- Патология в проксимальном отделе кости, когда изменяется шеечно-диафазный угол. Обнаружить данное изменение можно только после рентгеновского обследовании, в ходе которого определяется угол от центра, соединяющего шейку бедра с головкой, и линией диафиза.
- Ротационная – происходит увеличение угла между тазобедренным и коленным суставом в горизонтальной плоскости. Нормой является у младенцев 35°, после 3 лет – 25°, у взрослых – 15°. Из-за вертикального положения тела с возрастом угол уменьшается.
Правильно определив форму заболевания, можно приступить к лечению. Но что привело к недоразвитию сустава?
Какие мышцы укрепляют и защищают тазобедренный сустав?
Причины недоразвитости тазобедренного сустава
Признано несколько основных причин образования заболевания, они же объясняют и то, каким образом произошла патология. В зависимости от этого существует несколько возможных сценариев развития болезни.
Возможные причины:
- гормональные сбои у матери;
- инфекционные заболевания во время протекания беременности;
- наследственность:
- слишком большой плод;
- заболевания у матери гинекологического плана;
- преждевременные роды
- дефицит необходимых для развития плода микроэлементов во время беременности.
Самой частой причиной может стать выработка плацентой и яичниками гормона релаксина. Он необходим для размягчения костной ткани тазобедренного сустава матери, происходит расширение таза.
Без гормона невозможно нормальное протекание беременности и самостоятельный выход плода во время родов. Но гормон, воздействуя на кости матери, действует и на не рожденного ребенка.
Взрослая женщина имеет уже крепкие связки, которые способны удержать головку бедра в нужном состоянии, чего не смогут сделать связки младенца. При родах головка может вылететь из мягкой вертлужной впадины.
Второй распространенной причиной может являться тазовое предлежание плода, когда ребенок выходит не головой вперед, а наоборот.
Для справки! Риск развития заболевания есть у каждого ребенка, но некоторые факторы особо влияют на вероятность начала заболевания.
Признаки болезни
Для избавления от недуга необходимо обнаружить заболевание и желательно сделать это в 1 месяц жизни ребенка. Трудность состоит в том, что признаки не проявляются ярко в столь раннем возрасте, они становятся более заметны на 3-6 месяц.
Родители должны знать основные признаки заболевания:
- Ассиметрично расположенные складки бедра и ягодиц.
- При согнутых коленках заметно их различное расположение по высоте.
- Разная длина конечностей.
- Характерный щелчок при движении ребенком ноги.
- Есть небольшие затруднения при сгибании ноги. У малышей очень хорошая гибкость, поэтому не должно быть каких-либо затруднений. Лучше всего сравнить, как сгибаются каждая из конечностей.
- Маленький угол при разведении ног в стороны. Нормой считается от 150°.
Если замечен хотя бы один или два подобных признака у новорожденного, необходимо немедленно обратится к врачу-ортопеду.
Следует проходить профилактическое обследование у специалиста в месячном возрасте. Есть признаки, которые может заметить только опытный врач.
При этом стоит помнить, что достаточно сложно на глаз определить незрелый тазобедренный сустав, проблема в его сложной структуре.
Наилучшей диагностикой является эхографическое исследование, но его проведение разрешено только с 3-х месячного возраста.
Структура, функции и проблемы тазового дна
Стадии патологии
Заболевание имеет несколько стадий. Самая последняя – это вывих, после него у детей явно прослеживаются нарушения при движении и сильные боли. Также различают подвывих и предвывих.
Предвывих
Наблюдается недоразвитость тазобедренного сустава, но при этом практически нет смещения головки бедра. Это первая стадия заболевания, она легче всего поддается лечению. Однако, могут возникнуть трудности с обнаружением предвывиха, так как симптомы выражены крайне размыто.
С данной стадией хорошо справляется массаж и лечебная физкультура. Главное вовремя заметить нарушение.
Подвывих
При подвывихе симптоматика патологии более выражена, происходит легкое смещение головки от вертлужной впадины. Консервативные методы терапии еще также эффективны.
Вывих
Вывих является последней стадией, при нем ребенок испытывает затруднения в движении, появляется хромота. Лечение уже более основательное, врач может вправить вывих или назначить хирургическую коррекцию. После этого требуется реабилитация.
Лечение
Самой лучшей новостью для родителей является то, что патология не смертельна и вполне поддается лечению, особенно на первом этапе развития. К полугодовалому возрасту патология при правильной терапии должна быть устранена.
Самым популярным способом является назначение ребенку специальных шин для разведения ног в стороны, таким образом обеспечивают правильный рост сустава. Данный метод применяется только до 6 месяцев.
Маленькому пациенту назначается курс витаминотерапии, который определяет врач. Практически всегда назначается массаж, который выполняется только опытным специалистом, и физиотерапия для улучшения кровообращения в суставе.
Очень важно выполнять лечебные упражнения дома до полного избавления от заболевания. Исполнять их нужно регулярно и правильно, лечащий врач должен сам показать, как выполняется то или иное упражнение.
При запушенном случае лечение ребенка может применяться с использованием гипсовых повязок, которые будут крепко фиксировать ноги в определенную позицию. В крайнем случае применяется хирургическое вмешательство.
Даже после полного избавления от недуга ребенок продолжает наблюдаться у врача-ортопеда, это необходимо для предупреждения каких-либо осложнений.
Источник: https://LechimSustavy.ru/stroenie/nezrelost-tazobedrennogo-sustava-u-novorozhdennyih.html
Недоразвитость тазобедренных суставов у новорожденных
Недоразвитость тазобедренных суставов – замедленное развитие ядер сустава. В норме у детей они формируются в возрасте 3-7 месяцев.
Не стоит путать незрелость суставов и дисплазию, это в корне разные заболевания, дисплазия заключается в неправильном формировании. В нынешнее время заболевания разграничены. Диагноз ставится, когда развитие ядер заметно запаздывает.
У девочек выделяется эстроген, благодаря ему ядра созревают быстрее, скорость биологических процессов в организме девочек выше.
Несвоевременное лечение патологии у новорожденных приводит к ухудшению состояния болезни, вследствие чего развивается дисплазия. Чтобы вовремя начать лечение, требуется ранняя диагностика заболевания. Уже на 2-3 недели после рождения малыша специальный врач способен заметить патологию.
Если лечение проведено вовремя, состояние тазобедренного сустава восстановится, от болезни не останется и следа к полугоду. Если отклонение от нормы диагностировано после полугода, лечение незрелости у новорожденных окажется проблематичней.
Исключая риск возникновения осложнений, рекомендуется проводить осмотр малыша в месяц, в три, в полгода и год.
Основные признаки, указывающие на наличие патологии:
- Нарушение симметрии паховых и ягодичных складок;
- Различная длина нижних конечностей новорожденных;
- При ходьбе в месте сустава слышны щелчки;
- Ноги ребёнка не могут разводиться на 170 градусов.
Если у новорожденных присутствует один из признаков, требуется обратиться к врачу.
Дисплазия тазобедренных суставов
Причины возникновения недоразвитого сустава:
- Несбалансированное питание матери при беременности;
- Беременности сопутствовал сильно выраженный токсикоз;
- Поздняя беременность;
- Различные инфекционные заболевания, перенесенные во время беременности;
- Роды прошли тяжело;
- Обнаружена наследственная предрасположенность к болезни.
Методы лечения недоразвитости тазобедренных суставов
Если болезнь определили вовремя, лечение преимущественно консервативное. На начальном этапе заболевания в лечении используют специальные распорки и шины.
Их действие направленно на разведение в разные стороны нижних конечностей новорожденных. Приспособления стимулируют рост тазобедренных суставов и развитие.
При лечении патологии врач назначает витамины, курс специального массажа и лечебную гимнастику.
Хорошие результаты показывает физиотерапия. Проводится магнитотерапия и электрофорез с фосфором и кальцием. Курс лечения насыщает нужными веществами и элементами суставы ребёнка, улучшает кровообращение.
Желательно при недоразвитости суставов походить на приём к остеопату, правильные действия которого восстанавливают баланс структуры костей ребёнка.
Для профилактики заболевания лучше использовать широкое пеленание ребёнка.
При наличии недоразвитости суставов важно знать несколько правил:
- Лучше носить детей на руках с разведёнными ногами.
- Обязательное выполнение гимнастических упражнений.
- Своевременное обучение ходьбе. Не стоит учить детей ходить слишком рано. Желательно исключить различные приспособления для ходьбы детей: ходунки, вожжи и прочие.
Широкое пеленание ребёнка
Средством лечения незрелости считается лечение широким пеленанием детей. Многие родители часто слышали о методе, но не знают, как правильно сделать широкое пеленание.
Порядок действий при широком пеленании новорожденных:
- Плотная пелёнка складывается в форме треугольника. Прямой угол кладётся вниз.
- Ребёнку надевают подгузник и укладывают сверху на пелёнку.
- Ноги ребёнка сгибаются приблизительно на 80 градусов.
- Концом пелёнки сначала оборачивается одна нога, потом вторым концом другая. Угол пелёнки зафиксирован на животе ребёнка.
- Чтобы пелёнка не спадала, можно запеленать малыша поверх дополнительной пелёнкой.
Массаж при недоразвитости суставов
Массаж для ребёнка с заболеванием проводит специальный врач, желательно с хорошим опытом. Суставы и кости малышей хрупкие, любые неправильные действия при массаже способны нарушить нормальную работу опорно-двигательного аппарата.
На протяжении курса массажа нужно контролировать состояние суставов и костей. Курс массажа делят на несколько отрезков, в конце каждого проводится УЗИ. УЗИ тазобедренных суставов покажет – имеет ли положительную динамику указанный метод лечения.
Если результатов нет, массаж неэффективен, назначают другие процедуры.
Продолжительность сеанса массажа не превышает 20 минут, первые пять минут проводятся подготовительные манипуляции.
Действия, выполняемые специалистом при недоразвитости тазобедренных суставов
Подготовительный этап:
- Ребёнка укладывают на животик. Медленным поглаживанием растирают спину, руки и ягодицы;
- После меняют положение – переворачивая на спину. Поглаживают грудную клетку, живот, верхние и нижние конечности новорожденных.
Манипуляции направлены на настройку положительных эмоций и тактильных ощущений. Обычно детям нравится предварительный этап, малыши расслабляются.
Основной этап массажа:
- После поглаживающих движений делается интенсивное растирание мышц, давление движения увеличивается. Здесь массажируются мышцы, связки и сухожилия детей. Движения выполняются по кругу подушечками пальцев. Верхние, нижние конечности, спина и живот тоже подвергаются растиранию;
- После растирания перечисленного массаж переходит на ягодицы и повреждённый сустав;
- Положение малыша на животе. Ягодицы после растирания подвергаются пощипываниям и лёгким постукиваниям;
- Круговые движения выполняются в районе сустава;
- Ребёнка переворачивают на спину. Одной рукой специалист держит тазобедренный сустав, другой обхватывает коленку ноги и отводит в сторону. Манипуляции проделываются мягко и с осторожностью;
- Следующее действие – сгибание ножек в коленных суставах с небольшим потряхиванием. После проводится разведение согнутых ног наружу.
- В заключение сеанса массажа выполняется поглаживание и разминание стоп.
Манипуляции повторяются в среднем 10-12 раз. Лечение массажем проводится через день. При выполнении потребуется внимательно следить за реакцией малыша. Действия прекращаются, если ребёнок начинает беспокоиться и плакать. Повторять допускается, когда ребёнок успокоится.
Лечение массажем следует проводить регулярно, чтобы оставались видны положительные результаты.
Лечебная гимнастика
Гимнастика признана обязательным методом восстановления и лечения недоразвитости тазобедренных суставов.
Все гимнастические упражнения проводятся предельно аккуратно, чтобы бедро не сместилось с суставной впадины. Упражнения, направленные на коррекцию сустава, допустимо чередовать. Выполнять следует до 10 раз в день.
Чтобы увидеть положительные результаты, потребуется проводить несколько курсов гимнастических упражнений.
Отдельные упражнения родители способны сами проводить ребёнку:
- Выполнять лёгкими поглаживающими движениями массаж в районе тазобедренного сустава;
- Прижимать ножки ребёнка к животу под прямым углом;
- Делать круговые движения бёдрами;
- Упражнение велосипед;
- Упражнения заканчиваются поглаживаниями;
- Упражнения желательно делать 2 раза в день.
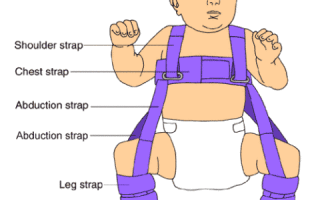
Использование ортопедических приспособлений
К методам консервативного лечения относится лечение с помощью различных ортопедических приспособлений. Они фиксируют ножки ребёнка в состоянии отведения, благодаря чему происходит восстановление недоразвитого сустава.
Приспособления, используемые при незрелости тазобедренного сустава:
- Подушка Фрейка. Приспособление, сходное с широким пеленанием. Продаётся в специализированных магазинах либо изготавливается самостоятельно.
- Штанишки Беккера. Не дают ребёнку сводить ноги вместе.
- Стремена Павлика.
- Шины Виленского. Носятся ежедневно на протяжении трёх месяцев. Исключение делают для купания ребёнка.
Оперативное вмешательство
Если лечение консервативными методами не принесло положительного результата и неэффективно, недоразвитие тазобедренных суставов исправляют хирургическим путём.
Оперативное вмешательство показано в случаях, когда происходит ухудшение состояния болезни либо нельзя провести закрытое вправление сустава. Наиболее частой причиной хирургического метода лечения становится несвоевременная диагностика заболевания.
Профилактика
Чтобы снизить риск появления недоразвитости тазобедренного сустава у детей, необходимо с самого начала исключить воздействие негативных факторов на этапе беременности. Выполнение предписаний врача, правильное и сбалансированное питание во время беременности – уменьшает риск развития заболевания у ребёнка.
Меры профилактики недоразвитости сустава:
- Проведение своевременного обследования;
- Выявление групп риска заболевания и дальнейшее наблюдение;
- Лучше использовать широкое пеленание;
- Желательно полностью забыть о тугом пеленании детей;
- Носить ребёнка на руках, при этом малыш находится лицом к матери, его ножки разведены;
- Обязательно посещать плановые осмотры малыша в поликлинике;
- Хорошо в профилактических мерах использовать слинги, переноски по типу кенгуру;
- Желательно выбирать памперсы на размер больше. При наполнении памперса ножки будут раздвигаться;
- Можно делать лёгкий массаж ребёнку, несложные гимнастические упражнения.
Детям старшего возраста и детям из зоны риска рекомендуется заниматься плаванием, кататься на велосипеде и делать гимнастику для укрепления мышц нижних конечностей. В подростковом возрасте желательно избегать повышенных нагрузок на сустав.
Источник: https://OtNogi.ru/profilaktika/nedorazvitost-tazobedrennyx-sustavov-u-novorozhdennyx.html
Незрелость тазобедренных суставов у новорожденного
Незрелость тазобедренных суставов у новорожденных диагностируется довольно часто и в более чем половине случаев исчезает самостоятельно по мере роста и развития ребенка. Если самоликвидации незрелости тазобедренного сустава не происходит, то малышу потребуется лечение под контролем врача-ортопеда.
Что это такое
Физиологическая незрелость тазобедренных суставов у новорожденных наблюдается значительно чаще у недоношенных детей, но даже если ребенок родился в срок, то сустав еще сформирован не полностью. Окончательное формирование происходит к 7 месяцу жизни. Под термином «физиологическая незрелость» понимают замедленное формирование тазобедренного сустава.
Если речь идет о дисплазии, то подразумевается нарушение формирования анатомических структур, образующих сочленение (хрящей, связок, костей).
Раньше эти 2 состояния объединялись под термином «дисплазия», но сейчас большинство специалистов их разграничивают.
Таким образом, незрелость тазобедренного сустава является вариантом дисплазии и при отсутствии необходимой коррекции может привести к подвывиху и вывиху тазобедренного сустава.
Особенности тазобедренных суставов у новорожденных
Даже у малыша, родившегося в положенный срок, тазобедренный сустав еще незрелый. У новорожденных он имеет следующие анатомические особенности:
- Головка бедренной кости представляет собой хрящ.
- Связки сустава повышенной эластичности, особенно у девочек.
- Вертлужная впадина уплощена и расположена более вертикально, чем у взрослых.
Все эти особенности способствуют большей подвижности головки бедренной кости, что может привести к ее смещению (подвывиху) или полному разобщению с суставной поверхностью вертлужной впадины (вывиху).
Причины возникновения незрелости тазобедренного сустава
Закладка опорно-двигательного аппарата происходит во внутриутробном периоде и активно продолжается первые месяцы после рождения. Поэтому недоразвитость тазобедренных суставов значительно чаще возникает при следующих факторах риска:
- Крупный плод.
- Тазовое предлежание.
- Токсикозы у матери.
- Прием лекарственных препаратов во время беременности и кормления грудью.
- Преждевременные роды.
- Дефицит питательных веществ в рационе матери во время вынашивания ребенка (в первую очередь нехватка кальция, железа, цинка, фосфора, магния).
- Пол ребенка. Отмечено, что недоразвитие тазобедренного сустава у новорожденных девочек встречается в 5 раз чаще.
К значимым факторам риска относят наследственную предрасположенность, причем в каждом последующем поколении вероятность развития патологии возрастает.
В зависимости от анатомических особенностей недоразвитость суставов разделяют на несколько видов.
- Ацетобулярная (патология вертлужной впадины). Это наиболее часто встречающаяся патология. Ее еще называют «тип 2а» по Граф. В большинстве случаев для коррекции достаточно массажа, лечебной гимнастики и широкого пеленания.
- Ротационная. Это такой тип анатомического нарушения структур кости, при котором происходит смещение угла между осью тазобедренного сустава и осью колена.
- Эпифизарная. При этом виде нарушается процесс формирования и окостенения эпифизов костей, образующих сустав.
Симптомы
Незрелость тазобедренных суставов у грудничка могут заподозрить ещё в роддоме. К ранним признакам относятся асимметрия ягодичных, паховых и бедренных кожных складок, разная высота коленных чашечек.
Для определения этого симптома у малыша, лежащего на спине, нужно выпрямить ножки, а затем плавно согнуть их в коленях. В норме коленные чашечки располагаются на одном уровне.
Разная амплитуда движения в тазобедренном суставе.
Асимметрия ягодичных складок
Следует помнить, что у детей в первый месяц жизни такие признаки не являются абсолютными. Однако любое подозрение на патологию требует обязательного посещения детского ортопеда и динамического наблюдения.
Диагностика
Предварительный диагноз ставит младенцу врач-ортопед при первичном осмотре. Особенно важно посещение ортопеда недоношенным детям, так как у них высок риск развития дисплазии.
Врач проведет ряд клинических тестов, выявляющих нарушения подвижности в тазобедренном сочленении. Кроме этого, он выяснит, как протекала беременность и были ли в семье случаи врожденной патологии суставов.
Окончательный диагноз ставится после прохождения ультразвукового исследования.
УЗИ-диагностика у новорожденных
Этот метод является абсолютно безопасным и вместе с тем весьма информативным. Пока малышу не исполнится 3 месяца, УЗИ является единственным методом, подтверждающим диагноз. Важным преимуществом является то, что ультразвуковой диагностике доступно определение всех типов и стадий незрелости и дисплазии бедра.
Лечение
Чем в более раннем возрасте начата коррекция дисплазии, тем выше вероятность выздоровления. Методов лечения существует довольно много, и какой из них предпочтительнее в том или ином случае, определяет лечащий врач.
Массаж
При любом виде незрелости бедра массаж оказывает благотворное влияние. Процедуру проводит специально обученный специалист, так как суставы малыша очень хрупкие, неправильными действиями вместо пользы можно нанести вред.
Врожденная косолапость у детей
Перед проведением массажа нужно убедиться, что в комнате тепло, а малыш не голоден. Лучше проводить сеанс за час до или через час после кормления. При проведении процедуры ребенок не должен испытывать дискомфорт и тем более боль. Если это происходит, необходимо дополнительно проконсультироваться с врачом.
Массаж занимает 20, максимум 30 минут, причем первые 5 минут тратятся на подготовку: легко поглаживают и разминают грудную клетку, спинку, ножки, ягодицы. Все это направлено на создание положительных эмоций и расслабление мускулатуры малыша. Заканчивают массаж разминанием и поглаживанием стоп.
Лечебная физкультура
Гимнастика рекомендуется всем детям не только как метод лечения, но и в качестве профилактики. Физкультура помогает улучшить общее состояние ребенка, укрепить мышцы и связки, способствует правильному формированию скелета. После того как специалист покажет необходимый комплекс упражнений, родители смогут заниматься с малышом самостоятельно в домашних условиях.
Главный принцип – регулярность занятий и комфортное самочувствие ребенка
Перед началом гимнастики нужно сделать легкий массаж, чтобы подготовить мышцы. Обычно комплекс состоит из следующих упражнений: сгибание ножек к животу под прямым углом, круговые движения бедрами, упражнение «велосипед». В конце обязательно сделать поглаживающие движения.
Широкое пеленание
Широкое пеленание рекомендуется всем новорожденным вне зависимости от того, есть дисплазия или нет.
Дело в том, что естественное положение ножек (полусогнутое и разведенное) при пеленании мягко фиксирует головку бедренной кости в вертлужной впадине и способствует правильному формированию тазобедренного сустава.
Для широкого пеленания есть специальные трусики, но при определенном навыке можно воспользоваться сложенными в несколько слоев пеленками.
Ортопедические конструкции
Ортопедические конструкции являются специальными приспособлениями, которые способны удерживать конечности в определенном положении на протяжении длительного времени. Существует немало современных конструкций, позволяющих скорректировать патологию, не причиняя больших неудобств малышу.
Шина Кошля
Шину Кошля можно носить, начиная с 1 – 2 месяца после рождения. Конструкция состоит из фланелевых лямок крепления, 2 полуколец и соединительной трубки, длина которой изменяется в пределах 12–23,5 см.
Характеризуется обеспечением нужного угла разведения ножек ребенка в отсутствие ограничения активных движений, минимальным количеством развивающихся осложнений (8%) по сравнению с другими устройствами.
Шину Кошля одевает на малыша только врач.
Стремена Павлика
В этой конструкции отсутствуют элементы жесткой фиксации. В комплект входят:
- Бандаж для груди.
- Бандаж для голеней.
- 2 задние и 2 передние штрипки.
Удобно то, что при использовании этой конструкции допускается ношение памперсов, причем при их смене снимать изделие не требуется.
Стремена Павлика фиксируют тазобедренный сустав, оставляя возможность для двигательной активности ребенка
Подушка Фрейка
Эта конструкция представляет собой валик для широкого разведения ног, который крепится на груди малыша с помощью лямок. Носить подушку Фрейка нужно 12–18 часов в сутки. Одевать такой бандаж можно уже в 1 – й месяц жизни.
Осложнения
Вовремя начатое лечение (до 3 месяцев от момента рождения), как правило, не приводит к развитию осложнений. При не выявленной вовремя и не скорректированной незрелости сустава могут развиться достаточно серьезные нежелательные последствия:
- Хромота.
- Болезненность в суставе при ходьбе.
- Атрофия мышц больной ноги.
- Компенсаторная гипертрофия мышц здоровой конечности.
- Нарушение осанки (лордоз, сколиоз).
- Смещение позвонков.
У детей после 2-х лет скорректировать нарушения консервативными методами, как правило, не удается. Решается вопрос об оперативном лечении.
Коррекция неразвитости тазобедренного сустава требует большого терпения и времени. Чтобы свести к минимуму риск развития патологии, профилактические меры необходимо принять еще на этапе внутриутробного развития ребенка.
Развитие костной системы плода напрямую зависит от рациона матери.
Женщина должна питаться 5–6 раз в день, в рационе должны присутствовать продукты, содержащие большое количество витаминов и минералов, а также Омега-3 полиненасыщенных жирных кислот.
Как правило, получить все необходимое из продуктов питания не удается, поэтому будущей маме по рекомендации врача следует дополнительно принимать специальные комплексы. На пользу будущему ребенку и матери пойдет частое пребывание на свежем воздухе и специальные упражнения, которые выполняет беременная. После рождения малыша необходимы следующие меры профилактики:
- Грудное вскармливание.
- Техника свободного пеленания.
- Массаж и гимнастика.
- Плановые осмотры ортопеда.
Соблюдение мер профилактики, а при необходимости назначенного врачом своевременного лечения незрелость тазобедренного сустава у новорожденных имеет благоприятный прогноз и приводит к правильному формированию опорно-двигательного аппарата.
Источник: https://elemte.ru/diagnostika/nezrelost-tazobedrennyh-sustavov-novorozhdennogo